Exemples de crises cardiaques ECG de décodage. ECG dans l'infarctus du myocarde: signes, localisation et décodage du cardiogramme. Différentes étapes d'une crise cardiaque sur un ECG
Pour établir le diagnostic d'infarctus du myocarde, un équipement spécial est utilisé - un électrocardiographe (ECG). La méthode par laquelle le fait de cette maladie est établi est assez simple et informative. A noter qu'en médecine, des versions portables de cet équipement sont également utilisées, qui permettent de reconnaître à la maison les lésions du muscle cardiaque du patient afin de surveiller la santé de ses proches même sans l'intervention d'un spécialiste certifié. Dans les hôpitaux, un équipement électrocardiographique multicanal est utilisé, qui décrypte lui-même les données reçues.
Infarctus du myocarde de type 2 - spasmes et dysfonctionnement du système circulatoire
Caractéristiques de l'approvisionnement en sang myocardique
 Un électrocardiogramme ou un ECG montre une crise cardiaque, qui peut survenir pour diverses raisons
Un électrocardiogramme ou un ECG montre une crise cardiaque, qui peut survenir pour diverses raisons Tout d'abord, je voudrais mentionner les mécanismes de la circulation sanguine. Le myocarde est alimenté en sang par des artères qui partent de la partie initiale en expansion de l'aorte appelée bulbe. Ils sont remplis de sang dans la phase diastolique, et dans une autre phase - la systole - le flux sanguin se termine par la fermeture des valves aortiques, qui entrent en action sous la contraction du myocarde lui-même.
De l'artère coronaire gauche (coronaire), 2 branches partent, qui fonctionnent comme un tronc commun vers l'oreillette gauche. On les appelle les branches antérieures descendantes et enveloppantes. Ces branches nourrissent les parties suivantes du cœur:
- ventricule gauche: postérieur et antérolatéral;
- oreillette gauche;
- du ventricule droit partiellement la paroi antérieure;
- 2/3 du septum interventriculaire;
- Nœud AV.
L'artère coronaire droite (PC) provient du même endroit que la gauche. Ensuite, il longe le sulcus coronaire, le passe et se plie autour du ventricule droit (RV), passe à la paroi cardiaque postérieure et alimente le sulcus interventriculaire postérieur.
Le sang circulant dans cette artère permet aux zones suivantes de fonctionner:
- oreillette droite;
- paroi postérieure du pancréas;
- partie du ventricule gauche;
- 1/3 du septum interventriculaire (IVS).
À partir de la VA droite, il y a des «autoroutes» diagonales de sang qui alimentent certaines parties du cœur:
- la paroi antérieure du VG;
- 2/3 MVP;
- oreillette gauche (LA).
Dans la moitié des cas, une autre branche diagonale part de l'artère coronaire, et dans l'autre moitié, la branche médiane.
Il existe plusieurs types d'approvisionnement en sang coronarien:
- Dans 85% des cas, la paroi postérieure est alimentée par l'AC droite.
- À 7-8% - de la gauche KA.
- Apport sanguin uniforme de l'AC droite et gauche.
Avec une «lecture» compétente du cardiogramme obtenu dans l'infarctus du myocarde, vous devez voir tous les signes, comprendre les processus qui se déroulent dans le cœur et les interpréter avec précision. Il existe deux types de signes de crise cardiaque: directs et réciproques.
Les signes directs incluent ceux enregistrés par l'électrode. Les signes inverses (réciproques) sont à l'opposé des signes directs, ils enregistrent une nécrose de la paroi cardiaque inversée. Lors de l'analyse de l'électrocardiogramme du patient, il est important de savoir ce que sont une onde Q pathologique et une élévation pathologique du segment ST.
L'onde Q est dite pathologique dans les conditions suivantes:
- Disponible en câbles V1-V.
- Dans la poitrine, les fils V4-V6 sont 25% plus élevés que la hauteur R.
- En I et II, il dépasse R de 15%.
- En III, l'excès de R est de 60%.
- Dans toutes les dérivations en V, le segment est 1 mm plus haut de l'isoline, sauf pour la poitrine.
- Dans les dérivations thoraciques 1-3, le segment est dépassé de 2,5 mm de l'isoligne, et en 4-6 conduit à une hauteur de plus de 1 mm.
Pour éviter l'expansion de la zone de nécrose, un diagnostic rapide et constant de l'infarctus du myocarde est nécessaire.
 Le tableau montre à quoi ressemble une liste de données sur le travail du muscle cardiaque et une description du stade de nécrose pour eux
Le tableau montre à quoi ressemble une liste de données sur le travail du muscle cardiaque et une description du stade de nécrose pour eux Infarctus du myocarde à l'ECG: transcription
 La photo montre un ECG sur l'infarctus du myocarde
La photo montre un ECG sur l'infarctus du myocarde Pour déchiffrer les données obtenues par le cardiographe, vous devez connaître certaines nuances. Sur la feuille de papier enregistrée, les segments avec et sans dents sont clairement observés. Ils sont désignés par des lettres latines, responsables des données prélevées sur l'une des parties du muscle cardiaque. Ces dents sont des indicateurs ECG, des critères d'infarctus du myocarde.
- Q - montre une irritation des tissus ventriculaires;
- R - apex du muscle cardiaque;
- S - vous permet d'analyser le degré d'irritation des parois du septum interventriculaire. Le vecteur S est renvoyé au vecteur R;
- T - «repos» des ventricules du muscle cardiaque;
- ST - temps (segment) de "repos".
Pour prendre des données de différentes parties du muscle cardiaque, en règle générale, 12 électrodes sont utilisées. Pour l'enregistrement d'une crise cardiaque, les électrodes placées sur le côté gauche de la poitrine (fixées aux dérivations V1-V6) sont considérées comme significatives.
Lors de la «lecture» du diagramme résultant, les médecins utilisent une technique pour calculer la longueur entre les oscillations. Après avoir reçu les données, il est possible d'analyser le rythme du rythme cardiaque, tandis que les dents indiquent la force avec laquelle le cœur bat. Pour déterminer les violations, vous devez utiliser l'algorithme suivant:
- Analysez les données sur le rythme et les contractions du muscle cardiaque.
- Calculez la longueur entre les vibrations.
- Calculez l'axe électrique du cœur.
- Examinez le complexe d'indications sous les valeurs de Q, R, S.
- Analysez le segment ST.
Attention! S'il y avait une attaque d'infarctus du myocarde sans élévation du segment ST, alors la raison pourrait être la rupture de la plaque graisseuse formée dans le vaisseau sanguin. Cela conduit à une coagulation sanguine active avec la formation d'un caillot sanguin.
Signes ECG d'infarctus du myocarde
L'infarctus du myocarde a des manifestations de divers degrés de complexité. Il existe 4 types (stades) d'infarctus du myocarde qui peuvent être tracés sur le cardiogramme du patient.
Le stade le plus aigu
 Les manifestations de l'apparition de la nécrose peuvent être comprises par une douleur thoracique
Les manifestations de l'apparition de la nécrose peuvent être comprises par une douleur thoracique La première étape peut durer jusqu'à trois jours, étant la plus aiguë de toute l'évolution de la maladie. Dans les premiers stades de la première étape de l'infarctus du myocarde, une nécrose se forme - une zone endommagée qui peut être de deux types: infarctus du myocarde transmural et intramural. L'ECG pendant cette période contient les changements suivants dans les lectures du cœur:
- Le segment ST est surélevé, forme un arc convexe - élévation.
- Le segment ST coïncide avec l'onde T positive - monophasée.
- Selon la gravité de la nécrose, l'onde R diminuera en hauteur.
Et les changements réciproques, respectivement, consistent en une augmentation de l'onde R.
Stade aigu
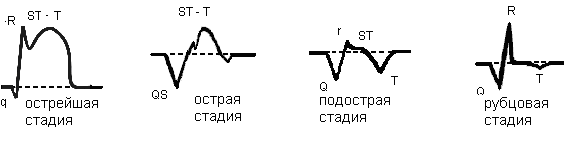 Variétés de stades d'une crise cardiaque: à partir du deuxième, les stades plus longs de la maladie commencent
Variétés de stades d'une crise cardiaque: à partir du deuxième, les stades plus longs de la maladie commencent Ceci est suivi par la deuxième étape, qui peut durer 2-3 semaines. Il y a une diminution du foyer de la nécrose. À ce moment, des signes ECG d'infarctus du myocarde et d'ischémie dus à des cardiomyocytes morts dans la période aiguë de l'infarctus du myocarde apparaissent. Sur l'ECG pendant la période aiguë, les lectures suivantes des capteurs électroniques sont notées:
- Le segment ST est proche de l'isoline par rapport aux données obtenues dans la première étape, mais il est toujours au-dessus.
- Les pathologies QS et QR se forment respectivement dans les lésions trans et non transmurales du muscle cardiaque.
- Une onde T symétrique négative est formée.
Les changements réciproques sont opposés: l'onde T augmente en hauteur et le segment ST monte à l'isoline.
Stade subaigu de l'infarctus du myocarde
La durée de la troisième étape consécutive est encore plus longue - jusqu'à 7 à 8 semaines. À ce moment, la maladie commence à se stabiliser, la nécrose est observée dans sa vraie taille. Pendant cette période, les indications d'une crise cardiaque sur l'ECG sont les suivantes:
- Le segment ST est aligné sur l'isoline.
- Les pathologies QR et QS persistent.
- L'onde T commence à s'approfondir.
Cicatrices
La dernière étape de l'évolution de l'infarctus du myocarde, à partir de 5 semaines. La scène a reçu un nom similaire en raison du fait qu'une cicatrice commence à se former sur le site de la nécrose. Cette zone cicatricielle n'a aucune activité électrique ou physiologique. Les signes de cicatrisation sont affichés sur l'ECG avec les signes suivants:
- Onde Q pathologique disponible. Il convient de rappeler qu'avec les affections trans et non transmurales, des pathologies des complexes QS et QR sont respectivement observées.
- Le segment ST est aligné sur l'isoline.
- L'onde T est positive, abaissée ou aplatie (aplatie).
Pendant cette période, les dents pathologiques peuvent disparaître complètement et l'ECG ne pourra pas identifier la crise cardiaque survenue.
Comment reconnaître le site exact de la nécrose
 La localisation montrera par ECG
La localisation montrera par ECG Pour identifier la localisation de la nécrose (infarctus du myocarde) sur l'ECG, il n'est pas nécessaire de procéder à des examens complémentaires. Un cardiogramme de crise cardiaque peut fournir suffisamment d'informations pour identifier la zone suspectée. Dans ce cas, le cardiogramme du cœur sera légèrement différent.
Les facteurs suivants affectent également les lectures des équipements électriques:
- heure d'apparition de la maladie;
- la profondeur de la lésion;
- réversibilité de la nécrose;
- localisation de l'infarctus du myocarde;
- violations d'accompagnement.
Lors de la classification d'une crise cardiaque par localisation, les cas possibles suivants de l'évolution de la maladie peuvent être distingués:
- infarctus de la paroi antérieure;
- mur arrière;
- septale;
- côté;
- basal.
La définition et la classification de la zone touchée permettent d'évaluer la complexité et d'identifier les complications de la maladie. Par exemple, si la partie supérieure du muscle cardiaque est touchée, elle ne se propage pas car elle est isolée. La défaite du ventricule droit est très rare et a ses propres caractéristiques dans le traitement.
Par exemple, un infarctus septal antérieur sur un ECG ressemble à ceci:
- Ondes T pointues en 3-4 dérivations.
- Q - 1-3.
- Le segment ST a une hausse dans le segment 1-3.
Classification OMS de l'infarctus du myocarde
 Les méthodes et la durée du traitement dépendent du degré de complexité de la maladie.
Les méthodes et la durée du traitement dépendent du degré de complexité de la maladie. Pour classer l'infarctus du myocarde, utilisez la classification de l'OMS. Ces normes se distinguent par le fait qu'elles ne sont utilisées que pour la classification des lésions à grande focale.Par conséquent, selon ces normes, les formes bénignes de l'évolution de la maladie ne sont pas prises en compte.
Selon cette classification, les types de dommages suivants sont distingués:
- Spontané. Cela se produit en raison de la destruction de la plaque de cholestérol, de l'érosion des tissus.
- Secondaire. Carence en oxygène causée par un vaisseau sanguin coagulé ou un spasme.
- Mort coronarienne subite. Avec cette crise cardiaque, il y a une violation complète de la capacité contractile du cœur avec son arrêt.
- Intervention coronarienne percutanée. La raison est une intervention chirurgicale, entraînant des lésions des vaisseaux ou du muscle cardiaque.
- Thrombose de stent.
- Complication de la chirurgie de pontage aortique.
En utilisant cette qualification, vous pouvez déterminer le degré de nécrose et les causes qui y ont donné lieu. En règle générale, il est utilisé pour les formes complexes de crise cardiaque, car les poumons peuvent être déterminés par le moment de la lésion et la localisation.
Classement temporel
Pour identifier la complexité de la lésion, il est nécessaire d'établir correctement le moment de l'évolution de la maladie. En règle générale, cela est initialement déterminé à partir de l'historique du patient, qui contient la carte d'appel, et après l'examen initial. Mais ils ne vous permettent que de fournir les premiers soins et d'effectuer des procédures jusqu'à ce que le diagnostic soit complètement identifié.
Étapes d'une crise cardiaque par date:
- Prémonitoire. État de préinfarctus lorsque les symptômes commencent à apparaître. La durée peut aller jusqu'à un mois.
- Le plus pointu. Au cours de cette période, la maladie se poursuit avec la formation d'une nécrose. Durée environ 2 heures.
- Aigu. La nécrose se développe dans les 10 jours, ce qui peut survenir avec une nécrose complète de certaines zones.
- Subaigu. Jusqu'à la cinquième semaine du début du développement de la maladie. À ce stade de l'évolution de la maladie, les zones nécrotiques commencent à se cicatriser.
- La période post-infarctus se poursuit avec l'adaptation des muscles cardiaques aux nouvelles conditions de fonctionnement et avec la formation complète de la cicatrice. Cela peut durer jusqu'à six mois.
Une fois la période de rééducation terminée, les modifications de l'ECG disparaissent et des signes d'ischémie chronique apparaissent.
Infarctus du myocarde: principes généraux du diagnostic ECG.
Lors d'une crise cardiaque (nécrose), les fibres musculaires meurent. La nécrose, en règle générale, est causée par une thrombose des artères coronaires ou leur spasme prolongé, ou par une sclérose coronarienne sténosante. La zone de nécrose n'est pas excitée et ne forme pas de CEM. La zone nécrotique, pour ainsi dire, traverse une fenêtre dans le cœur et, avec une nécrose transmurale (à toute la profondeur), le potentiel intracavitaire du cœur pénètre dans la zone sous-épicardique.
Dans la grande majorité des cas chez l'homme, les artères alimentant le ventricule gauche sont affectées et, par conséquent, des crises cardiaques surviennent dans le ventricule gauche. L'infarctus du ventricule droit survient incomparablement moins fréquemment (moins de 1% des cas).
L'électrocardiogramme permet non seulement de diagnostiquer l'infarctus du myocarde (nécrose), mais également de déterminer sa localisation, sa taille, la profondeur de la nécrose, le stade du processus et certaines complications.
Avec une violation brutale du flux sanguin coronarien dans le muscle cardiaque, 3 processus se développent séquentiellement: l'hypoxie (ischémie), les dommages et, enfin, la nécrose (infarctus). La durée des phases préliminaires d'infarctus dépend de nombreuses raisons: le degré et la vitesse de la perturbation du flux sanguin, le développement des collatérales, etc., mais elles durent généralement de plusieurs dizaines de minutes à plusieurs heures.
Les processus d'ischémie et de dommages sont décrits dans les pages précédentes du manuel. Le développement de la nécrose affecte le segment QRS de l'électrocardiogramme.
Au-dessus du site de nécrose, l'électrode active enregistre une onde Q pathologique (QS).
Rappelons que chez une personne en bonne santé, dans les dérivations reflétant le potentiel du ventricule gauche (V5-6, I, aVL), une onde physiologique de q peut être enregistrée, reflétant le vecteur d'excitation du septum du cœur. L'onde physiologique q dans toutes les dérivations, à l'exception de l'aVR, ne doit pas être supérieure à 1/4 de l'onde R avec laquelle elle a été enregistrée et supérieure à 0,03 s.
Lorsque la nécrose transmurale se produit dans le muscle cardiaque au-dessus de la projection sous-épicardique de la nécrose, le potentiel intracavitaire du ventricule gauche est enregistré, qui a la formule QS, c.-à-d. représenté par une grande dent négative. Si, avec la nécrose, il existe également des fibres myocardiques fonctionnelles, alors le complexe ventriculaire a la formule Qr ou QR. et plus cette couche fonctionnelle est grande, plus l'onde R est élevée. L'onde Q en cas de nécrose a les propriétés d'une onde de nécrose: plus de 1/4 de l'onde R en amplitude et plus de 0,03 s.
Une exception est la sonde aVR, dans laquelle le potentiel intracavitaire est normalement enregistré, et donc l'ECG dans cette sonde a la formule QS, Qr ou rS.
Une autre règle de base est que les ondes Q sont fourchues ou dentelées, et sont le plus souvent pathologiques et reflètent une nécrose (infarctus du myocarde).
Regardez les animations de la formation d'un électrocardiogramme en trois processus séquentiels: ischémie, dommages et nécrose
Ischémie:
Dommage:

Nécrose:

Ainsi, la question principale du diagnostic de la nécrose du myocarde (infarctus) a été répondue: avec la nécrose transmurale, l'électrocardiogramme dans les dérivations situées au-dessus de la zone de nécrose a la formule du complexe gastrique QS; avec une nécrose non transmurale, le complexe ventriculaire ressemble à Qr ou QR.

Une autre régularité importante est caractéristique d'une crise cardiaque: dans les dérivations situées dans la zone opposée au foyer de nécrose, des changements de miroir (réciproque, rejetant) sont enregistrés - l'onde Q correspond à l'onde R et l'onde r (R) est l'onde s (S). Si le segment ST est soulevé avec un arc vers le haut au-dessus de la zone d'infarctus, alors dans les zones opposées, il est abaissé vers le bas avec un arc (voir figure).
Localisation de l'infarctus.
Un électrocardiogramme permet de distinguer l'infarctus de la paroi postérieure du ventricule gauche, le septum, la paroi antérieure, la paroi latérale, la paroi basale du ventricule gauche.
Vous trouverez ci-dessous un tableau de diagnostic des différentes localisations de l'infarctus du myocarde dans 12 dérivations, qui sont incluses dans la norme de la recherche électrocardiographique.
+ Traitements
Infarctus du myocarde
Diverses pistes ECG dans le diagnostic topique des modifications focales du myocarde. À toutes les étapes du développement de l'ECG, en commençant par l'utilisation de trois sondes classiques (standard) de V. Eynthoven (1903), les chercheurs ont cherché à donner aux médecins praticiens une méthode simple, précise et la plus informative pour enregistrer les biopotentiels. copieux muscles. La recherche constante de nouvelles méthodes optimales pour enregistrer un électrocardiogramme a conduit à une augmentation significative des dérivations, dont le nombre ne cesse d'augmenter.
La base de l'enregistrement des dérivations ECG standard est le triangle d'Eynthoven, dont les angles forment trois membres: les bras droit et gauche et la jambe gauche. Chaque côté du triangle forme un axe principal. Le premier fil (I) est formé en raison de la différence de potentiel entre les électrodes appliquées aux mains droite et gauche, le deuxième (II) - entre les électrodes du bras droit et de la jambe gauche, le troisième (III) - entre les électrodes du bras gauche et de la jambe gauche.
En utilisant des sondes standard, vous pouvez détecter des changements focaux à la fois dans la partie antérieure (sonde I) et dans la paroi postérieure (sonde III) du ventricule gauche du cœur. Cependant, comme d'autres études l'ont montré, dans un certain nombre de cas, les sondes standard ne révèlent pas du tout de modifications même grossières du myocarde, ou des modifications du calendrier des sondes conduisent à un diagnostic erroné des changements focaux. En particulier, les modifications des parties baso-latérales du ventricule gauche ne sont pas toujours reflétées dans la sonde I, tandis que celles baso-postérieures ne sont pas toujours reflétées dans la sonde III.
Une onde Q profonde et une onde T négative dans la dérivation III peuvent être normales, cependant, à l'inspiration, ces changements disparaissent ou diminuent, sont absents dans des dérivations supplémentaires telles que avF, avL, D et Y. Une onde T négative peut être une expression d'hypertrophie et de surcharge. à cet égard, la conclusion est donnée sur la totalité des changements constatés dans les différentes dérivations de l'électrocardiogramme.
Puisque le potentiel électrique enregistré augmente à mesure que les électrodes s'approchent du cœur et que la forme de l'électrocardiogramme est déterminée dans une plus grande mesure par l'électrode située sur la poitrine, ils ont rapidement commencé à utiliser les électrodes standard.
Le principe de l'enregistrement de ces dérivations est que l'électrode de garniture (principale, d'enregistrement) est située dans les positions thoraciques et l'indifférente - sur l'un des trois membres (sur le bras droit ou gauche, ou la jambe gauche). En fonction du PT de l'emplacement de l'électrode indifférente, les dérivations thoraciques CR, CL, CF sont distinguées (C - poitrine - poitrine; R - droite - droite; L - lien - gauche; F - pied - jambe).
Les sondes CR sont utilisées depuis longtemps en médecine pratique. Dans ce cas, une électrode a été placée sur la main droite (indifférente), et l'autre (trim, enregistrement) dans la région de la poitrine dans des positions de 1 à 6 ou même à 9 (CR 1-9). Dans la 1ère position, l'électrode de trim était placée sur la zone du quatrième espace intercostal le long du bord droit du sternum; en 2ème position - sur le quatrième espace intercostal le long du bord gauche du sternum; en 3ème position - au milieu de la ligne reliant les 2ème et 4ème positions; en 4ème position - sur le cinquième espace intercostal le long de la ligne médio-claviculaire; en 5ème, 6ème et 7ème positions - le long des lignes axillaires antérieure, médiane et postérieure au niveau de la 4ème position, en 8ème et 9ème positions - le long des lignes mi-scapulaire et paravertébrale au niveau de la 4ème position ... Ces positions, comme on le verra ci-dessous, ont été conservées à l'heure actuelle et sont utilisées pour enregistrer l'ECG selon Wilson.
Cependant, plus tard, il a été constaté que l'électrode indifférente elle-même et son emplacement sur divers membres affectent la forme de l'électrocardiogramme.
Dans un effort pour minimiser l'influence d'une électrode indifférente, F. Wilson (1934) a combiné trois électrodes des membres en une seule et l'a connectée à un galvanomètre par une résistance de 5000 Ohm. La création d'une telle électrode indifférente avec un potentiel «zéro» a permis à F. Wilson de développer des sondes unipolaires (unipolaires) à partir de la poitrine et des extrémités. Le principe d'enregistrement de ces fils est que l'électrode indifférente mentionnée ci-dessus est connectée à un pôle du galvanomètre et une électrode de compensation est connectée à l'autre pôle, qui est appliqué dans les positions de poitrine ci-dessus (V 1-9, où V est un volt) ou sur la main droite (VR ), bras gauche (VL) et jambe gauche (VF).
À l'aide de sondes thoraciques wilsoniennes, il est possible de déterminer la localisation des lésions myocardiques. Ainsi, les dérivations V 1-4 reflètent les changements dans la paroi antérieure, V 1-3 - dans la région antéroseptale, V 4 - dans l'apex, V 5 - dans la partie antérieure et en partie dans la paroi latérale, V 6 - dans la paroi latérale, V 7 - dans la paroi latérale et partiellement dans la paroi postérieure, V 8-9 - dans la paroi postérieure et le septum interventriculaire. Cependant, les dérivations V 8-9 ne sont pas largement utilisées en raison de l'inconvénient d'appliquer des électrodes et de la faible amplitude des dents de l'électrocardiogramme. Ils n'ont pas trouvé d'application pratique et d'abduction des membres selon Wilson en raison de la faible tension des dents.
En 1942, les conducteurs des membres selon Wilson ont été modifiés par E. Golberger, qui a proposé d'utiliser un fil de deux membres combinés en un nœud sans résistance supplémentaire comme électrode indifférente, et le fil libre du troisième membre est une électrode de garniture. Avec cette modification, l'amplitude des dents a augmenté d'une fois et demie par rapport aux dérivations du même nom selon Wilson. À cet égard, les dérivations de Golberger ont été appelées dérivations unipolaires améliorées (augmentées en a) à partir des membres. Le principe des fils d'enregistrement est que l'électrode de garniture est appliquée en alternance sur l'un des membres: le bras droit, le bras gauche, la jambe gauche et les fils des deux autres membres sont combinés en une électrode indifférente. Lorsqu'une électrode de compensation est appliquée sur la main droite, le fil aVR est enregistré, sur la main gauche - avL et la jambe gauche - avF. La mise en pratique de ces pistes a considérablement élargi les possibilités de l'électrocardiographie dans le diagnostic des maladies cardiovasculaires. La sonde avR reflète le mieux les changements dans le ventricule droit et l'oreillette. Les dérivations avL et avF sont indispensables pour déterminer la position du cœur. Le lead avL est également important pour diagnostique modifications focales dans les parties baso-latérales du ventricule gauche, abduction avF - dans la paroi postérieure, en particulier dans sa partie diaphragmatique.
Actuellement, il est obligatoire d'enregistrer un ECG en 12 dérivations (I, II, III, avR, avL, avF, V 1-6).
Cependant, dans certains cas diagnostique les changements focaux dans 12 dérivations conventionnelles sont difficiles. Cela a incité un certain nombre de chercheurs à rechercher des prospects supplémentaires. Ainsi, ils utilisent parfois l'enregistrement des dérivations thoraciques dans des positions similaires à partir des espaces intercostaux supérieurs. Puis les dérivations sont désignées comme suit: l'espace intercostal est indiqué par le dessus, et la position de l'électrode thoracique (par exemple, V 2 2. Y 2 3 etc.), ou à partir de la moitié droite de la cellule thoracique V 3R -V 7R.
Les fils supplémentaires les plus largement utilisés incluent sondes thoraciques bipolaires selon Neb. La technique d'enregistrement des dérivations proposée par lui est que l'électrode de la main droite est placée dans le deuxième espace intercostal à droite au bord du sternum, l'électrode de la main gauche est placée le long de la ligne axillaire postérieure au niveau de la projection apicale cœurs (V 7), l'électrode de la jambe gauche se trouve au site de l'impulsion apicale (V 4). Lorsque l'interrupteur de dérivation est installé sur le contact I, le fil D (dorsal) est enregistré, sur le contact II - A (antérieur) et sur le contact III I (inférieur). Ces dérivations ne permettent pas un affichage plat, mais topographique des potentiels des trois surfaces du cœur: postérieur, antérieur et inférieur.
La dérivation D correspond à peu près aux dérivations V 6-7 et reflète la paroi postérieure du ventricule gauche; le fil A correspond aux fils V 4-5 et reflète la paroi antérieure du ventricule gauche; La dérivation I correspond aux dérivations U 2-3 et reflète le septum interventriculaire et partiellement le steak antérieur du ventricule gauche.
Selon V. Neb, dans le diagnostic des changements focaux, la sonde D est plus sensible pour la paroi postéro-latérale que les sondes III, avF et V 7. et les dérivations A et I sont plus sensibles que les dérivations thoraciques de Wilson pour diagnostiquer les changements focaux dans la paroi antérieure. Selon V.I.Petrovsky (1961, 1967), le plomb D ne répond pas aux changements focaux dans la région diaphragmatique. Avec une onde T négative, qui se trouve dans le plomb III en position normale et horizontale du cœur, la présence d'une onde T positive dans le plomb D exclut la pathologie.
Selon nos données, quelle que soit la position cœurs l'enregistrement de la sonde D est nécessaire en présence d'une onde T négative, ainsi qu'une onde Q profonde, même pas élargie dans la sonde III et en l'absence de tels changements dans avF. Le plomb avF reflète principalement les parties diaphragmatiques postérieures du ventricule gauche et l'abscission D - basale postérieure (basale-latérale). Par conséquent, les changements de craie (I) dans les parties basales du ventricule gauche sont reflétés dans la dérivation D et peuvent être absents dans avF, et la combinaison des changements dans les dérivations D et avF indique une lésion plus étendue de la paroi postérieure du ventricule gauche.
Lead V E (E - ensiformis - septal), une sonde thoracique est enregistrée, mais lorsqu'une électrode de trim est installée dans la région du processus xiphoïde. Le plomb reflète les changements focaux dans la région septale. Il est utilisé pour les changements flous dans les dérivations V 1-2.
Le diagnostic de changements focaux limités dans les parties baso-latérales du ventricule gauche, lorsque le processus ne s'est pas propagé aux parois antérieure et postérieure, devient souvent impossible en utilisant 12 dérivations conventionnelles. Dans ces cas, l'enregistrement mérite l'attention conduit semi-sagittal selon la technique Slapak a - Portilla... Puisque ces fils sont une modification du fil Neb D, une électrode indifférente de la main gauche est placée en position V 7. et l'électrode d'assiette de la main droite se déplace le long de la ligne reliant deux points: un dans le second espace intercostal à gauche du sternum, le second dans le second espace intercostal le long de la ligne axillaire antérieure.
L'ECG est enregistré dans les positions suivantes:
S 1 - électrode de coupe dans le deuxième espace intercostal à gauche du sternum;
S 4 - le long de la ligne axillaire antérieure au niveau de S 1;
S 2 et S 3 - à égale distance entre les deux points extrêmes (entre S 1 et S 4).
L'interrupteur principal est installé sur le contact I. Ces dérivations enregistrent des changements focaux dans les parties baso-latérales du ventricule gauche. Malheureusement, le moment de ces dérivations dépend dans une certaine mesure de la forme de la poitrine et de la position anatomique du cœur.
Au cours des deux dernières décennies, des sondes bipolaires orthogonales non corrigées et corrigées ont été utilisées en électrocardiographie pratique.
Les axes de l'électrocardiogramme orthogonal sont orientés dans trois plans perpendiculaires les uns aux autres: horizontal (X), frontal (G) et sagittal (Z).
La sonde bipolaire orthogonale X non corrigée est formée de deux électrodes: une positive (de la main gauche), qui est placée en position V 6. et négatif (à droite) - en position V 6R. Le fil Z est enregistré lorsque l'électrode positive (de la main gauche) est en position V 2 et négative (de la main droite) en position V 8R.
La dérivation V est enregistrée lorsqu'une électrode positive (de la main gauche) est appliquée au processus xiphoïde et négative (de la main droite) au deuxième espace intercostal à droite au niveau du sternum. Enfin, la dérivation R 0 s'approche des dérivations données. qui est enregistrée lorsqu'une électrode positive (de la main gauche) est appliquée à la position V 7. négatif (à droite) - en position V1.
Les fils sont enregistrés dans la position de l'interrupteur des fils sur la broche I.
Le fil X correspond à peu près aux fils I, avL V 5-6 et reflète le steak ventriculaire gauche antérolatéral. Les dérivations V correspondent aux dérivations III et avF et reflètent la paroi postérieure. Le fil Z correspond au fil V 2 et reflète le septum interventriculaire. La dérivation Ro correspond aux dérivations V 6-7 et reflète la paroi postéro-latérale du ventricule gauche.
Avec grande focale crise cardiaque myocarde, quelle que soit sa localisation, dans le ventricule gauche, les dérivations orthogonales répondent toujours avec les graphiques appropriés, tandis qu'avec de petites lésions focales du myocarde, en particulier dans les parties basales du ventricule gauche, les modifications de ces dérivations sont souvent absentes. Dans de tels cas, les dérivations Slapak-Portilla et les dérivations thoraciques des espaces intercostaux supérieurs sont utilisées.
Les dérivations orthogonales corrigées sont basées sur des principes physiques stricts, tenant compte de l'excentricité et de la variabilité du dipôle cardiaque, et sont donc insensibles aux caractéristiques individuelles de la poitrine et à la position anatomique du cœur.
Pour enregistrer les dérivations orthogonales corrigées, diverses combinaisons d'électrodes reliées les unes aux autres par certaines résistances ont été proposées.
Avec les dérivations orthogonales de Frank corrigées les plus couramment utilisées, les électrodes sont placées comme suit: électrode E - sur le sternum au niveau entre le quatrième à cinquième espace intercostal, électrode M - derrière au niveau de l'électrode E, électrode A - le long de la ligne médio-axillaire gauche au niveau de l'électrode E, électrode C - à un angle de 45 ° entre les électrodes A et E, c'est-à-dire au milieu de la ligne reliant les points des électrodes A et E, électrode F - le long de la ligne médiane droite au niveau de l'électrode E, électrode H - à l'arrière du col et de l'électrode F - sur la jambe gauche. Une électrode mise à la terre est placée sur la jambe droite. Ainsi, selon le système de Frank, les électrodes E, M, A, C, I sont placées dans le cercle du corps au niveau de la fixation de la côte V au sternum.
En médecine pratique, les dérivations corrigées sont rarement utilisées.
D'autres affectations supplémentaires sont données dans la littérature: ZR selon Pescodor; Dm, Am, Im, CKR, CKL, CKF selon Gurevich et Krynsky; MCL et MCL 6 de Marriott. Cependant, ils n'ont pas d'avantages significatifs par rapport à ceux donnés ci-dessus et ne sont pas utilisés en médecine pratique.
Actuellement, une grande importance est attachée à la détermination de l'ampleur des lésions myocardiques focales par des méthodes non invasives, ce qui est important à la fois pour le pronostic immédiat et à long terme de la maladie, et pour l'évaluation de l'efficacité des méthodes de traitement visant à limiter la zone de lésion ischémique. A cet effet, un électrocardiotopogramme est enregistré. Dans ce cas, il a été proposé d'utiliser un nombre différent de dérivations précordiales. Le plus répandu est un système de 35 dérivations avec cinq rangées horizontales du deuxième au sixième espace intercostal, inclus, et sept verticales (le long des lignes parasternales droite et gauche, au milieu de la distance entre les lignes parasternales gauche et mi-claviculaire gauche, le long de la gauche mi-claviculaire, antérieure, médiane et lignes axillaires postérieures). L'enregistrement ECG est effectué selon Wilson à l'aide d'une électrode thoracique. Partant de l'idée que les dérivations dans lesquelles les élévations du segment S-T sont enregistrées correspondent à la zone péri-infarctus, Magoko et al. (1971) ont proposé l'indice NST (le nombre de dérivations avec l'élévation du segment S-T supérieur à 1,5 mm), comme indicateur de la gravité de la blessure - le quotient de la division de la somme de l'élévation S - T en mm par NST (ST \u003d ΣST / NST). Le nombre de dérivations ECG, dans lequel les élévations du segment S-T et les modifications du complexe ventriculaire de type QS ont été déterminées, sont représentées à l'aide d'un cartogramme, où chacune des 35 dérivations est classiquement représentée comme un carré d'une aire de 1 cm2 (G V. Ryabinina, 3. 3. Dorofeeva, 1977) ... Bien entendu, la taille de la zone péri-infarctus et les lésions myocardiques transmurales exprimées de cette manière en raison de l'épaisseur et de la configuration différentes de la poitrine et de la position cœurs ne peut pas être complètement identifié avec les dimensions réelles des zones correspondantes de lésion myocardique.
L'inconvénient de la méthode électrocardiotopogramme est qu'elle ne peut être utilisée que lors de la localisation crise cardiaque myocarde dans la région des parois antérieure et latérale en l'absence de violations significatives de la conduction intraventriculaire (blocage du faisceau de His) et de péricardite.
Ainsi, à l'heure actuelle, il existe divers systèmes de dérivation et des dérivations ECG séparées, qui sont d'une grande valeur diagnostique pour déterminer la nature et la localisation des changements focaux dans le myocarde. Si une telle lésion est suspectée, l'enregistrement des dérivations suivantes est obligatoire: trois standards, trois renforcés des extrémités selon Golberger, six thoraciques selon Wilson, trois selon Neb et trois orthogonales non corrigées.
Dans les cas peu clairs, en fonction de la localisation de la zone touchée, les dérivations V 7-9 sont également enregistrées. V E. R o. et parfois aussi S 1 -4 selon Slapak-Portilla, V 3R -6 R et V 1-7 dans l'espace intercostal au-dessus et au-dessous du cinquième.
Hfpkbxyst jtdtltybz 'RU d tjgbxtcrjq lbfuyjctbrt jxfujds [bpvtytybq vbjrfhlf. Yf dct [ 'tfgf [hfpdbtbz' RU, yfxbyfz c ghbvtytybz D. « qytujdtyjv (1903) tht [rkfccbxtcrb [(ctfylfhtys [) jtdtltybq, bccktljdfttkb cthtvbkbcm lftm ghfrtbxtcrbv dhfxfv ghjctjq, tjxysq b YFB, jktt byajhvftbdysq vttjl htubcthfwbb, bjgjttywbfkjd cthltxyjq vsiws. Gjctjzyysq gjbcr yjds [jgtbvfkmys [vttjlbr htubcthfwbb 'ktrthjrfhlbjuhfvvs ghbdtk r pyfxbttkmyjve edtkbxtyb. jtdtltybq, xbckj rjtjhs [ghjljk; ftt djphfctftm. D jcyjde htubcthfwbb ctfylfhtys [jtdtltybq ‘RU gjkj; ty thteujkmybr’ qytujdtyf, euks rjtjhjuj j, hfpe.t thb rjytxyjctb: ghfdfz b ktdfz herb btd. Rf; lfz ctjhjyf thteujkmybrf j, hfpett jcm jtdtltybz. Gthdjt jtdtltybt (I) ajhvbhettcz pf cxtt hfpyjctb gjttywbfkjd vt; le 'ktrthjlfvb, yfkj; tyysvb yf ghfde. b ktde. herbe, dtjhjt (II) -vt; le 'ktrthjlfvb ghfdjq herbe b ktdjq yjub, thttmt (III) -vt; le'ktrthjlfvb ktdjq herbe b ktdjq yjub. Ghb gjvjob ctfylfhtys [jtdtltybq vj; yj dszdkztm jxfujdst bpvtytybz rfr d gthtlytq (je jtdtltybt), tfr b d pflytq cttyrt (III jtdtltybt
Détermination de la localisation de l'infarctus du myocarde. Topographie ECG de l'infarctus du myocarde
Avant de procéder à la description diverses variantes ECG de crise cardiaque... déterminé par des différences de localisation anatomique, il convient de rappeler ce qui a été brièvement évoqué au début de ce chapitre en relation avec les zones touchées et la circulation coronarienne.
La figure montre schéma des différentes boucles QRS avec différentes localisations de l'infarctus conformément à la classification utilisée dans la clinique de cardiologie de l'Université de Barcelone. Il est à noter que des études électrocardiographiques, angiographiques et pathologiques ont montré que si l'ECG est relativement spécifique pour prédire la localisation de l'infarctus, en particulier dans l'infarctus isolé (c'est-à-dire que l'onde Q dans certaines dérivations est assez bien corrélée aux données pathologiques), sa sensibilité est plutôt faible (anatomopathologie anatomique une crise cardiaque est souvent observée en l'absence d'une dent Q anormale sur l'ECG).
Généralement sensibilité ECG 12 dérivations dans le diagnostic d'une crise cardiaque précédemment transférée est d'environ 65%, et la spécificité varie de 80 à 95%. Certains critères ont une faible sensibilité (moins de 20%), mais une spécificité élevée. De plus, malgré l'importance de l'ECG dans le diagnostic d'une crise cardiaque, il ne détermine pas avec précision son degré. La sensibilité des critères individuels est très faible, mais augmente en combinaison avec plusieurs autres techniques. Comme il ressort de la discussion suivante, pour différents types d'infarctus, le VCG a parfois des critères plus sensibles. Par exemple, la transition de l'infarctus de la paroi antérieure vers la paroi latérale ou inférieure passe souvent inaperçue. Le VCG peut étendre les capacités de diagnostic, comme, par exemple, avec des ondes Q douteuses, et révéler la présence de plusieurs zones nécrotiques.
Docteur devrait essayez d'évaluer la localisation de l'infarctus par ECG, même si la relation entre l'ECG et les changements pathomorphologiques n'a pas toujours lieu. La paroi inférieure est essentiellement la partie supérieure de la paroi arrière. Une crise cardiaque peut être classée comme transmurale ou non transmurale selon la profondeur de la lésion de la paroi; apical ou basal, selon la localisation haute ou basse; postérieur, antérieur, septal ou latéral, selon la zone de lésion de la paroi.

Crise cardiaque n'est pas toujours limité exclusivement à la paroi septale, antérieure, postérieure, inférieure ou latérale Diverses lésions combinées sont beaucoup plus fréquentes, généralement en fonction de la zone de lésion myocardique, qui à son tour est associée à une occlusion de l'artère coronaire.
Crise cardiaque implique généralement soit la cloison antérieure (généralement due à l'occlusion de l'artère coronaire antérieure descendante) ou la zone postérieure inférieure (due à l'occlusion de l'artère circonflexe et / ou coronaire droite) du ventricule gauche. La paroi latérale du cœur peut être endommagée n'importe où. Une crise cardiaque peut être plus prononcée dans un domaine ou un autre. Dans tous les cas, les généralisations suivantes doivent être gardées à l'esprit:
a) l'infarctus n'affecte généralement pas la partie basale de la région septale antéro-latérale;
b) l'infarctus de la partie la plus haute et du septum postérolatéral, basal et / ou interventriculaire n'est pas accompagné d'ondes Q, indiquant une lésion, mais peut modifier la configuration de la partie terminale de l'anse;
c) dans 25% des cas, l'infarctus de la paroi postérieure du ventricule gauche passe au ventricule droit;
d) la partie inférieure de la moitié basale de la paroi postérieure est la zone qui correspond à l'infarctus classique de la paroi postérieure (R élevé dans les dérivations V1, V2), sous la forme d'une image miroir dans les dérivations à l'arrière, l'infarctus de la paroi postérieure n'est généralement pas isolé, mais affecte la partie apicale de la partie postérieure parois (inférieures ou diaphragmatiques).
Je voudrais vous parler de la principale méthode de diagnostic - ECG pour l'infarctus du myocarde. Selon le cardiogramme, vous apprendrez à déterminer le degré d'endommagement de votre cœur par des pathologies.
De nos jours, l'infarctus du myocarde, une maladie dangereuse très courante. Beaucoup d'entre nous peuvent confondre les symptômes d'une crise cardiaque avec une angine de poitrine aiguë, ce qui entraînera de tristes conséquences et la mort. Avec cette méthode de diagnostic, les cardiologues peuvent déterminer avec précision l'état du cœur humain.
Si vous remarquez les premiers symptômes, vous devez d'urgence faire un ECG et consulter un cardiologue. Dans notre article, vous pouvez découvrir comment vous préparer à cette procédure et comment elle sera déchiffrée. Cet article sera utile à tout le monde, car personne n'est à l'abri de cette pathologie.
 ECG pour infarctus du myocarde
ECG pour infarctus du myocarde L'infarctus du myocarde est une nécrose (mort tissulaire) d'une partie du muscle cardiaque, qui se produit en raison d'un apport insuffisant d'oxygène au muscle cardiaque en raison d'une insuffisance circulatoire. C'est l'infarctus du myocarde qui est la principale cause de décès, aujourd'hui, et d'invalidité des personnes dans le monde.
L'ECG dans l'infarctus du myocarde est le principal outil de son diagnostic. Si des symptômes caractéristiques de la maladie apparaissent, vous devez immédiatement consulter un cardiologue et subir un test ECG, car les premières heures sont très importantes.
Vous devez également subir des examens réguliers pour un diagnostic précoce de la détérioration du cœur. Principaux symptômes:
- dyspnée;
- douleur thoracique;
- la faiblesse;
- palpitations cardiaques, interruptions du travail du cœur;
- anxiété;
- transpiration abondante.
Les principaux facteurs en raison desquels l'oxygène ne pénètre pas bien dans le sang et la circulation sanguine est perturbée sont:
- sténose coronarienne (en raison d'un caillot sanguin ou d'une plaque, l'ouverture de l'artère est fortement rétrécie, ce qui provoque un infarctus du myocarde à grande focale).
- thrombose coronarienne (la lumière de l'artère est soudainement obstruée, ce qui provoque une grande nécrose focale des parois du cœur).
- sclérose coronarienne sténosante (les lumières de certaines artères coronaires se rétrécissent, ce qui entraîne de petits infarctus du myocarde focaux).
L'infarctus du myocarde se développe souvent dans le contexte de l'hypertension artérielle, du diabète sucré et de l'athérosclérose. Cela peut également survenir en raison du tabagisme, de l'obésité et d'un mode de vie immobile.
Les conditions provoquant un infarctus du myocarde, en raison desquelles l'apport d'oxygène diminue, peuvent être:
- excitation constante;
- surmenage nerveux;
- activité physique excessive;
- intervention chirurgicale;
- différences de pression atmosphérique.
Un ECG pour infarctus du myocarde est réalisé à l'aide d'électrodes spéciales qui sont attachées à l'appareil ECG et qui enregistrent les signaux du cœur. Pour un ECG conventionnel, six capteurs suffisent, mais douze sondes sont utilisées pour l'analyse la plus détaillée de la fonction cardiaque.


La pathologie cardiaque peut prendre diverses formes. Le diagnostic électrocardiographique de l'infarctus du myocarde est capable de détecter les types de maladies suivants:
- transmurale;
- sous-endocardique;
- intramuros.
Chacune des maladies a un état spécifique des zones de nécrose, de lésion, d'ischémie. L'infarctus transmural du myocarde présente des signes de nécrose à grande focale, qui affecte de 50% à 70% des parois du ventricule gauche. Aide à détecter les signes d'infarctus du myocarde de ce type dépolarisation vectorielle de la paroi opposée.
La complexité du diagnostic réside dans le fait qu'une partie importante du myocarde ne montre pas les changements qui s'y produisent, et seuls les indicateurs vectoriels sont capables de les indiquer. L'infarctus du myocarde sous-endocardique n'appartient pas aux petites formes focales de maladies.
C'est presque toujours vaste. La plus grande difficulté pour les médecins dans l'étude de l'état de l'organe interne est le flou des limites du myocarde affecté.
Lorsque des traits de lésions sous-endocardiques sont détectés, les médecins observent l'heure de leur manifestation. Les signes d'infarctus du myocarde de type sous-endocardique peuvent être considérés comme une confirmation complète de la présence d'une pathologie, s'ils ne disparaissent pas dans les 2 jours. L'infarctus du myocarde intra-muros est considéré comme rare dans la pratique médicale.
Il est rapidement détecté dans les premières heures de son apparition, car le vecteur d'excitation myocardique sur l'ECG indique que les processus métaboliques ont changé dans le cœur. Le potassium quitte les cellules affectées par la nécrose. Mais la difficulté à détecter la pathologie est que les courants de dommages potassiques ne se forment pas, car il n'atteint pas l'épicarde ou l'endocarde.
Pour identifier ce type d'infarctus du myocarde, une surveillance encore plus longue de l'état du patient est nécessaire. L'ECG doit être effectué régulièrement pendant 2 semaines. Le déchiffrement des résultats de l'analyse à lui seul n'est pas une confirmation complète ou un refus du diagnostic préliminaire. Clarifier la présence ou l'absence d'une maladie n'est possible qu'en analysant ses signes dans la dynamique de leur développement.


En fonction des symptômes, plusieurs variantes de l'infarctus du myocarde sont distinguées:
- L'anginal est l'option la plus courante. Il se manifeste pendant plus d'une demi-heure et ne passe pas après la prise du médicament (nitroglycérine), une forte pression ou une douleur constrictive derrière le sternum. Cette douleur peut irradier vers le côté gauche de la poitrine, ainsi que vers le bras gauche, la mâchoire et le dos. Le patient peut développer une faiblesse, de l'anxiété, la peur de la mort et une transpiration sévère.
- Asthmatique - une option dans laquelle il y a un essoufflement ou une suffocation, un rythme cardiaque fort. La douleur est généralement absente, même si elle peut être un précurseur de l'essoufflement. Cette variante du développement de la maladie est typique des groupes d'âge plus âgés et des personnes qui ont déjà eu un infarctus du myocarde.
- Gastralgic est une variante caractérisée par une localisation inhabituelle de la douleur qui se manifeste dans le haut de l'abdomen. Il peut se propager aux omoplates et au dos. Cette option s'accompagne de hoquet, d'éructations, de nausées, de vomissements. Des ballonnements sont possibles en raison d'une occlusion intestinale.
- Cérébrovasculaire - les symptômes sont associés à une ischémie cérébrale: étourdissements, évanouissements, nausées, vomissements, perte d'orientation dans l'espace. L'apparition de symptômes neurologiques complique le diagnostic, qui ne peut absolument être fait dans ce cas qu'à l'aide d'un ECG.
- Arythmique - une variante lorsque le symptôme principal est des palpitations: une sensation d'arrêt cardiaque et des interruptions dans son travail. La douleur est absente ou peu manifestée. Une faiblesse, un essoufflement, des évanouissements ou d'autres symptômes peuvent survenir en raison d'une baisse de la pression artérielle.
- Malosymptomatique - une option dans laquelle la détection d'un infarctus du myocarde antérieur n'est possible qu'après la prise d'un ECG. Cependant, des symptômes bénins tels qu'une faiblesse sans cause, un essoufflement, des interruptions du travail du cœur peuvent précéder une crise cardiaque.
Pour toute variante d'infarctus du myocarde, un ECG doit être effectué pour un diagnostic précis.
Cardiogramme cardiaque
Les organes humains transmettent un faible courant. C'est exactement ce qui permet à l'aide d'un appareil qui enregistre les impulsions électriques de faire un diagnostic précis. L'électrocardiographe comprend:
- un appareil qui amplifie un faible courant;
- un appareil qui mesure la tension;
- appareil d'enregistrement sur une base automatique.
Selon les données du cardiogramme, qui sont affichées à l'écran ou imprimées sur papier, le spécialiste établit un diagnostic. Il existe des tissus spéciaux dans le cœur humain, sinon ils sont appelés le système conducteur, ils transmettent des signaux aux muscles indiquant la relaxation ou la contraction de l'organe.
Le courant électrique dans les cellules cardiaques arrive par périodes, ce sont:
- dépolarisation. La charge cellulaire négative du muscle cardiaque est remplacée par une charge positive;
- repolarisation. La charge intracellulaire négative est rétablie.
Une cellule endommagée a une conductivité électrique inférieure à une cellule saine. C'est ce que enregistre l'électrocardiographe. Le passage du cardiogramme vous permet d'enregistrer l'action des courants qui surviennent dans le travail du cœur.
Lorsqu'il n'y a pas de courant, le galvanomètre fixe une ligne droite (isoline), et si les cellules myocardiques sont excitées dans différentes phases, alors le galvanomètre fixe une onde caractéristique dirigée vers le haut ou vers le bas.
Un test électrocardiographique enregistre trois dérivations standard, trois renforcées et six dérivations thoraciques. S'il y a des preuves, d'autres sondes sont ajoutées pour vérifier les régions cardiaques postérieures.
L'électrocardiographe enregistre chaque sonde avec une ligne distincte, ce qui aide en outre à diagnostiquer les lésions cardiaques.
En conséquence, le cardiogramme complexe comporte 12 lignes graphiques, et chacune d'elles est étudiée.
Sur l'électrocardiogramme, on distingue cinq dents - P, Q, R, S, T, il y a des cas où U est également ajouté. Chacune a sa propre largeur, hauteur et profondeur, et chacune est dirigée dans sa propre direction.
Il y a des intervalles entre les dents, ils sont également mesurés et étudiés. Les écarts d'intervalle sont également enregistrés. Chaque dent est responsable de la fonction et des capacités de certaines régions musculaires du cœur. Les experts prennent en compte la relation entre eux (tout dépend de la hauteur, de la profondeur et de la direction).
Tous ces indicateurs aident à distinguer le travail normal du myocarde de celui altéré causé par diverses pathologies. La principale caractéristique de l'électrocardiogramme est l'identification et l'enregistrement des symptômes pathologiques importants pour le diagnostic et le traitement ultérieur.


Le diagnostic ECG de l'infarctus du myocarde vous permet de déterminer la localisation de l'ischémie. Par exemple, il peut se manifester dans les parois du ventricule gauche, sur les parois antérieures, les septa ou les parois latérales.
Il convient de noter que l'infarctus du myocarde se produit rarement dans le ventricule droit.Par conséquent, pour le déterminer, les spécialistes utilisent des sondes thoraciques spéciales pour le diagnostic.
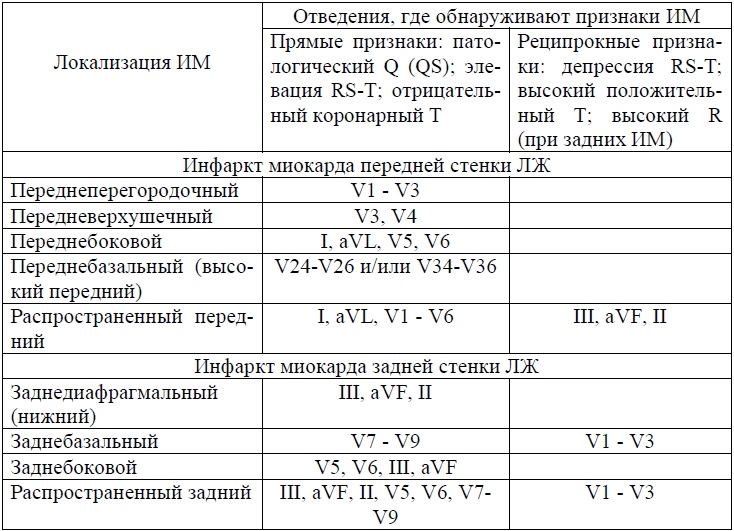
Localisation de l'infarctus du myocarde par ECG:
- Infarctus antérieur - l'artère LAP est affectée. Indicateurs: V1-V4. Fils: II, III, aVF.
- Infarctus postérieur - l'artère RCA est affectée. Indicateurs: II, III, aVF. Leads: I, aVF. Infarctus latéral - l'artère circunflexe est affectée. Indicateurs: I, aVL, V5. Leads: VI.
- Infarctus basal - l'artère RCA est affectée. Indicateurs: aucun. Fils V1, V2.
- Infarctus septal - L'artère septale performan est affectée. Indicateurs: V1, V2, QS. Leads: absent.
Préparation et procédure


Beaucoup pensent que la procédure ECG ne nécessite pas de préparation particulière. Cependant, pour un diagnostic plus précis de l'infarctus du myocarde, vous devez respecter les règles suivantes:
- Contexte psycho-émotionnel stable, le patient doit être extrêmement calme et non nerveux.
- Si la procédure a lieu le matin, vous devez refuser de manger.
- Si le patient fume, il est conseillé de s'abstenir de fumer avant l'intervention.
- Vous devez également limiter votre consommation de liquide.
Avant l'examen, il est nécessaire de retirer les vêtements extérieurs et d'exposer les tibias. Le spécialiste essuie l'embout d'électrode avec de l'alcool et applique un gel spécial. Des électrodes sont placées sur la poitrine, les chevilles et les bras. Pendant la procédure, le patient est en position horizontale. Le temps ECG est d'environ 10 minutes.
Pendant le fonctionnement normal de l'organe, la ligne a la même cyclicité. Les cycles sont caractérisés par une contraction et une relaxation séquentielles des oreillettes et ventricules gauche et droit. Dans le même temps, des processus complexes sont effectués dans le muscle cardiaque, accompagnés d'énergie bioélectrique.
Les impulsions électriques formées dans différentes parties du cœur sont uniformément réparties dans tout le corps humain et atteignent la peau humaine, qui est fixée par l'appareil à l'aide d'électrodes.
Décodage ECG pour l'infarctus du myocarde


L'infarctus du myocarde est divisé en 2 types - grande focale et petite focale. L'ECG permet de diagnostiquer un grand infarctus du myocarde focal. Un électrocardiogramme se compose de dents (saillies), d'intervalles et de segments.
Sur le cardiogramme avec crise cardiaque, les saillies ressemblent à des lignes concaves ou convexes. Dans la pratique médicale, il existe plusieurs types de dents responsables des processus se produisant dans le myocarde, elles sont désignées par des lettres latines.
La protrusion P - caractérise la contraction des oreillettes, les protubérances Q R S reflètent l'état de la fonction contractile des ventricules, la protrusion T fixe leur relaxation. L'onde R est positive, les ondes Q S sont négatives et descendantes. La diminution de l'onde R indique des changements pathologiques dans le cœur.
Les segments sont des segments de ligne droite qui relient les protubérances les unes aux autres. Le segment ST situé sur la ligne médiane est considéré comme normal. Un intervalle est une zone définie composée de projections et d'un segment.
Un grand infarctus du myocarde focal, sur le cardiogramme, est affiché par une modification du complexe de protubérances Q R S. L'apparition d'une protrusion pathologique Q indique le développement d'une pathologie. Q est considéré comme le signe le plus constant d'infarctus du myocarde.
Un électrocardiogramme ne montre pas toujours les signes qui déterminent le développement de la pathologie la première fois, mais seulement dans 50% des cas. Le premier signe caractéristique du développement de la pathologie est la montée en puissance du segment ST.
À quoi ressemble une grande crise cardiaque sur un cardiogramme? Pour un grand MI focal, l'image suivante est caractéristique:
- onde R - complètement absente;
- onde Q - considérablement augmentée en largeur et en profondeur;
- segment ST - situé au-dessus de l'isoline;
- onde T - dans la plupart des cas, a une direction négative.


Au cours de l'étude, les caractéristiques et écarts suivants sont vérifiés:
- Perturbation de la circulation sanguine, ce qui entraîne des arythmies.
- Restriction du flux sanguin.
- Échec du ventricule droit.
- Épaississement du myocarde - développement de l'hypertrophie.
- Violation du rythme cardiaque à la suite d'une activité électrique pathologique du cœur.
- Infarctus transmural de tout stade.
- Caractéristiques de l'emplacement du cœur dans la poitrine.
- Fréquence cardiaque régulière et intensité de l'activité.
- La présence de dommages à la structure du myocarde.
Indicateurs normaux
Toutes les impulsions de fréquence cardiaque sont enregistrées sous la forme d'un graphique, où les changements de la courbe sont indiqués verticalement et le temps des hauts et des bas est calculé horizontalement.
Prongs - les rayures verticales sont désignées par des lettres de l'alphabet latin. Les segments sont mesurés horizontalement, fixant les changements - les intervalles de chaque processus cardiaque (systole et diastole).
Chez l'adulte, les valeurs normales pour un cœur sain sont:
- Avant la contraction des oreillettes, on indiquera l'onde P. C'est le déterminant du rythme sinusal.
- L'intervalle PQ a une durée de 0,1 seconde.
- L'onde T explique les processus lors de la repolarisation des ventricules droit et gauche. Il indique le stade de la diastole.
- Le processus QRS sur le graphique dure 0,3 seconde, ce qui comprend plusieurs vagues. Il s'agit d'un processus normal de dépolarisation au moment de la contraction ventriculaire.
Il peut être négatif ou positif, et la durée d'un tel marqueur ne dépasse pas un dixième de seconde. Un écart par rapport à la norme peut indiquer une altération des processus métaboliques diffus.
C'est pendant ce temps que l'impulsion sinusale parvient à passer par le nœud artioventiculaire.


Les indicateurs ECG de l'infarctus du myocarde sont très importants pour diagnostiquer la maladie et identifier ses caractéristiques. Les diagnostics doivent être rapides afin de découvrir les caractéristiques de la lésion du muscle cardiaque et de comprendre comment réanimer le patient.
La localisation de la zone touchée peut être différente: mort des tissus du ventricule droit, lésion du sac péricardique, mort valvulaire.
L'oreillette inférieure gauche peut également être affectée, empêchant le sang de quitter cette zone. L'infarctus transmural entraîne un blocage des vaisseaux sanguins dans la zone de l'approvisionnement coronaire du muscle cardiaque. Définition des points dans le diagnostic d'une crise cardiaque:
- Localisation exacte du site de la mort musculaire.
- Période d'effet frappant (combien de temps dure la condition).
- Profondeur de la défaite. Sur l'ECG, les signes d'infarctus du myocarde sont facilement détectés, mais il est nécessaire de connaître les stades de la lésion, qui dépendent de la profondeur du foyer et de la force de sa propagation.
- Lésions concomitantes d'autres zones des muscles cardiaques.
Il est important d'en tenir compte. Indicateurs de dents et en cas de blocage du faisceau His dans la partie inférieure, ce qui provoque le début de l'étape suivante - infarctus transmural de la cloison du ventricule gauche.
En l'absence de traitement rapide, la maladie peut se propager à la zone du ventricule droit, car le flux sanguin est perturbé et les processus nécrotiques dans le cœur se poursuivent. Pour éviter une détérioration de la santé, le patient reçoit des médicaments métaboliques et diffus.
Stades de la nécrose myocardique


Entre myocarde sain et mort (nécrotique) en électrocardiographie, on distingue les stades intermédiaires:
- ischémie,
- dommage.
ISCHÉMIE: il s'agit d'une lésion initiale du myocarde, dans laquelle il n'y a pas de modifications microscopiques du muscle cardiaque et dont la fonction est déjà partiellement altérée.
Comme vous devez vous en souvenir dès la première partie du cycle, deux processus opposés se produisent séquentiellement sur les membranes cellulaires des cellules nerveuses et musculaires: la dépolarisation (excitation) et la repolarisation (restauration de la différence de potentiel). La dépolarisation est un processus simple, pour lequel il vous suffit d'ouvrir des canaux ioniques dans la membrane cellulaire, à travers lesquels les ions passeront à l'extérieur et à l'intérieur de la cellule en raison de la différence de concentration.
Contrairement à la dépolarisation, la repolarisation est un processus énergivore qui nécessite de l'énergie sous forme d'ATP. L'oxygène est nécessaire pour la synthèse de l'ATP, par conséquent, avec l'ischémie myocardique, le processus de repolarisation commence à souffrir en premier lieu. La violation de la repolarisation se manifeste par des changements dans l'onde T.
Avec l'ischémie myocardique, le complexe QRS et les segments ST sont normaux et l'onde T est modifiée: elle est élargie, symétrique, équilatérale, augmentée en amplitude (plage) et a un sommet pointu. Dans ce cas, l'onde T peut être à la fois positive et négative - cela dépend de l'emplacement du foyer ischémique dans l'épaisseur de la paroi cardiaque, ainsi que de la direction de la sonde ECG sélectionnée.
L'ischémie est un phénomène réversible, au fil du temps, le métabolisme (métabolisme) est rétabli à la normale ou continue de se détériorer avec le passage au stade des dommages.
LÉSIONS: il s'agit d'une lésion plus profonde du myocarde, dans laquelle, au microscope, augmentation du nombre de vacuoles, gonflement et dégénérescence des fibres musculaires, perturbation de la structure de la membrane, de la fonction mitochondriale, acidose (acidification de l'environnement), etc. La dépolarisation et la repolarisation en souffrent. On pense que les dommages affectent principalement le segment ST.
Le segment ST peut se déplacer au-dessus ou en dessous de l'isoligne, mais son arc (c'est important!), Lorsqu'il est endommagé, est tourné par un renflement vers le déplacement. Ainsi, lorsque le myocarde est endommagé, l'arc du segment ST est dirigé vers le déplacement, ce qui le distingue de nombreuses autres conditions dans lesquelles l'arc est dirigé vers l'isoline (hypertrophie ventriculaire, bloc de branche, etc.).
L'onde T lorsqu'elle est endommagée peut être de différentes formes et tailles, selon la gravité de l'ischémie concomitante. Les dommages ne peuvent pas non plus exister pendant une longue période et se transforment en ischémie ou nécrose.
NEKROSE: mort myocardique. Le myocarde mort n'est pas capable de se dépolariser, par conséquent, les cellules mortes ne peuvent pas former une onde R dans le complexe ventriculaire QRS. Pour cette raison, avec un infarctus transmural (mort du myocarde dans une certaine zone sur toute l'épaisseur de la paroi cardiaque), il n'y a pas d'onde R dans cette dérivation ECG du tout et un complexe ventriculaire de type QS se forme.
Si la nécrose n'a affecté qu'une partie de la paroi myocardique, un complexe de type QrS se forme, dans lequel l'onde R est réduite et l'onde Q est agrandie par rapport à la norme. Normalement, les ondes Q et R doivent obéir à un certain nombre de règles, par exemple:
- l'onde Q doit toujours être présente dans V4-V6.
- la largeur de l'onde Q ne doit pas dépasser 0,03 s et son amplitude ne doit PAS dépasser 1/4 de l'amplitude de l'onde R dans cette dérivation.
- l'onde R devrait croître en amplitude de V1 à V4 (c'est-à-dire que dans chaque dérivation successive de V1 à V4, l'onde R devrait hurler plus haut que dans la précédente).
- dans V1 normalement l'onde r peut être absente, alors le complexe ventriculaire ressemble à QS. Chez les personnes de moins de 30 ans, le complexe QS peut parfois être en V1-V2, et chez les enfants - même en V1-V3, bien que cela soit toujours suspect d'un infarctus de la partie antérieure du septum interventriculaire.
Diagnostic chez les patients présentant un blocus de branche


La présence d'un blocus de la jambe droite n'empêche pas l'identification de grands changements focaux. Et chez les patients souffrant d'un blocage de la jambe gauche, le diagnostic ECG d'une crise cardiaque est très difficile. De nombreux signes ECG de changements macrofocaux sur fond de blocage de la jambe gauche ont été proposés. Lors du diagnostic d'infarctus aigu du myocarde, les plus informatifs d'entre eux sont:
- L'apparition d'une onde Q (surtout une onde Q pathologique) dans au moins deux dérivations des dérivations aVL, I, v5, v6.
- Réduction de l'onde R du câble V1 à V4.
- Dentelure du genou ascendant de l'onde S (signe de Cabrera) dans au moins deux dérivations de V3 à V5.
- Déplacement du segment ST concordant dans deux ou plusieurs dérivations adjacentes.
Si l'un de ces signes est détecté, la probabilité d'une crise cardiaque est de 90 à 100%, cependant, ces changements ne sont observés que chez 20 à 30% des patients présentant un infarctus du myocarde dans le contexte d'un blocage de la jambe gauche (des changements dans le segment ST et l'onde T sont observés en dynamique dans 50%). Par conséquent, l'absence de modification de l'ECG chez un patient présentant un blocage de la jambe gauche n'exclut en aucun cas la possibilité d'une crise cardiaque.
Pour un diagnostic précis, il est nécessaire de déterminer l'activité des enzymes cardiospécifiques ou de la troponine T.Approximativement les mêmes principes pour le diagnostic de l'infarctus du myocarde chez les patients présentant un syndrome de pré-excitation ventriculaire, chez les patients porteurs d'un stimulateur cardiaque implanté (stimulation ventriculaire constante).
Chez les patients présentant un blocage de la branche antérieure gauche, les signes de modifications macrofocales de la localisation inférieure sont:
- Enregistrement en plomb II de complexes de type QS, qrS et rS (onde r
- L'onde R dans le plomb II est plus petite que dans le plomb III.
La présence d'un blocage de la branche postérieure gauche, en règle générale, ne complique pas l'identification des changements de grande focale.
ECG d'infarctus transmural
Les spécialistes divisent le stade de l'infarctus transmural en 4 étapes:
- Le stade le plus aigu, qui dure d'une minute à plusieurs heures;
- Stade aigu qui dure d'une heure à deux semaines;
- Stade léger, qui dure de deux semaines à deux mois;
- Le stade cicatriciel, qui survient après deux mois.
L'infarctus transmural fait référence au stade aigu. Sur l'ECG, il peut être déterminé par l'onde montante de "ST" à "T", qui est en position négative. Au dernier stade de l'infarctus transmural, se produit la formation de l'onde Q. Le segment «ST» reste sur les indicateurs des appareils de deux jours à quatre semaines.
Si, après un examen répété, le patient continue à élever le segment ST, cela indique qu'il développe un anévrisme ventriculaire gauche. Ainsi, l'infarctus transmural est caractérisé par la présence d'une onde Q, le mouvement du «ST» vers l'isoline et l'onde «T», qui se dilate dans la zone négative.


L'infarctus ventriculaire postérieur est difficile à diagnostiquer avec un ECG. En pratique médicale, environ 50% des cas, le diagnostic ne montre pas de problèmes avec les régions postérieures du ventricule. La paroi postérieure du ventricule est divisée en les parties suivantes:
- La section diaphragmatique, où se trouvent les parois postérieures adjacentes au diaphragme. L'ischémie dans cette partie provoque un infarctus inférieur (infarctus du diaphragmatique postérieur).
- Section basale (parois supérieures) adjacente au cœur. L'ischémie dans cette partie est appelée infarctus basal postérieur.
L'infarctus inférieur survient lorsque l'artère coronaire droite est bloquée. Les complications sont caractérisées par des lésions de séparation du septum interventriculaire et de la paroi postérieure.
Avec une crise cardiaque inférieure, les indicateurs ECG changent comme suit:
- La troisième onde Q devient plus grande au-delà de la troisième onde R de 3 mm.
- Le stade cicatriciel de l'infarctus du myocarde est caractérisé par une diminution de l'onde Q à la moitié du R (VF).
- L'extension de la troisième onde Q à 2 mm est diagnostiquée.
- Dans l'infarctus postérieur, la deuxième onde Q s'élève au-dessus du premier Q (chez une personne en bonne santé, ces indicateurs sont inversés).
Il est à noter que la présence d'une onde Q dans l'une des dérivations n'est pas une garantie d'infarctus postérieur. Il peut disparaître et apparaître lorsqu'une personne respire intensément. Par conséquent, pour diagnostiquer un infarctus postérieur, effectuez un ECG plusieurs fois.


La difficulté est la suivante:
- Le poids supplémentaire du patient peut affecter la conduction du courant cardiaque.
- Il est difficile d'identifier de nouvelles cicatrices d'infarctus du myocarde s'il y a déjà une cicatrice au cœur.
- Diminution de la conductivité du blocage complet, dans ce cas, il est difficile de diagnostiquer l'ischémie.
- Les anévrismes cardiaques congelés n'enregistrent pas de nouvelle dynamique.
La médecine moderne et les nouveaux appareils ECG sont capables d'effectuer facilement des calculs (cela se produit automatiquement). Avec l'aide de la surveillance Holter, vous pouvez enregistrer le travail du cœur tout au long de la journée.
Dans les services modernes, il existe une surveillance cardiaque et une alarme sonore, qui permet aux médecins de remarquer des battements cardiaques modifiés. Le diagnostic final est posé par un spécialiste sur la base des résultats d'un électrocardiogramme, des manifestations cliniques.
Sur un ECG avec infarctus du myocarde (photo 1), les médecins voient clairement des signes de nécrose des tissus cardiaques. Un cardiogramme de crise cardiaque est une méthode de diagnostic fiable et vous permet de déterminer le degré de lésion cardiaque.

Décodage ECG pour l'infarctus du myocarde
Un électrocardiogramme est une méthode de recherche sûre, et si une crise cardiaque est suspectée, elle est tout simplement irremplaçable. L'ECG dans l'infarctus du myocarde est basé sur des troubles de la conduction cardiaque, c.-à-d. dans certaines zones du cardiogramme, le médecin verra des changements anormaux qui indiquent une crise cardiaque. Pour obtenir des informations fiables, les médecins utilisent 12 électrodes lors de la prise de données. Cardiogramme pour l'infarctus du myocarde (photo 1) enregistre ces changements sur la base de deux faits:
- avec une crise cardiaque chez une personne, le processus d'excitation des cardiomyocytes est perturbé, et cela se produit après la mort cellulaire;
- dans les tissus du cœur touchés par une crise cardiaque, l'équilibre électrolytique est perturbé - le potassium quitte en grande partie les pathologies tissulaires endommagées.
Ces modifications permettent d'enregistrer des lignes sur l'électrocardiographe, qui sont des signes de troubles de la conduction. Ils ne se développent pas immédiatement, mais seulement après 2-4 heures, en fonction des capacités compensatoires du corps. Néanmoins, un cardiogramme du cœur avec une crise cardiaque montre les signes d'accompagnement qui peuvent être utilisés pour déterminer la violation du cœur. Une photo avec une transcription est envoyée par l'équipe d'ambulance cardiologique à la clinique où un tel patient sera admis - les cardiologues seront prêts à l'avance pour un patient sérieux.
Infarctus du myocarde regarde sur l'ECG (photo ci-dessous) comme suit:
- absence totale de l'onde R ou sa diminution significative de la hauteur;
- onde Q extrêmement profonde et descendante;
- segment S-T élevé au-dessus du niveau d'isoline;
- la présence d'une onde T négative
L'électrocardiogramme montre également les différentes étapes d'une crise cardiaque. Crise cardiaque à l'ECG (photo en gal.) peut être subaigu, lorsque des changements dans le travail des cardiomyocytes commencent à peine à apparaître, aigus, aigus et au stade de la cicatrisation.
En outre, l'électrocardiogramme permet au médecin d'évaluer les paramètres suivants:
- diagnostiquer le fait même d'une crise cardiaque;
- déterminer la zone où des changements pathologiques se sont produits;
- établir la limitation des changements intervenus;
- décider des tactiques de traitement du patient;
- prédire la possibilité de la mort.
L'infarctus transmural du myocarde est l'un des types de lésions cardiaques les plus dangereux et les plus graves. Il est également appelé macrofocal ou infarctus Q. Cardiogramme après un infarctus du myocarde (photo ci-dessous) avec une lésion à grande focale montre que la zone de mort des cellules cardiaques capture toute l'épaisseur du muscle cardiaque.

Infarctus du myocarde
L'infarctus du myocarde est une conséquence d'une cardiopathie ischémique. Le plus souvent, l'ischémie entraîne une athérosclérose des vaisseaux cardiaques, un spasme ou un blocage. Se produire crise cardiaque (photo 2) peut également résulter d'une intervention chirurgicale si une artère est ligaturée ou si une angioplastie est pratiquée.
L'infarctus ischémique passe par quatre étapes du processus pathologique:
- ischémie, dans laquelle les cellules du cœur cessent de recevoir la quantité requise d'oxygène. Cette étape peut durer longtemps, car le corps comprend tous les mécanismes compensatoires pour assurer le fonctionnement normal du cœur. Le mécanisme immédiat de l'ischémie est le rétrécissement des vaisseaux cardiaques. Jusqu'à un certain point, le muscle cardiaque fait face à un tel manque de circulation sanguine, mais lorsque la thrombose rétrécit le vaisseau à une taille critique, le cœur n'est plus en mesure de compenser la pénurie. Cela nécessite généralement un rétrécissement de 70 pour cent ou plus de l'artère;
- dommages survenant directement dans les cardiomyocytes, qui commencent dans les 15 minutes après l'arrêt de la circulation sanguine dans la zone endommagée. Une crise cardiaque dure environ 4 à 7 heures. C'est ici que le patient commence les signes caractéristiques d'une crise cardiaque - douleur thoracique, lourdeur, arythmie. Crise cardiaque étendue (photo ci-dessous) - le résultat le plus difficile d'une attaque, avec de tels dommages, la zone de nécrose peut atteindre jusqu'à 8 cm de largeur;
- nécrose - mort des cellules cardiaques et cessation de leurs fonctions. Dans ce cas, les cardiomyocytes meurent, la nécrose ne leur permet pas de remplir leurs fonctions;
- cicatrisation - le remplacement des cellules mortes par des formations de tissu conjonctif qui ne peuvent pas assumer la fonction de précurseurs. Ce processus commence presque immédiatement après la nécrose et petit à petit pendant 1 à 2 semaines, une cicatrice du tissu conjonctif de fibres de fibrine se forme sur le site de la lésion.
L'infarctus cérébral hémorragique est une condition liée en termes de mécanismes de dommages, cependant, c'est la libération de sang par les vaisseaux cérébraux qui interfère avec le fonctionnement des cellules.

Coeur après une crise cardiaque
Un cœur après un infarctus du myocarde (photo 3) subit le processus de cardiosclérose. Le tissu conjonctif qui remplace les cardiomyocytes se transforme en une cicatrice rugueuse - il peut être vu par les pathologistes lors de l'autopsie des personnes qui ont eu un infarctus du myocarde.
La cicatrice après un infarctus du myocarde a une épaisseur, une longueur et une largeur différentes. Tous ces paramètres affectent l'activité ultérieure du cœur. Les foyers profonds et grands de sclérose sont appelés infarctus extensif. La guérison d'une telle pathologie est extrêmement difficile. Avec la microsclérose, l'infarctus peut également laisser des dommages minimes. Souvent, les patients ne savent même pas qu'ils ont souffert d'une telle maladie, car les symptômes étaient minimes.
Une cicatrice sur le cœur après une crise cardiaque (photo en gal.) à l'avenir cela ne fait pas mal et ne se fait pas sentir environ 5 à 10 ans après une crise cardiaque, cependant, cela provoque une redistribution de la charge cardiaque vers les zones saines, qui doivent maintenant faire plus de travail. Après un certain temps, le cœur après une crise cardiaque (photo ci-dessous) semble usé - l'organe ne peut pas effectuer la charge, la maladie coronarienne chez les patients est aggravée, des douleurs dans le cœur, un essoufflement apparaît, ils se fatiguent rapidement, un soutien médicamenteux constant est nécessaire.
Galerie de photos sur l'infarctus du myocarde
L'infarctus du myocarde de la paroi postérieure (IM) se produit en raison de l'occlusion de l'artère coronaire droite ou de la branche circonflexe de l'artère coronaire gauche.
Les modifications de l'infarctus du myocarde postérieur (IM), contrairement à l'infarctus du myocarde antérieur, se manifestent principalement dans les dérivations des membres.
Dans l'infarctus aigu du myocarde, l'élévation du segment ST et une onde T positive élevée (déformation du segment ST monophasique) sont enregistrées dans les dérivations II, III et aVF, en particulier dans la dérivation III. Souvent, même avec un MI «frais», une grande onde Q est enregistrée.
Avec une «ancienne» localisation postérieure de l'infarctus du myocarde (IM) dans les dérivations II, III et aVF, il n'y a pas d'élévation du segment ST et une onde T. positive.
Le résultat d'un test sanguin pour les marqueurs sériques de la nécrose myocardique (activité créatine kinase et sa fraction MB, concentration en troponine I ou T) dans l'infarctus aigu du myocarde (STEMI) de la paroi postérieure est positif.
Quand infarctus du myocarde (IM) de la nécrose de la paroi postérieure, pour être plus précis, est localisée non pas dans la paroi postérieure, mais dans la paroi diaphragmatique, c.-à-d. dans la paroi inférieure du cœur. Cependant, aujourd'hui en Allemagne, il est d'usage de parler d'infarctus postérieur, bien qu'il soit plus correct de l'appeler un infarctus inférieur ou diaphragmatique.
La raison infarctus du myocarde (MI) la localisation postérieure est une occlusion de l'artère coronaire droite ou de sa branche ou de la branche circonflexe gauche de l'artère coronaire gauche. Ces deux artères et leurs petites branches alimentent en sang la paroi diaphragmatique du cœur.
À Signes ECG d'infarctus du myocarde (MI) de la paroi postérieure, contrairement à MI de la localisation antérieure, comprennent ce qui suit.
Quand infarctus du myocarde (MI) localisation postérieure Les modifications de l'ECG sont enregistrées principalement uniquement dans les dérivations des extrémités, en particulier dans les dérivations II, III et aVF. La raison en est que la paroi diaphragmatique du cœur, qui est affectée par une crise cardiaque, est située en bas et que les changements associés dans l'activité électrique du cœur sont donc enregistrés, tout d'abord, dans les dérivations des membres.
Dans la poitrine pistes (V1-V6) les signes d'infarctus du myocarde (IM) lorsqu'ils sont localisés dans la paroi postérieure ne sont généralement pas visibles, sauf dans les cas où l'infarctus s'étend également à la paroi antérieure, ou plutôt à la paroi latérale.
Le plus important Signe ECG aigu, ou «frais», la localisation postérieure de l'infarctus du myocarde (IM), ainsi que la localisation antérieure de l'infarctus du myocarde (IM), est un changement dans le segment ST. Ainsi, dans les dérivations II, III et aVF, l'élévation du segment ST et une onde T positive élevée (déformation monophasique) sont enregistrées, alors qu'il n'y a pas de frontière entre le segment ST et l'onde T (signe direct de MI). L'apparition d'une onde T asphyxiale est également possible.
Le plus prononcé changements dans l'infarctus du myocarde (MI) la localisation postérieure est enregistrée dans la dérivation III. Plus l'élévation du segment ST est importante, moins le temps s'est écoulé depuis le début de l'infarctus du myocarde. Lors de l'interprétation de l'ECG, vous devez être conscient que les modifications de l'ECG et, surtout, l'élévation du segment ST ne sont généralement pas aussi prononcées que dans l'IM antérieur. La raison en est que MI de la paroi diaphragmatique du cœur, bien qu'il soit couvert par les dérivations II, III et aVF, en est relativement éloigné.
D'autre part, grande onde Q, c'est à dire. profond et élargi, dans ces fils est souvent clairement enregistré déjà dans la phase aiguë. Il n'y a pas d'onde T négative avec ou sans dépression du segment ST au stade aigu. L'onde R est souvent petite, mais elle peut avoir une amplitude normale.

DANS la poitrine conduit dans l'infarctus du myocarde (IM) de localisation postérieure à la fois aux stades aigus et chroniques (c'est-à-dire avec «ancien» IM), les changements sont généralement absents. Mais si dans ces dérivations il y avait une élévation du segment ST et une onde T positive sous la forme d'une déformation monophasique, par exemple, dans les dérivations V5 et V6, alors on peut supposer que l'infarctus s'est propagé de la paroi diaphragmatique à la paroi antérieure, plus précisément, la paroi latérale.
Souvent dans stade aigu de l'infarctus du myocarde (MI) localisation postérieure sur l'ECG, vous pouvez voir des signes indirects d'IM, à savoir une dépression ST et une onde T négative dans les dérivations V1-V4, enregistrant l'activité électrique de la paroi opposée. En cas d'IM de la paroi antérieure, les signes indirects d'IM ne sont pas exprimés dans la même mesure.
Quand Infarctus de la paroi postérieure «ancien» dans les dérivations II, III et aVF, tout d'abord, dans la dérivation III, l'élévation du segment ST et une onde T positive ne sont plus enregistrées, cependant, sur l'ECG de ces dérivations, il y a nécessairement une onde Q profonde et élargie (onde Q nécrotique). Une onde T à pic profond (onde T coronaire) et une dépression du segment ST sont également enregistrées.
Ces changements, tout d'abord, onde T négative pointue profonde, sont plus clairement visibles dans la sonde III et progressivement lissées en tant qu'amélioration clinique. Plus l'onde T est profonde dans les dérivations II, III et aVF, moins le temps s'est écoulé depuis le début de l'IM de la paroi postérieure (stade précoce de la phase II). Ainsi, l'onde T dans «l'ancien» MI de la paroi postérieure (stade III) est à nouveau positive, tandis que l'onde Q est encore grande, l'onde R est petite au début. L'onde R peut redevenir importante quelques mois après le début de l'infarctus du myocarde.
Quand infarctus du myocarde (IM) de localisation postérieure, avec des troubles du rythme cardiaque ventriculaire, contrairement à l'infarctus du myocarde (IM) de localisation antérieure, la bradyarythmie (bloc AV II et III degrés) apparaît relativement souvent.
Notez l'élévation du segment ST dans les dérivations face à la paroi inférieure du VG (II, III, aVF).Dans les sondes situées diamétralement opposées dans le même plan (frontal) (I et aVL), des changements réciproques peuvent être observés.
 Infarctus du myocarde avec élévation du segment ST postérieur (STEMI) (stade I).
Infarctus du myocarde avec élévation du segment ST postérieur (STEMI) (stade I).
Infarctus aigu du myocarde (IM) de la localisation postérieure. Une élévation significative du segment ST et une onde T positive, principalement dans les dérivations II, III et aVF, sont des signes d'IM de la paroi postérieure (signes directs d'IM).
Une dépression distincte du segment ST et une onde T négative dans les dérivations I, aVL et V2 sont des signes indirects d'infarctus du myocarde (IM) de la paroi postérieure.
 «Ancien» infarctus du myocarde (IM) de la paroi postérieure.
«Ancien» infarctus du myocarde (IM) de la paroi postérieure.
Une onde Q profonde élargie et une onde T négative dans les dérivations III et aVF, ainsi qu'une onde T petite mais négative dans la dérivation II, sont des signes d'IM de la paroi postérieure.
L'apparition d'une onde T négative dans les dérivations V5 et V6 indique une ischémie de la paroi antérolatérale.
ECG dans un véritable infarctus du myocarde de la paroi postérieure
Les changements ci-dessus ECG observé, comme déjà mentionné, dans le soi-disant MI postérieur, i.e. essentiellement avec infarctus inférieur. Cependant, si l'infarctus est vraiment localisé dans la paroi postérieure, alors ils parlent de l'IM postérieur réel. Le vecteur LV EMF résultant est dirigé de la gauche et du bas vers le haut et vers l'avant. L'ECG montre un schéma particulier: une onde R élevée dans les dérivations V1 et V2, une dépression du segment ST et une onde T négative ou positive.
Caractéristiques de l'ECG dans l'infarctus du myocarde de la paroi postérieure (inférieure):
Occlusion de l'artère coronaire droite ou du circonflexe de l'artère coronaire gauche
Nécrose myocardique inférieure
En phase aiguë: élévation du segment ST et onde T positive dans les dérivations II, III et aVF
Chronique: onde T négative profonde et grande onde Q
Test sanguin positif pour la créatine kinase et les troponines

