Rotation du cœur autour de l'axe longitudinal. ECG en tournant le cœur autour de l'axe longitudinal. Un exemple de rotation longitudinale du cœur. Écarts EOS vers la gauche
La probabilité qu'un médecin diagnostique un patient atteint de cardiopathie pulmonaire dépend de la mesure dans laquelle il se rend compte que la maladie pulmonaire existante du patient peut entraîner une hypertension pulmonaire. Le diagnostic correct est généralement posé en présence de modifications oblitérantes des vaisseaux de la circulation pulmonaire, par exemple en cas d'embolie multiple dans le tronc pulmonaire. Le diagnostic de cœur pulmonaire n'est pas si évident dans les maladies obstructives des voies respiratoires en raison du fait que les manifestations cliniques de la bronchite chronique et de la bronchiolite peuvent être moins prononcées et que les indices cliniques de l'hypertension pulmonaire ne sont pas très fiables. Bien entendu, la première crise d'hypertension pulmonaire et de cardiopathie pulmonaire, qui s'est développée une seconde fois en raison de la présence d'une bronchite chronique, ne peut être diagnostiquée que rétrospectivement, c'est-à-dire après le développement d'un épisode évident d'insuffisance ventriculaire droite. Le diagnostic peut être particulièrement difficile si la congestion veineuse systémique et l'œdème périphérique se développent de manière latente, sur plusieurs jours ou semaines, plutôt que soudainement, comme c'est le cas pour les infections bronchopulmonaires aiguës. Récemment, une grande attention a été accordée au problème du développement progressif du cœur pulmonaire et de l'insuffisance ventriculaire droite chez les patients présentant une hypoventilation alvéolaire, qui est l'une des manifestations du syndrome d'apnée du sommeil et non une conséquence de la maladie pulmonaire elle-même.
Diagnostic différentiel
La présence de cœur pulmonaire est particulièrement importante chez les patients âgés lorsqu'il existe une forte probabilité de changements sclérotiques dans le cœur, en particulier s'ils ont été gênés par une toux avec production d'expectorations (bronchite chronique) pendant de nombreuses années et qu'il existe des manifestations cliniques évidentes d'insuffisance ventriculaire droite. La détermination de la composition des gaz du sang est la plus informative s'il est nécessaire de déterminer lequel des ventricules (droit ou gauche) est la cause fondamentale de la maladie cardiaque, car une hypoxémie artérielle prononcée, une hypercapnie et une acidose sont rarement retrouvées dans l'insuffisance cardiaque gauche, à moins qu'un œdème pulmonaire ne se développe simultanément.
Une confirmation supplémentaire du diagnostic de cœur pulmonaire est fournie par les signes radiographiques et ECG d'une augmentation du ventricule droit. Parfois, si un cœur pulmonaire est suspecté, un cathétérisme cardiaque droit est nécessaire. Dans le cas de cette étude, en règle générale, une hypertension dans le tronc pulmonaire, une pression normale dans l'oreillette gauche (pression de coin du tronc pulmonaire) et des signes hémodynamiques classiques d'insuffisance ventriculaire droite sont détectés.
L'élargissement du ventricule droit est caractérisé par la présence d'une impulsion cardiaque le long du bord gauche du sternum et d'un son cardiaque IV qui se produit dans le ventricule hypertrophié. Une hypertension pulmonaire concomitante est suggérée dans les cas où un battement cardiaque est détecté dans le deuxième espace intercostal gauche près du sternum, un 2e composant anormalement fort du tonus cardiaque II est entendu dans la même zone, et parfois en présence d'un bruit d'insuffisance valvulaire pulmonaire. Avec le développement d'une insuffisance ventriculaire droite, ces signes sont souvent accompagnés d'un bruit cardiaque supplémentaire, provoquant l'apparition du rythme du galop ventriculaire droit. L'hydrothorax survient rarement, même après l'apparition d'une insuffisance ventriculaire droite manifeste. Les arythmies persistantes, telles que la fibrillation auriculaire ou le flutter auriculaire, sont également rares, mais des arythmies transitoires surviennent généralement en cas d'hypoxie sévère avec alcalose respiratoire causée par une hyperventilation mécanique. La valeur diagnostique de l'électrocardiographie pour le cœur pulmonaire dépend de la gravité des modifications pulmonaires et des troubles de la ventilation (tableau 191-3). Il est le plus précieux dans les maladies vasculaires des poumons ou les lésions du tissu interstitiel (en particulier dans les cas où elles ne sont pas accompagnées d'une exacerbation de maladies respiratoires), ou avec une hypoventilation alvéolaire dans les poumons normaux. Au contraire, avec la cardiopathie pulmonaire, qui se développe secondairement en raison de la bronchite chronique et de l'emphysème, de la légèreté accrue des poumons et de la nature épisodique de l'hypertension pulmonaire et de la surcharge ventriculaire droite, les signes diagnostiques d'hypertrophie ventriculaire droite sont rares. Et même si l'augmentation du ventricule droit due à la bronchite chronique et à l'emphysème est assez prononcée, comme cela se produit avec les exacerbations lors d'une infection des voies respiratoires supérieures, les signes ECG peuvent être non concluants en raison de la rotation et du déplacement du cœur, une augmentation de la distance entre les électrodes et la surface du cœur, la prévalence de la dilatation sur hypertrophie avec hypertrophie du cœur. Ainsi, un diagnostic fiable d'hypertrophie ventriculaire droite peut être posé chez 30% des patients atteints de bronchite chronique et d'emphysème, chez lesquels l'autopsie révèle une hypertrophie ventriculaire droite, alors qu'un tel diagnostic peut être établi facilement et de manière fiable chez la grande majorité des patients atteints de cœur pulmonaire résultant de pathologie pulmonaire autre que la bronchite chronique et l'emphysème. Dans cette optique, les critères suivants sont plus fiables pour l'hypertrophie ventriculaire droite chez un patient atteint de bronchite chronique et d'emphysème: type S 1 Q 3, déviation de l'axe électrique du cœur de plus de 110 °, S 1. S 2. Type S 3, rapport R / S en plomb V6<1,0. Сочетание этих признаков увеличивает их диагностическую ценность.
Tableau191-3. Signes ECG de cœur pulmonaire chronique
1. Maladie pulmonaire obstructive chronique (signes probables, mais non diagnostiques d'une hypertrophie du ventricule droit) a) "P-pulmonaire" (dans les dérivations II, III, aVF) b) déviation de l'axe cardiaque vers la droite de plus de 110 ° c) Rapport R / S en V6< 1. г) rSR в правых грудных отведениях д) блокада правой ножки пучка Гиса (частичная или полная)
2. Maladies des vaisseaux pulmonaires ou du tissu interstitiel des poumons; hypoventilation alvéolaire générale (signes diagnostiques de l'élargissement ventriculaire droit) a) signes classiques en V1 ou V3R (R ou R dominant avec T dent dans la poitrine droite conduit) b) est souvent combiné avec les critères probables mentionnés ci-dessus
Parmi les critères probables, il est difficile de distinguer ceux qui reflètent une augmentation du ventricule droit (hypertrophie et dilatation) due à des changements anatomiques et des changements de l'axe électrique du cœur provoqués par une augmentation de la légèreté pulmonaire. En conséquence, les critères probables sont plus utiles comme confirmation que les critères diagnostiques.
La radiographie a une plus grande valeur diagnostique lorsque l'on soupçonne une hypertrophie ventriculaire droite ou pour confirmer une telle condition que pour la détecter. Les soupçons surviennent lorsque le patient présente des signes d'une maladie pulmonaire prédisposante préexistante associée à de grosses artères pulmonaires centrales et un réseau artériel périphérique tronqué, c'est-à-dire des signes d'hypertension pulmonaire. Une série d'études aux rayons X a une plus grande valeur diagnostique qu'une mesure unique de la taille du cœur, en particulier dans les maladies obstructives des voies respiratoires, lorsque des changements significatifs de la taille du cœur peuvent survenir entre les exacerbations de l'insuffisance respiratoire aiguë et la rémission.
Ces dernières années, l'échocardiographie, basée sur l'enregistrement du mouvement de la valve pulmonaire, a été utilisée pour détecter l'hypertension pulmonaire. Cette technique est assez compliquée, mais elle gagne en popularité.
Diagnostic et examen - Coeur pulmonaire chronique
Page 4 sur 5
Diagnostics de laboratoire et instrumentaux
DANS test sanguin clinique chez les patients atteints de cœur pulmonaire chronique dans la plupart des cas, érythrocytose, augmenter hématocrite et contenu hémoglobine, qui est très caractéristique de l'hypoxémie artérielle chronique. Dans les cas graves, la polyglobulie se développe avec une augmentation du contenu des érythrocytes, des plaquettes et des leucocytes. Une diminution de l'ESR est souvent associée à une augmentation de la viscosité sanguine, qui est également naturellement observée chez de nombreux patients souffrant d'insuffisance respiratoire.
Les changements décrits dans les tests sanguins ne sont naturellement pas une preuve directe de la présence d'un cœur pulmonaire, mais ils indiquent généralement la gravité de l'hypoxémie artérielle pulmonaire - le lien principal dans la pathogenèse du cœur pulmonaire chronique
Électrocardiographie
Lors de l'examen électrocardiographique chez les patients atteints de cœur pulmonaire chronique, des signes d'hypertrophie ventriculaire droite et du ventricule droit sont révélés. Les premiers changements ECG sont l'apparition dans les dérivations II, III, aVF (parfois en V1) de haute amplitude (plus de 2,5 mm) avec un sommet pointu d'ondes P ( P — pulmonaire ) et leur durée ne dépasse pas 0,10 s.
Un peu plus tard, des signes ECG d'hypertrophie ventriculaire droite commencent à apparaître. En fonction du niveau de pression dans l'artère pulmonaire, de l'ampleur de la masse musculaire du ventricule droit et de la gravité de l'emphysème pulmonaire concomitant chez les patients atteints de cœur pulmonaire, trois types de modifications de l'ECG peuvent être identifiés:
rSR ‘- mun observé à hypertrophie ventriculaire droite modérée lorsque sa masse s'approche de la masse du myocarde VG ou un peu moins que lui (Fig.1):
- apparition en plomb V1 du complexe rSR QRS
- augmentation de l'amplitude des dents R V1,2. S V5, 6, avec l'amplitude RV1\u003e 7 mm ou
RV1 + S v5.6\u003e 10 5 mm,
zone de transition vers la gauche vers les fils V5, V6 et l'apparition dans les fils V5, V5 du complexe QRS de type RS)
III, aVF, Vl, V2,
qR — mun vient à la lumière quand hypertrophie ventriculaire droite sévère lorsque sa masse est légèrement supérieure à la masse du myocarde VG. Ce type de changements ECG est typique (Fig.2):
- l'apparition en plomb V1 d'un complexe QRS tel que QR ou qR
- augmentation de l'amplitude des dents RV1 et SV5,6, tandis que l'amplitude de RV1\u003e 7 mm ou
RV1 + S V5, 6\u003e 10 5 mm,
zone de transition vers la gauche vers les dérivations V5, Vb et l'apparition en dérivations V5, V6, un complexe QRS de type RS),
maintenance (Vi) plus de 0,03 s,
III, aVF, V1, V2,
Ainsi, les principales différences entre ces deux types de modifications ECG dans l'hypertrophie ventriculaire droite se présentent sous la forme du complexe QRS dans la dérivation V1.
S — mun Des modifications de l'ECG sont souvent observées chez les patients atteints de emphysème et coeur pulmonaire chronique, lorsque le cœur hypertrophié est fortement déplacé vers l'arrière, principalement en raison de l'emphysème. Dans ce cas, le vecteur de dépolarisation ventriculaire est projeté sur les parties négatives des axes du thorax conduit et conduit à partir des extrémités (signes de rotation du cœur autour de l'axe transversal avec l'apex en arrière) Ceci explique les caractéristiques essentielles de l'évolution du complexe QRS v chez ces patients (Fig.3):
- dans toutes les dérivations thoraciques de V1 à Vb, le complexe QRS a la forme de rS ou RS avec une onde S prononcée
- dans les dérivations de membre, le syndrome SISIISIII est souvent enregistré (signe de
porte du cœur autour de l'axe transversal avec l'apex postérieur)
flèche (déplacement de la zone de transition vers la gauche vers les dérivations V5, V6 et apparition en dérivations V5, V6 du complexe QRS de type RS)
Fig. 1. ECG d'un patient avec coeur pulmonaire chronique Fig.2 ECG d'un patient avec coeur pulmonaire chronique
(rSR ‘- mun hypertrophie du ventricule droit) ( qR — mun hypertrophie du ventricule droit)

Figure: 3. ECG d'un patient atteint de cœur pulmonaire chronique (hypertrophie ventriculaire droite de type p et S)
Il convient de noter que dans les trois types de modifications de l'ECG, le diagnostic d'hypertrophie du RV est indirectement confirmé par la présence de signes d'hypertrophie du RV. P — pulmonaire ), détecté dans les dérivations II, III et aVF.
Examen aux rayons X
L'examen aux rayons X vous permet de clarifier la nature lésions pulmonaires ainsi que d'identifier plusieurs signes radiologiques importants indiquant augmentation de la taille du ventricule droit et disponibilité hypertension pulmonaire:
- Gonflement du tronc pulmonaire dans la projection oblique antérieure droite et moins souvent
en projection directe (expansion de l'arc II du contour gauche du cœur)
de épuisement du schéma vasculaire à la périphérie champs pulmonaires dus au rétrécissement
petites artères pulmonaires
L'examen échocardiographique chez les patients atteints de cœur pulmonaire chronique est effectué dans le but de
— confirmation objective de la présence d'une hypertrophie ventriculaire droite (avec l'épaisseur de la paroi antérieure du ventricule droit supérieure à 5 mm) et PP (Normalement, la RA et la LA ont à peu près la même taille, la dilatation de la RA conduit à la dominance de son image.)
— évaluation de la fonction systolique du ventricule droit. E Cette évaluation repose principalement sur l'identification des signes de dilatation - en dilatation, la taille diastolique du ventricule droit à partir de l'approche parastériale le long de l'axe court du cœur dépasse généralement 30 mm. La contractilité du ventricule droit est le plus souvent évaluée visuellement - par la nature et l'amplitude du mouvement de la paroi antérieure du ventricule droit et de l'IVS. Par exemple, la surcharge volumique du ventricule droit chez les patients présentant un cœur pulmonaire décompensé se caractérise non seulement par l'expansion de sa cavité, mais aussi par une pulsation accrue de ses parois et des mouvements IVS paradoxaux: pendant la systole, l'IVS fléchit dans la cavité du ventricule droit, et pendant la diastole - vers le VG. La dysfonction systolique ventriculaire droite peut être évaluée par le degré de collapsus de la veine cave inférieure pendant l'inspiration. Normalement, à la hauteur de l'inspiration profonde, l'effondrement de la veine cave inférieure est d'environ 50%. Une diminution insuffisante de celle-ci à l'inspiration indique une augmentation de la pression dans le PN et dans le lit veineux de la circulation systémique.
- détermination de la pression dans l'artère pulmonaire. Le diagnostic de l'hypertension artérielle pulmonaire est nécessaire pour évaluer la gravité de l'évolution et le pronostic du cœur pulmonaire chronique. A cet effet, une étude Doppler de la forme du flux sanguin à la sortie tractus ventriculaire droit et à l'orifice de la valve pulmonaire. À pression normale dans l'artère pulmonaire, la forme du flux sanguin se rapproche en forme de dôme et symétrique, et avec l'hypertension pulmonaire, elle devient triangulaire ou à deux pics.
quantification systolique la pression artérielle pulmonaire (PAP) est possible lors de l'utilisation d'une étude Doppler à onde constante de la régurgitation des trois cuspides, et diastolique pression - lors de l'évaluation de la vitesse maximale de la régurgitation diastolique du sang de l'artère pulmonaire dans le ventricule droit, ventricule droit.
Cathétérisme cardiaque droit et artère pulmonaire
Le cathétérisme cardiaque droit est la principale méthode de mesure directe de la pression artérielle pulmonaire. L'étude est réalisée dans des cliniques spécialisées à l'aide d'un cathéter Svan-Gantz «flottant». Le cathéter est inséré à travers les veines jugulaire interne, jugulaire externe, sous-clavière ou fémorale dans l'oreillette droite, puis dans le ventricule droit et l'artère pulmonaire, mesurant la pression dans ces cavités du cœur. Lorsque le cathéter se trouve dans l'une des branches de l'artère pulmonaire, le ballon à l'extrémité du cathéter est gonflé. L'occlusion vasculaire à court terme mesure la pression d'occlusion de l'artère pulmonaire (pression de coin - PAWP), qui correspond approximativement à la pression dans les veines pulmonaires, LA et la pression de fin de diastole dans le VG.
Lors du cathétérisme des cavités du cœur et de l'artère pulmonaire chez les patients atteints de cœur pulmonaire chronique, des signes fiables d'hypertension pulmonaire sont révélés - les valeurs de pression dans l'artère pulmonaire sont supérieures à 25 mm Hg. Art. au repos ou plus de 35 mm Hg. Art. sous charge . Dans le même temps, la pression du brouillage des artères pulmonaires (PAWP) reste normale ou même faible - pas plus de 10-12 mm Hg. Art. Rappelons que pour les patients présentant une insuffisance ventriculaire gauche ou des malformations cardiaques, accompagnées d'une congestion veineuse dans les poumons, une augmentation de la pression dans l'artère pulmonaire est associée à une augmentation du PAWP à 15-18 mm Hg. Art. et plus haut.
Examen de la fonction de la respiration externe
Comme indiqué ci-dessus, la survenue d'une hypertension pulmonaire et la formation d'un cœur pulmonaire chronique sont dans la plupart des cas des dysfonctionnements de la respiration externe, conduisant au développement d'une hypoxie alvéolaire et d'une hypoxémie artérielle pulmonaire. Par conséquent, la gravité de l'évolution, le pronostic et les résultats du cœur pulmonaire chronique, ainsi que le choix des méthodes les plus efficaces de traitement de cette maladie, sont largement déterminés par la nature et la gravité du dysfonctionnement pulmonaire. À cet égard, le principal tâches de la propriété intellectuelle suivant la fonction de respiration externe (FVD) chez les patients atteints de cœur pulmonaire sont:
- diagnostic des dysfonctionnements respiratoires et évaluation objective de la gravité du DN;
- diagnostic différentiel des troubles respiratoires obstructifs et restrictifs;
- justification de la thérapie pathogénique du DN;
- évaluation de l'efficacité du traitement.
Ces tâches sont résolues à l'aide de plusieurs méthodes de recherche instrumentale et de laboratoire: spirométrie, spirographie, pneumotachographie, tests de capacité de diffusion des poumons, etc.
Coeur pulmonaire compensé et décompensé
Cœur pulmonaire compensé (PC)
Il est impossible d'identifier des plaintes spécifiques car elles n'existent pas. Les plaintes des patients pendant cette période sont déterminées par la maladie sous-jacente, ainsi que par l'un ou l'autre degré d'insuffisance respiratoire.
Il est possible d'identifier un signe clinique direct d'hypertrophie ventriculaire droite - une augmentation de la pulsation, déterminée dans la région précordiale (dans le quatrième espace intercostal à gauche du sternum). Cependant, avec un emphysème sévère, lorsque le cœur est éloigné de la paroi thoracique antérieure par des poumons emphysémateux dilatés, ce symptôme est rarement détecté. Dans le même temps, avec l'emphysème des poumons, une pulsation épigastrique, due au travail accru du ventricule droit, peut également être observée en l'absence de son hypertrophie en raison de la faible position du diaphragme et de la ptose de l'apex du cœur.
Il n'y a pas de données auscultatoires spécifiques au médicament compensé. Cependant, l'hypothèse d'une hypertension pulmonaire devient plus probable lorsqu'un accent ou une fente est détecté II tons sur l'artère pulmonaire. Avec un degré élevé d'hypertension pulmonaire, un souffle diastolique de Graham-Still peut être entendu. Un ton I fort au-dessus de la valve tricuspide droite est également considéré comme un signe de médicaments compensés, par rapport au ton I au-dessus de l'apex du cœur. La signification de ces signes auscultatoires est relative, car ils peuvent être absents chez les patients atteints d'emphysème sévère.
III étape de la recherche diagnostique. Le diagnostic des médicaments indemnisés est décisif III stade de la recherche diagnostique, qui permet d'identifier l'hypertrophie du cœur droit.
La valeur des diverses méthodes de diagnostic instrumentales n'est pas la même.
Indicateurs de fonction respiratoire refléter le type de trouble respiratoire (obstructif, restrictif, mixte) et le degré d'insuffisance respiratoire. Cependant, ils ne peuvent pas être utilisés pour différencier les médicaments compensés de l'insuffisance respiratoire.
Méthodes de radiographie permettent d'identifier un signe précoce de médicaments - gonflement du cône de l'artère pulmonaire (mieux défini en 1ère position oblique) et son expansion. Ensuite, une augmentation modérée du ventricule droit peut être notée.
Électrocardiographie est la méthode la plus informative pour le diagnostic du cœur pulmonaire. Il existe des signes ECG "directs" convaincants d'hypertrophie ventriculaire droite et auriculaire droite, en corrélation avec le degré d'hypertension pulmonaire.
En présence de deux ou plusieurs signes «directs» sur l'ECG, le diagnostic des médicaments est considéré comme fiable.
L'identification des signes d'hypertrophie auriculaire droite est également d'une grande importance: (P-pulmonale) en II et III , aVF et dans la poitrine droite conduit.
Phonocardiographie peut aider à l'identification graphique du composant pulmonaire de haute amplitude II tonus, souffle diastolique de Graham-Still - signe d'un degré élevé d'hypertension pulmonaire.
Sont essentiels méthodes de recherche sans effusion de sang hemodi namiks, selon les résultats desquels il est possible de juger de l'ampleur de la pression dans l'artère pulmonaire:
- détermination de la pression dans le système artériel pulmonaire par la durée de la phase de relaxation isométrique du ventricule droit, déterminée lors de l'enregistrement synchrone de l'ECG, de la CCG et du phlébogramme de la veine jugulaire ou du kinétocardiogramme;
- la rhéopulmonographie (méthode la plus simple et la plus accessible en ambulatoire), qui permet de juger de l'augmentation de l'hypertension de la circulation pulmonaire par la modification du gradient apical-basal.
Ces dernières années, de nouvelles méthodes instrumentales sont apparues, utilisées pour le diagnostic précoce du cœur pulmonaire, notamment cardiographie doppler pulsée, imagerie par résonance magnétique et ventriculographie par radionucléides.
Le moyen le plus fiable de détecter l'hypertension pulmonaire est mesure de la pression dans le ventricule droit et dans l'artère pulmonaire à l'aide cathéter (au repos chez les personnes en bonne santé, la limite supérieure de la pression systolique normale dans l'artère pulmonaire est de 25-30 mm Hg.) Cependant, cette méthode ne peut être recommandée comme la principale, car son utilisation n'est possible que dans un hôpital spécialisé.
Les valeurs normales de la pression systolique dans l'artère pulmonaire au repos n'excluent pas le diagnostic de médicaments. On sait que même avec un effort physique minimal, ainsi qu'avec une exacerbation de l'infection bronchopulmonaire et une augmentation de l'obstruction bronchique, elle commence à augmenter (au-dessus de 30 mm Hg) de manière inadéquate à la charge. Avec les médicaments compensés, la pression veineuse et la vitesse du flux sanguin restent dans les limites normales.
Coeur pulmonaire décompensé
Le diagnostic des médicaments décompensés, s'il existe des signes évidents d'insuffisance ventriculaire droite, n'est pas difficile. Il est difficile de diagnostiquer les stades initiaux de l'insuffisance cardiaque avec des médicaments, car un symptôme précoce d'insuffisance cardiaque - l'essoufflement - ne peut pas être utile dans ce cas, car il existe chez les patients atteints de BPCO comme signe d'insuffisance respiratoire bien avant le développement de l'insuffisance cardiaque.
Dans le même temps, l'analyse de la dynamique des plaintes et des principaux symptômes cliniques révèle les premiers signes de décompensation des médicaments.
Au premier stade de la recherche diagnostique un changement dans la nature de l'essoufflement est révélé: il devient plus constant, moins dépendant de la météo. La fréquence respiratoire augmente, mais l'expiration ne s'allonge pas (elle ne s'allonge qu'avec une obstruction bronchique). Après la toux, l'intensité et la durée de l'essoufflement augmentent, elles ne diminuent pas après la prise de bronchodilatateurs. Dans le même temps, l'insuffisance pulmonaire augmente, atteignant le degré III (dyspnée au repos). La fatigue progresse et la capacité de travail diminue, de la somnolence et des maux de tête apparaissent (conséquence d'une hypoxie et d'une hypercapnie).
Les patients peuvent se plaindre de vagues douleurs cardiaques. L'origine de ces douleurs est assez compliquée et s'explique par une combinaison de plusieurs facteurs, dont des troubles métaboliques dans le myocarde, sa surcharge hémodynamique dans l'hypertension pulmonaire et un développement insuffisant des collatérales dans le myocarde hypertrophié.
Parfois, la douleur au cœur peut être associée à une suffocation sévère, une agitation, une cyanose générale aiguë, caractéristique des crises hypertensives du système artériel pulmonaire. Une augmentation soudaine de la pression dans l'artère pulmonaire s'explique par une irritation des barorécepteurs auriculaires droits, une augmentation de la pression artérielle dans le ventricule droit.
Les plaintes des patients concernant un œdème, une lourdeur dans l'hypochondre droit, une augmentation de la taille de l'abdomen avec une histoire pulmonaire correspondante (le plus souvent chronique) permettent de suspecter des médicaments décompensés.
Au stade II de la recherche diagnostique un symptôme de veines cervicales constamment enflées est révélé, car après avoir rejoint l'insuffisance cardiaque pulmonaire, les veines cervicales gonflent non seulement à l'expiration, mais également à l'inhalation. Sur fond de cyanose diffuse (signe d'insuffisance pulmonaire), une acrocyanose se développe, les doigts et les mains deviennent froids au toucher. Il y a des jambes pâteuses, un œdème des membres inférieurs.
Une tachycardie constante apparaît et au repos, ce symptôme est plus prononcé que pendant l'exercice. Il y a une pulsation épigastrique prononcée causée par des contractions du ventricule droit hypertrophié. Avec la dilatation du ventricule droit, une insuffisance relative de la valve auriculo-ventriculaire peut se développer, ce qui provoque un souffle systolique dans le processus xiphoïde du sternum. Au fur et à mesure que l'insuffisance cardiaque progresse, les sons cardiaques deviennent étouffés. Une augmentation de la pression artérielle due à une hypoxie est possible.
Il faut se souvenir de l'élargissement du foie comme manifestation précoce de l'insuffisance circulatoire. Le foie peut dépasser du bord de l'arc costal chez les patients atteints d'emphysème et sans signes d'insuffisance cardiaque. Avec le développement de l'insuffisance cardiaque dans les stades initiaux, une augmentation du lobe principalement gauche du foie est révélée, sa palpation est sensible ou douloureuse. À mesure que les symptômes de décompensation augmentent, un symptôme Plesha positif est révélé.
L'ascite et l'hydrothorax sont rares et, en règle générale, lorsque les médicaments sont associés à une cardiopathie ischémique ou à une hypertension de stade II-III.
III étape de la recherche diagnostique est de moindre importance dans le diagnostic des médicaments décompensés.
Données radiographiques vous permettent d'identifier une augmentation plus prononcée du cœur droit et une pathologie de l'artère pulmonaire:
1) renforcement du schéma vasculaire des racines des poumons avec une «périphérie légère» relativement;
2) expansion de la branche descendante droite de l'artère pulmonaire - le signe radiologique le plus important de l'hypertension pulmonaire; 3) augmentation de la pulsation au centre des poumons et son affaiblissement dans les parties périphériques.
Sur le ECG - progression des symptômes de l'hypertrophie ventriculaire droite et auriculaire, souvent blocage de la jambe droite du faisceau auriculo-ventriculaire (son faisceau), troubles du rythme (extrasystoles).
Quand recherche hémodynamique détecter une augmentation de la pression dans l'artère pulmonaire (supérieure à 45 mm Hg), un ralentissement du flux sanguin, une augmentation de la pression veineuse. Ce dernier chez les patients avec des médicaments indique l'ajout d'une insuffisance cardiaque (ce symptôme n'est pas précoce).
DANS des analyses de sang une érythrocytose (une réaction à l'hypoxie), une augmentation de l'hématocrite, une augmentation de la viscosité du sang peuvent être détectées et, par conséquent, la VS chez ces patients peut rester normale même lorsque le processus inflammatoire dans les poumons est actif.
ECG en tournant le cœur autour de l'axe longitudinal. Un exemple de rotation longitudinale du cœur
La rotation du cœur autour de son axe longitudinal, tirée à travers la base et l'apex du cœur, selon Grant, ne dépasse pas 30 °.
Cette rotation est vue du sommet du cœur. Les vecteurs de début (Q) et de fin (S) sont projetés sur la moitié négative de l'axe de dérivation V. Par conséquent, le complexe QRSV6 a la forme qRs (la partie principale de la boucle QRS k + V6). Le complexe QRS a la même forme dans les dérivations I, II, III.
La rotation horaire du cœur correspond à la position du ventricule droit légèrement plus en avant, et du ventricule gauche légèrement plus en arrière que la position habituelle de ces cavités du cœur. Dans ce cas, le septum interventriculaire est situé presque parallèlement au plan frontal, et le vecteur QRS initial, reflétant la force électromotrice (CEM) du septum interventriculaire, est orienté presque perpendiculairement au plan frontal et aux axes des dérivations I, V5 et V6. Il s'incline également légèrement vers le haut et vers la gauche. Ainsi, lorsque le cœur est tourné dans le sens des aiguilles d'une montre autour de l'axe longitudinal, le complexe RS est enregistré dans toutes les dérivations thoraciques, et les complexes RSI et QRIII sont enregistrés dans les dérivations standard.
ECG d'un homme sain M, 34 ans. Rythme sinusal, correct; fréquence cardiaque - 78 en 1 min. (R-R \u003d 0.77ceK.). Intervalle P - Q \u003d 0,14 sec. P \u003d 0,09 sec. QRS \u003d 0,07 sec. (QIII \u003d 0,025 sec.), D -T \u003d 0,34 sec. RIII RII RI SOI. AQRS \u003d + 76 °. AT \u003d + 20 °. AP \u003d + 43 °. ZQRS - T \u003d 56 °. Broche PI-III, V2-V6, aVL, aVF positive, pas plus de 2 mm (fil II). PV1 dent biphasé + -) avec une phase positive supérieure. Complexe QRSr type RS, QRSIII type QR (Q prononcé, mais non élargi). Complexe QRSV | _ „Tapez rS. QRSV4V6 type RS ou Rs. La zone de transition du complexe QRS en plomb V4 (normal). Le segment RS - TV1 _ V3 est déplacé vers le haut de pas plus de 1 mm, dans les autres conducteurs, il se trouve au niveau de la ligne isoélectrique.
L'onde TI est négative. peu profond. La vague TaVF est positive. TV1 est lissé. TV2-V6 positive, faible augmente quelque peu pour conduire V3, V4.
Analyse vectorielle. L'absence de QIV6 (type RSI, V6) indique l'orientation du vecteur QRS initial vers l'avant et vers la gauche. Cette orientation peut être associée à la localisation du septum interventriculaire parallèle à la paroi thoracique, ce qui est observé lorsque le cœur est tourné dans le sens des aiguilles d'une montre autour de son axe longitudinal. L'emplacement normal de la zone de transition QRS indique que dans ce cas, la rotation horaire est l'une des options pour un ECG normal. Une onde TIII faiblement négative avec TaVF positif peut également être considérée comme normale.
Conclusion. Une variante d'un ECG normal. La position verticale de l'axe électrique du cœur avec une rotation horaire autour de l'axe longitudinal.
Dans ce cas, le septum interventriculaire est presque perpendiculaire au plan frontal. Le vecteur QRS initial est orienté vers la droite et légèrement vers le bas, ce qui détermine la présence d'une onde QI prononcée, V5V6. Il n'y a pas d'onde S dans ces dérivations (forme QRI, V5, V6, car la base des ventricules est plus postérieure à gauche et le vecteur final est orienté vers l'arrière et vers la gauche.
ECG d'une femme en bonne santé Z. 36 ans. Arythmie sinusale (respiratoire). Le nombre de contractions est de 60 à 75 par minute. Intervalle P-Q \u003d 0,12 sec. P \u003d 0,08 sec. QRS \u003d 0,07 sec. Q-T \u003d 0,35 sec. R, R1 R1II. AQRS \u003d + 44 °. À \u003d + 30 °. Angle QRS - T \u003d 14 °. Ap \u003d + 56 °. Complexe QRS1, V5, V6 de type qR. QRSIII type rR. La dent RV1 est légèrement agrandie (6,5 mm), mais RV1 SV1 et RV2 SV2.
Les changements décrits dans le complexe QRS sont associés à la rotation du vecteur initial vers la droite et des vecteurs finaux vers la gauche, vers le haut et vers l'arrière. Cette position des vecteurs est due à la rotation du cœur dans le sens antihoraire autour de l'axe longitudinal.
Autres ondes et segments de l'ECG sans écart par rapport à la norme. Broche Pp (1,8 mm) P1 Ppg Le vecteur P est dirigé vers le bas, vers la gauche le long de l'axe de la sonde II. Le vecteur QRS moyen dans le plan horizontal (dérivations thoraciques) est parallèle à l'axe de la dérivation V4 (R le plus élevé dans la dérivation V4). TIII est lissé, TaVF est positif.
Conclusion. Une variante d'un ECG normal (rotation du cœur autour de l'axe longitudinal dans le sens antihoraire).
Dans le protocole d'analyse ECG, les informations sur les rotations autour de l'axe longitudinal (ainsi que transversal) du cœur selon les données ECG sont notées dans la description. Il est inapproprié de les inclure dans la conclusion de l'ECG, car ils constituent soit une variante de la norme, soit un symptôme d'hypertrophie ventriculaire, dont il convient de parler dans la conclusion.
Lors de l'évaluation de l'ECG, on distingue également les rotations du cœur autour de l'axe longitudinal passant de la base à son sommet. La rotation du ventricule droit vers l'avant déplace la zone de transition vers la gauche, les ondes S dans les dérivations V 3 s'approfondissent. V 4. V 5. V 6. dans la dérivation V 1, le complexe QS peut être enregistré. Cette rotation s'accompagne d'une disposition plus verticale de l'axe électrique, ce qui provoque l'apparition de qR I et S III.
La rotation du ventricule gauche vers l'avant décale la zone de transition vers la droite, ce qui provoque une augmentation des ondes R dans les dérivations V 3. V 2. V 1 entraîne la disparition des ondes S dans la poitrine gauche. Cette rotation s'accompagne d'une position plus horizontale de l'axe électrique et d'un repérage de qR I et S III dans les dérivations des membres.
La troisième variante de rotation du cœur est associée à sa rotation autour de l'axe transversal et est désignée comme une rotation avant ou arrière du sommet du cœur.
La rotation vers l'avant de l'apex est déterminée par l'enregistrement des ondes q dans les dérivations standard et la dérivation aVF. qui est associée à l'émergence du vecteur de dépolarisation du septum interventriculaire dans le plan frontal et à son orientation vers le haut et vers la droite.
La rotation vers l'arrière de l'apex est déterminée par l'apparition d'ondes S dans les dérivations standard et la dérivation aVF. qui est associée à la sortie du vecteur de dépolarisation des régions basales postérieures dans le plan frontal et à son orientation vers le haut et vers la droite. La disposition spatiale des vecteurs des forces initiales et finales de dépolarisation ventriculaire a la direction opposée, et leur enregistrement simultané dans le plan frontal est impossible. Avec le syndrome de trois (ou quatre) q, il n'y a pas d'ondes S dans ces dérivations. Avec le syndrome à trois (ou quatre) S, l'enregistrement des ondes q dans les mêmes dérivations devient impossible.
La combinaison des rotations ci-dessus et des déviations de l'axe électrique du cœur permet de déterminer la position électrique du cœur comme normale, verticale et semi-verticale, horizontale et semi-horizontale. Il convient de noter que la détermination de la position électrique du cœur présente un intérêt plus historique que pratique, tandis que la détermination de la direction de l'axe électrique du cœur permet de diagnostiquer les violations de la conduction intraventriculaire et détermine indirectement le diagnostic d'autres modifications pathologiques de l'ECG.
Vous souhaitez organiser des fêtes d'enfants à Ufa. Notre agence aidera à rendre les vacances magiques et inoubliables pour votre enfant.
Électrocardiogramme lors de la rotation du cœur autour de l'axe longitudinal
Lorsque le cœur est tourné autour de l'axe longitudinal dans le sens des aiguilles d'une montre (vu du sommet), le ventricule droit s'étend vers l'avant et vers le haut, et le ventricule gauche vers l'arrière et vers le bas. Cette position est une variante de la position verticale de l'axe du cœur. Sur l'ECG, une onde Q profonde apparaît dans la dérivation III, et occasionnellement dans la dérivation aVF, qui peut simuler des signes de changements focaux dans la région diaphragmatique postérieure du ventricule gauche.
Dans le même temps, une onde S prononcée est détectée dans les dérivations I et aVL (le syndrome dit Q III S I). Il n'y a pas d'onde q dans les fils I, V 5 et V 6. La zone de transition peut se déplacer vers la gauche. Ces changements se produisent également avec une hypertrophie aiguë et chronique du ventricule droit, ce qui nécessite un diagnostic différentiel approprié.
La figure montre l'ECG d'une femme de 35 ans en bonne santé avec une constitution asthénique. Il n'y a aucune plainte concernant un dysfonctionnement du cœur et des poumons. Il n'y a pas d'antécédents de maladies pouvant provoquer une hypertrophie du cœur droit. L'examen physique et aux rayons X n'a \u200b\u200brévélé aucun changement pathologique dans le cœur et les poumons.
L'ECG montre la position verticale des vecteurs auriculaires et ventriculaires. Â P \u003d +75. Â QRS \u003d +80. Il convient de noter les ondes q prononcées avec les grandes ondes R dans les dérivations II, III et aVF, ainsi que les ondes S dans les dérivations I et aVL. Zone de transition en V 4 -V 5. Ces caractéristiques de l'ECG pourraient justifier la détermination de l'hypertrophie du cœur droit, mais l'absence de plaintes, de données d'anamnèse, les résultats d'études cliniques et radiographiques ont permis d'exclure cette hypothèse et de considérer l'ECG comme une variante normale.
La rotation du cœur autour de l'axe longitudinal dans le sens antihoraire (c'est-à-dire le ventricule gauche vers l'avant et vers le haut), en règle générale, est combinée avec une déviation de l'apex vers la gauche et est une variante plutôt rare de la position horizontale du cœur. Cette option est caractérisée par une onde Q prononcée dans les dérivations I, aVL et la poitrine gauche avec des ondes S prononcées dans les dérivations III et aVF. Les ondes Q profondes peuvent imiter les signes de changements focaux dans la paroi latérale ou antérieure du ventricule gauche. La zone de transition avec cette option est généralement décalée vers la droite.
Un exemple typique de cette variante de la norme est l'ECG montré sur la figure pour un patient de 50 ans avec un diagnostic de gastrite chronique. Cette courbe montre une onde Q prononcée dans les dérivations I et aVL et une onde S profonde dans les dérivations III.
Électrocardiographie pratique, V.L. Doshchitsin
Un ECG normal avec une position horizontale de l'axe électrique du cœur doit être distingué des signes d'hypertrophie ventriculaire gauche. Avec la position verticale de l'axe électrique du cœur, l'onde R a une amplitude maximale dans les dérivations aVF, II et III, dans les dérivations aVL et I une onde S prononcée est enregistrée, ce qui est également possible dans les dérivations thoraciques gauche. ÂQRS \u003d + 70 - +90. Tel # 8230;
La rotation apex postérieure du cœur s'accompagne de l'apparition d'une onde S1 profonde dans les dérivations I, II et III, ainsi que dans les dérivations aVF. Une onde S prononcée peut également être observée dans toutes les dérivations thoraciques avec un déplacement de la zone de transition vers la gauche. Cette variante de l'ECG normal nécessite un diagnostic différentiel avec l'une des variantes ECG pour l'hypertrophie ventriculaire droite (type S). La figure montre # 8230;
Le syndrome de repolarisation prématurée ou précoce est une variante relativement rare d'un ECG normal. Le principal symptôme de ce syndrome est la montée du segment ST, qui a une forme particulière d'arc convexe vers le bas et commence à partir d'un point haut J sur le genou descendant de l'onde R ou sur la partie terminale de l'onde S. Encoche à la transition du complexe QRS au segment ST descendant # 8230;
Des modifications ECG particulières sont observées chez les personnes atteintes de dextrocardie. Ils sont caractérisés par la direction opposée des dents principales par rapport à la direction habituelle. Ainsi, dans la sonde I, des ondes P et T négatives sont détectées, la dent principale du complexe QRS est négative et un complexe de type QS est souvent enregistré. Il peut y avoir des ondes Q profondes dans les dérivations thoraciques, ce qui peut donner lieu à un diagnostic erroné de changements focaux importants # 8230;
Une variante de la norme peut être un ECG avec des ondes T négatives peu profondes dans les dérivations V1-V3, chez les jeunes de moins de 25 ans (rarement plus âgés) en l'absence de dynamique par rapport aux ECG précédemment enregistrés. Ces ondes T sont appelées ondes juvéniles. Parfois chez des personnes en bonne santé sur un ECG dans les dérivations V2 # 8212; V4 a marqué les ondes T élevées, qui sont # 8230;
Forum des parents sur la santé des enfants à CHADO.RU
Nouvelles:
Depuis septembre, les consultations d'un cardiologue pédiatrique à notre forum ont repris.
- Forum pour les parents sur la santé des enfants à CHADO.RU "
- Consultations de pédiatres et de spécialistes "
- Consultation d'un cardiologue pédiatrique (Modérateurs: Irushka, Natasha 53, Mariotta, Yu-Ki-Ba) "
Sujet de l'auteur: EKG (Lire)
0 membres et 1 invité consultent ce sujet.
Électrocardiogramme cardiaque
Activité cardiaque. Cardiogramme. Mécanocardiogramme. Électrocardiogramme (ECG). Électrodes ECG.
L'enregistrement des contractions du cœur, effectué de toute manière instrumentale, s'appelle un cardiogramme.
Avec la contraction, le cœur change de position dans la poitrine. Il tourne quelque peu autour de son axe de gauche à droite, en appuyant plus étroitement de l'intérieur vers la paroi thoracique. L'enregistrement d'un battement cardiaque détermine un mécanocardiogramme (apex-cardiogramme), qui est d'une utilisation très limitée en pratique.
Diverses modifications de l'électrocardiographie sont utilisées plus largement en clinique et dans la recherche scientifique. Cette dernière est une méthode d'examen du cœur, basée sur l'enregistrement et l'analyse des potentiels électriques résultant de l'activité du cœur.
Électrocardiogramme. La méthode d'électrocardiographie est basée sur le fait que lors de la propagation de l'excitation à travers le myocarde, la surface des cardiomyocytes non excités (polarisés) porte une charge positive et les excités (dépolarisés) - négatifs. Dans ce cas, un champ électrique se produit, qui peut être enregistré à partir de la surface du corps. Étant donné que dans ce cas, une différence de potentiel est créée entre différents tissus du corps, qui change en fonction des fluctuations de l'ampleur et de la direction du champ électrique du cœur, les changements enregistrés dans la différence de potentiel au fil du temps constituent l'essence de la méthode d'électrocardiographie. La courbe des variations de cette différence de potentiel, déterminée à l'aide d'un voltmètre à haute sensibilité, est appelée électrocardiogramme (ECG), et le dispositif correspondant pour enregistrer cette courbe est une électrocardiophase. Il est important de souligner que l'ECG reflète l'excitation du cœur, mais pas sa contraction.
Pour enregistrer un ECG, divers schémas d'application d'électrodes sont utilisés - les fils ECG. Les 12 dérivations suivantes sont obligatoirement enregistrées en clinique: 3 standards (bipolaires des membres), 3 renforcées (unipolaires des membres), 6 alimentaires (unipolaires de la cellule alimentaire).
Lors de l'utilisation de sondes bipolaires (bipolaires), les électrodes enregistrent la différence de potentiel entre deux points du corps, dont le potentiel change pendant le cycle cardiaque. Dans ce cas, vous n'avez pas besoin de tenir les électrodes de l'électrocardiographe, comme les électrodes de soudage. - ils doivent être conservés habituellement et collés comme du Velcro. Les électrodes selon ce schéma sont appliquées aux deux bras et à la jambe gauche, formant trois fils dits standards, désignés par les chiffres romains I, II, III (Fig. 9.12).
Diriger I. main droite (-) - main gauche (+);
Plomb II. main droite (-) - jambe gauche (+);
III plomb. bras gauche (-) -jambe gauche (+).
Figure: 9.12. Sondes d'électrocardiogramme bipolaires (standard). Les extrémités des flèches correspondent aux membres connectés au cardiographe dans les dérivations I (haut), II (milieu) et III (bas). Membres droit - gauche, gauche - droite. Sur la droite, une représentation schématique d'un électrocardiogramme dans chacune de ces dérivations.
La main droite est toujours connectée au pôle négatif et la jambe gauche est toujours connectée au pôle positif de l'appareil. La main gauche dans le fil standard I est connectée au pôle positif, et dans le fil standard III - avec le négatif.
Lors de l'enregistrement d'un ECG dans des sondes unipolaires (unipolaires), l'une des électrodes - active - est placée sur une partie du corps avec un potentiel électrique changeant et connectée au pôle positif de l'appareil de mesure. Le potentiel de la deuxième électrode, dit indifférent, reste pratiquement constant et est classiquement pris comme nul. Cette électrode est connectée au pôle négatif du compteur.
Il est difficile de trouver un site à potentiel électrique constant sur le corps humain, c'est pourquoi des méthodes artificielles sont utilisées pour obtenir une électrode indifférente. La première consiste à connecter ensemble les fils de trois électrodes placées sur les deux bras et la jambe gauche. L'électrode conventionnelle obtenue de cette manière est appelée combinée et les conducteurs unipolaires produits avec elle sont désignés par la lettre latine V (de l'anglais Voltage). Cette électrode est utilisée pour enregistrer les cordons pectoraux unipolaires (V1-V6).
Une autre méthode pour obtenir une électrode indifférente est utilisée lors de l'enregistrement des fils unipolaires des membres. Dans ce cas, il est obtenu en connectant les électrodes à partir de seulement deux branches - celles sur lesquelles il n'y a pas d'électrode active - et connectées au pôle négatif de l'appareil. L'amplitude de l'ECG avec cette méthode est 1,5 fois supérieure à celle du cas précédent. Par conséquent, ces dérivations de membre unipolaire sont appelées «renforcées» et sont désignées par les symboles aVR, aVL, aVF (de l'anglais augmenté - renforcé, droite - droite, gauche - gauche, pied - jambe).
Lors de l'enregistrement graphique d'un électrocardiogramme dans n'importe quelle dérivation de chaque cycle, un ensemble de dents caractéristiques est noté, qui sont généralement désignées par les lettres P, Q, R, S et T (voir Fig. 9.12). On pense que l'onde P reflète les processus de dépolarisation dans la région auriculaire, l'intervalle P-Q caractérise le processus de propagation de l'excitation dans les oreillettes et le nœud auriculo-ventriculaire, le complexe d'onde QRS - les processus de dépolarisation dans les ventricules, et le segment ST et l'onde T sont les processus de repolarisation dans les ventricules. Ainsi, le complexe QRST des dents caractérise la propagation des processus électriques dans le myocarde ou systole électrique. Les caractéristiques de temps et d'amplitude des composants de l'électrocardiogramme sont d'une grande valeur diagnostique. Dans le deuxième câble standard, l'amplitude normale de l'onde R est de 0,8 à 1,2 mV et l'amplitude Q ne doit pas dépasser 1/4 de cette valeur. La durée de l'intervalle P-Q est normalement de 0,12 à 0,20 s, le complexe QRS ne dépasse pas 0,08 s et le segment S-T est de 0,36 à 0,44 s.
Variantes d'un électrocardiogramme normal. Norme ECG avec déviation de l'axe électrique du cœur
Différentes variantes de la forme du complexe QRS d'un ECG normal peuvent être dues à des variantes de la séquence de conduction intraventriculaire ou à la localisation anatomique du cœur dans la poitrine. Ces derniers déterminent les options de direction et de magnitude du vecteur QRS initial, moyen et final. Toutes ces options sont liées à la rotation du cœur autour de l'axe antéropostérieur (sagittal - z) du corps humain, des axes conditionnels longitudinal (y) et transversal (x) du cœur.
Position normale de l'axe électrique. sa position verticale et sa position horizontale peuvent être déterminées en analysant l'ECG des personnes ayant un cœur sain. Ceci, bien entendu, ne signifie pas qu'avec une position normale ou, par exemple, verticale de l'axe électrique, des changements significatifs ne peuvent pas avoir lieu dans le myocarde ventriculaire. Ils peuvent être jugés plus souvent par d'autres modifications de l'ECG.
Mais en soi, la position horizontale ou verticale de l'axe électrique du cœur et même sa légère déviation vers la gauche (jusqu'à -20 °) et vers la droite (jusqu'à + 100 °) n'indiquent pas de lésion du myocarde ventriculaire. Ces anomalies modérées se retrouvent également chez les personnes en bonne santé.
Avec la position horizontale et verticale de l'axe électrique, ces relations des dents du complexe QRS dans les dérivations des membres, sur lesquelles nous avons attiré l'attention ci-dessus, changent légèrement.
Avec la position horizontale de l'axe électrique sur l'ECG, une dent élevée RI\u003e RII est enregistrée, bien que SIII soit peu profond, mais plus que RIII. La grande amplitude de l'onde R est due à la direction de l'EMF du cœur horizontalement, parallèle à la moitié positive de l'axe de dérivation I. Légèrement inférieure à l'onde R, mais également légèrement supérieure à l'onde RaVL normale. Les ondes RI et RaVL sont souvent précédées d'une petite onde qI, aVL.
Cependant, lorsqu'elle est combinée à une rotation prononcée dans le sens antihoraire autour de l'axe longitudinal du cœur (voir ci-dessous), l'onde QaVL peut être plus profonde et enregistrée jusqu'à 0,04 seconde. En plomb aVF, l'onde R n'est généralement pas élevée, elle est approximativement égale ou légèrement plus grande que l'onde SaVF (RaVF\u003e SaVF). Lorsque RaVF \u003d SaVF, l'angle a \u003d 0 °, c'est-à-dire AQRS à la frontière de la position horizontale et déviation vers la gauche. Les dents TIII et PIII sont basses, parfois négatives ou isoélectriques.
Avec la position verticale de l'axe électrique sur l'ECG RIII\u003e RI. Dent RIII égale ou légèrement inférieure à la dent RII. La dent RaVF devient également assez haute. L'onde S, exprimée, est égale ou légèrement inférieure à l'onde basse R. Lorsque R \u003d SI, l'angle est a \u003d + 90 °, c'est-à-dire que l'AQRS est à la limite de la position verticale et de l'écart vers la droite.
On note un SaVL profond et un petit raVL, dans de rares cas même QSaVL. Un tel changement des dents est associé à une déviation vers le bas de l'EMF du cœur. Le vecteur de l'axe électrique est situé entre les moitiés positives des axes II et III des conducteurs (plus près de l'axe aVF), donc les dents les plus hautes sont RII, III, aVF. Ils sont perpendiculaires à l'axe I de la sonde et la boucle QRS est principalement projetée sur la moitié négative de l'axe de la sonde aVL. A cet égard, une onde R basse et une onde S prononcée sont enregistrées dans les dérivations I et aVL.
Les dents TaVL et PaVL sont faiblement positives et souvent isoélectriques ou peu profondes négatives.
L'électrocardiographie (du grec «cardia» - cœur et «grapho» - pour enregistrer) est une méthode d'enregistrement graphique des changements de la différence de potentiel du cœur au cours des processus d'excitation myocardique.
THÉORIE DES MEMBRANES DE L'EXCITATION DE LA CELLULE
ET FIBRE MUSCULAIRE.
BASES THÉORIQUES DE L'ÉLECTROCARDIOGRAPHIE.
L'émergence du potentiel des tissus vivants est due au mouvement des cations et des anions à travers la membrane cellulaire. Au repos, les ions chargés positivement sont situés à l'extérieur de la membrane cellulaire et les ions chargés négativement sont situés à l'intérieur. Cet état de la membrane d'une cellule non excitée s'appelle sa polarisation statique. Si nous prenons une fibre musculaire distincte, le galvanomètre, connecté à deux électrodes situées sur différentes parties de la surface, ne donne pas de déviation de la flèche par rapport à la position zéro. L'enregistreur enregistre une ligne droite.
Pendant la période d'excitation des fibres, la membrane devient perméable aux ions sodium, qui transfèrent leur charge positive à la surface interne de la cellule. La section excitée de la fibre est chargée négativement. Une différence de potentiel apparaît entre elle et la partie positive non excitée de la surface de la membrane. Le galvanomètre donne un écart par rapport à 0. L'enregistreur enregistre la direction ascendante de la ligne. Le processus de recharge de la membrane cellulaire est appelé dépolarisation. La distribution des ions change, et le côté extérieur de la membrane devient chargé négativement, et le côté intérieur est positivement (période de réversion). La courbe descendra jusqu'à l'isoligne. La restauration inverse de la polarité cellulaire est appelée repolarisation, au cours de laquelle les ions sont redistribués à travers la membrane cellulaire, revenant à un état caractéristique de la phase de repos. L'appareil d'enregistrement corrigera les différences de potentiel en déviant la courbe vers le bas. Ensuite, la cellule revient à l'état de polarisation statique.
Pendant la dépolarisation et la période initiale de repolarisation, le muscle cardiaque est immunisé contre la stimulation (période réfractaire absolue). Au cours de la phase suivante de repolarisation, le myocarde a une excitabilité accrue, par conséquent, un stimulus d'une intensité inférieure à la normale peut provoquer une dépolarisation et ainsi conduire à des arythmies. Au cours de la troisième période de repolarisation, correspondant à la partie descendante de l'onde T, l'excitabilité et la conduction normales sont progressivement rétablies dans le cœur.
Pendant la période où une partie du myocarde devient chargée négativement et le reste des zones sont positives, le cœur est comme un dipôle. Le cœur-dipôle crée un champ électrique dans les fluides corporels. Si vous placez une électrode en deux points quelconques dans ce champ électrique, vous pouvez mesurer la différence de potentiel entre eux.
Un électrocardiogramme conventionnel (ECG) est une représentation graphique des fluctuations de potentiel électrique prises à la surface du corps.
Lorsque le myocarde est excité, une force électromotrice (CEM) est créée, qui se propage à la surface du corps humain et sert de base à l'enregistrement d'un ECG.
EMF est une quantité vectorielle, c'est-à-dire caractérisé par la taille et la direction. Il peut être représenté comme un segment de ligne droite avec une flèche ou un vecteur.
Fig. 2. Image EMF.
La longueur du vecteur à une certaine échelle reflète la taille de l'EMF, par exemple 2 mV (Fig. 2). La flèche vectorielle indique la direction de l'EMF. Lorsque EMF est désigné, le début du vecteur correspond à un moins, la fin à un plus. Les quantités vectorielles peuvent être dirigées dans une direction ou dans différentes directions.
Fig. 3. Quantités vectorielles.
Les règles d'addition de vecteur permettent de déterminer le vecteur total. Les vecteurs sont ajoutés sous forme de quantités algébriques (Fig. 3).
Si deux vecteurs (a et b) sont parallèles et dirigés dans des directions opposées, le vecteur total sera dirigé vers le plus grand vecteur et représentera la différence entre les deux vecteurs: le plus petit vecteur (b) est soustrait du plus grand vecteur (a).
Si deux vecteurs sont égaux en grandeur et dirigés dans des directions opposées, le vecteur total sera nul.
SYSTÈME DE CONDUCTION DU COEUR.
Le muscle cardiaque se compose de deux types de cellules: les cellules du système conducteur et le myocarde contractile. Le système de conduction cardiaque commence par un nœud sinusal (nœud Kis-Flak), situé dans la partie supérieure de l'oreillette droite entre les bouches de la veine cave. Il existe deux types de cellules dans le nœud: les cellules P qui génèrent des impulsions électriques pour exciter le cœur et les cellules T qui effectuent principalement des impulsions du nœud sinusal aux oreillettes. Les impulsions sont générées avec une fréquence de 1 '. L'excitation couvre toute l'épaisseur du myocarde à une vitesse de 1 m / s. (Les oreillettes ont un petit nombre de cellules qui peuvent produire des impulsions pour exciter le cœur, mais dans des conditions normales, ces cellules ne fonctionnent pas.)
À partir des oreillettes, l'impulsion pénètre dans le nœud auriculo-ventriculaire (nœud d'Aschoff-Tavarra). Il est situé dans l'oreillette inférieure droite à droite du septum interauriculaire près de l'orifice du sinus coronaire (s'étendant dans le septum entre les oreillettes et les ventricules). Il contient également deux types de cellules, P et T. A partir du nœud, les fibres sont dirigées dans toutes les directions. La partie inférieure du nœud, s'amincissant, passe dans le faisceau de His. La vitesse de l'excitation dans le nœud Ashoff-Tavara est de 5 à 20 cm / s. Le retard de la conduction impulsionnelle permet la fin de l'excitation et la contraction de l'oreillette avant le début de l'excitation des ventricules. Les impulsions sont générées avec une fréquence de 1 '. La vitesse de l'impulsion dans le faisceau His est de 1 m / s.
Le faisceau de His est divisé en 2 jambes - la droite et 2 branches de la gauche, qui descendent des deux côtés du septum interventriculaire. La vitesse de propagation en eux est de 3-4 m / s.
La ramification terminale des jambes passe dans les fibres de Purkinje, pénétrant tout le muscle des ventricules. La vitesse de propagation en eux est de 4-5 m / s. Dans le myocarde des ventricules, l'onde d'excitation au début recouvre le septum interventriculaire, puis les deux ventricules. L'excitation va de l'endocarde à l'épicarde.
Le système conducteur du cœur a les fonctions d'automatisme, d'excitabilité et de conduction.
1. Automatisme - la capacité du cœur à produire des impulsions électriques qui provoquent de l'excitation. Normalement, le nœud sinusal a le plus grand automatisme.
2. Conductivité - la capacité de conduire des impulsions du lieu de leur origine au myocarde. Normalement, les impulsions sont conduites du nœud sinusal au muscle des oreillettes et des ventricules.
3. Excitabilité - la capacité du cœur à être excité sous l'influence d'impulsions. La fonction d'excitabilité est possédée par les cellules du système conducteur et le myocarde contractile.
La réfraction et l'aberration sont des processus électrophysiologiques importants.
La réfraction est l'incapacité des cellules myocardiques à se réactiver lorsqu'une impulsion supplémentaire se produit. Distinguer la réfractarité absolue et relative. Pendant la période réfractaire relative, le cœur conserve la capacité de s'exciter si la force de l'impulsion entrante est plus forte que d'habitude. La période réfractaire absolue correspond au complexe QRS et le segment RS-T, celui relatif - à l'onde T.
Il n'y a pas de réfractarité pendant la diastole.
L'aberrance est une conduction pathologique d'une impulsion le long des oreillettes et des ventricules. Une conduction aberrante se produit lorsqu'une impulsion, entrant plus souvent dans les ventricules, trouve le système conducteur dans un état de réfractarité.
Ainsi, l'électrocardiographie permet d'étudier les fonctions d'automatisme, d'excitabilité, de conductivité, de réfractarité et d'aberrance.
Sur la fonction contractile ECG, vous ne pouvez avoir qu'une idée indirecte.
Pour prendre un ECG, des plaques électriques (électrodes) sont utilisées, qui sont placées sur certaines zones de la surface du corps et connectées à un galvanomètre sensible. Pour appliquer les électrodes, les points qui donnent la plus grande différence de potentiel et qui sont les plus pratiques sont sélectionnés.
Les zones du corps à partir desquelles la différence de potentiel est tirée et la courbe graphique de cette différence est désignée par le terme sonde électrocardiographique ou sonde simple.
Actuellement, 12 dérivations obligatoires sont utilisées dans les travaux pratiques: trois dérivations bipolaires des membres, trois dérivations unipolaires des membres et six dérivations thoraciques.
Trois mines standard ou classiques ont été proposées en 1913 par V. Einthoven et sont désignées par les chiffres romains I, II, III.
Ils sont enregistrés à la position suivante des électrodes:
I. main gauche (+) et main droite (-)
II. jambe gauche (+) et bras droit (-)
III. jambe gauche (+) et bras gauche (-)
Fig. 1. Fils standard.
En 1936, Wilson a proposé des conducteurs unipolaires. Le potentiel combiné des trois membres est appliqué au pôle négatif du galvanomètre de l'électrocardiographe. Dans ce cas, les fils provenant des trois branches sont connectés en une seule électrode, indifférente ou inactive, dont le potentiel est proche de zéro. La deuxième électrode active est placée alternativement sur la jambe droite, gauche et gauche et reliée au pôle positif du galvanomètre.
En raison du fait que la différence de potentiel qui en résulte n'est pas grande, Goldberg a proposé en 1942 des conducteurs unipolaires renforcés à partir des membres. Pour ce faire, il a changé le potentiel de l'électrode combinée, en connectant les fils pour seulement deux électrodes situées sur les membres où il n'y a pas d'électrode active. Ils sont désignés par des lettres: aVR, aVL, aVF (a - lettre initiale augmentée - renforcée, V - Wilson, droite - droite, gauche - gauche, pied - jambe). Les cordons unipolaires sont utilisés pour confirmer les changements trouvés dans les cordons standard. Donc aVR est une image miroir du plomb I, aVL répète les changements dans le plomb I, aVF répète III. Ils aident également à déterminer la position électrique du cœur.
Lors de l'enregistrement des câbles thoraciques, un fil est connecté au pôle négatif du galvanomètre, qui unit les potentiels des trois membres, et un potentiel est alternativement fourni au pôle positif à partir de l'un des 6 points de la surface antérieure de la poitrine. Les leads sont désignés par la lettre V (de Wilson).
Les électrodes sont positionnées comme suit:
V 1 - le quatrième espace intercostal au bord droit du sternum.
V 2 - le quatrième espace intercostal au bord gauche du sternum.
V 3 - au milieu de la ligne reliant les points 2 et 4.
V 4 - le cinquième espace intercostal le long de la ligne médio-claviculaire.
V 5 - ligne axillaire antérieure gauche au niveau de V 4.
V 6 - la ligne axillaire médiane gauche au niveau de V 4.
La pathologie du ventricule droit se reflète dans les dérivations V 1 - V 2. par conséquent, ces dérivations sont souvent appelées dérivations thoraciques droites, respectivement dérivations V 5 - V 6 - dérivations thoraciques gauche. Le fil V 3 correspond à la zone de transition.
ANALYSE DE L'ÉLECTROCARDIOGRAMME NORMAL.
L'ECG se compose de dents et de segments situés horizontalement entre eux. Les distances temporelles sont appelées intervalles. Une barbe est désignée comme positive si elle remonte de l'isoline et comme négative si elle est dirigée vers le bas depuis celle-ci.
Einthoven a marqué les dents de l'ECG avec les lettres de l'alphabet latin prises à la suite: P, Q, R, S, T.
L'onde P reflète l'activité électrique (dépolarisation) des oreillettes. Il est généralement positif, c'est-à-dire dirigé vers le haut, sauf pour aVR, où il est toujours normalement négatif. P 1.2 est toujours positif, sa valeur
0,5 à 2 mm et P 2\u003e P 1 environ 1,5 à 2 fois. P 3 est plus souvent positif, mais peut être absent, biphasé ou négatif avec la position horizontale de l'axe électrique (EO)
Fig. 4. Dents et intervalles de l'ECG normal.
cœurs. P peut être négatif en aVL, aVF en position verticale du cœur EO. PV 1. V 2 peut être négatif. La durée de l'onde P dans le plomb II ne dépasse pas 0,1 seconde. L'onde P a une forme lisse et arrondie. L'onde P peut devenir élargie (plus de 0,1 s), haute, pointue (au-dessus de 2 mm), bifurquée, dentelée, biphasique (+ - ou - +), négative (Fig.4).
L'intervalle PQ reflète le temps nécessaire pour dépolariser les oreillettes et conduire une impulsion à travers la jonction auriculo-ventriculaire (AV), appelée intervalle auriculo-ventriculaire. Il est mesuré du début de l'onde P au début du complexe ventriculaire - l'onde Q ou l'onde R en son absence. Normalement, la durée de l'intervalle P-Q varie de 0,12 à 0,20 s. et dépend de la fréquence cardiaque, du sexe et de l'âge du sujet. Une augmentation de l'intervalle P-Q est caractérisée comme une violation de la conduction AV.
Le complexe QRS, ou complexe ventriculaire, reflète la dépolarisation des ventricules. Sa durée du début de l'onde Q au début de l'onde S ne dépasse pas 0,1 s. et le plus souvent il est égal à 0,06 ou 0,08 sec. Il est mesuré dans le plomb où sa largeur est la plus grande.
La première dent dirigée vers le bas du complexe ventriculaire est désignée par la lettre Q. Elle est toujours négative et précède l'onde R. L'onde Q est la moins constante, souvent absente, ce qui n'est pas une pathologie. Sa durée ne dépasse pas 0,03 sec. Sa profondeur dans les dérivations standard I et II ne doit pas dépasser 15% de la taille de l'onde R correspondante. En dérivation standard III, elle peut représenter jusqu'à 25% de la taille de l'onde R. Dans la poitrine droite, il n'y a pas d'onde Q, en V 4 elle est petite, en V 5 et V 6 est légèrement plus grand. Les ondes Q larges et / ou plus profondes sont anormales. Des précautions doivent être prises lors de l'évaluation de l'onde Q dans le plomb III. La nature pathologique de l'onde Q est probable si elle s'accompagne de Q II et Q prononcés dans une aVF dépassant 25% de l'onde R. Lorsque vous retenez votre souffle en inspirant, l'onde Q III associée à la localisation transversale du cœur disparaît ou diminue. L'apparition d'une onde Q dans les dérivations thoraciques droites est toujours une pathologie. Si l'onde R est absente et que la dépolarisation des ventricules n'est représentée que par un seul complexe négatif, ils parlent du complexe QS, qui, en règle générale, est une pathologie.
L'onde ascendante du complexe QRS est désignée par la lettre R. L'onde S est la dernière partie de la phase de dépolarisation ventriculaire et est négative. En présence de clivage, les autres sont désignés par une apostrophe (R, R`, R ", S, S`, S" ou r`, s`). Les tailles des ondes R et S, ou plutôt leur rapport, varient considérablement chez les individus sains, en fonction de la position de l'OE du cœur. Normalement, l'onde R est toujours présente et est la plus prononcée de toutes les ondes ECG. La hauteur des broches varie de 1 à 24 mm. Si la hauteur de l'onde R ne dépasse pas 5 mm dans toutes les dérivations, alors un tel ECG est à basse tension. En pathologie, la dent R peut être dentelée, fendue, bifurquée, polyphasique.
L'onde S suit l'onde R et est toujours dirigée vers le bas. Elle est considérée comme profonde si elle dépasse 1/4 de l'onde R. En pathologie, l'onde S peut être élargie, dentelée, fendue, bifurquée. Sa valeur, comme l'onde R, dépend de la direction de l'OE du cœur.
Dans les dérivations thoraciques, le rapport des dents est le suivant: dans la dérivation V 1, l'onde r est petite ou totalement absente, en V 2 elle est légèrement plus élevée et augmente progressivement de droite à gauche, atteignant un maximum en V 4. parfois en V 5. La dent devient plus basse dans les fils V 5 et V 6.
S V Je dent. généralement profond, généralement de grande amplitude, plus profond que V 2 puis il diminue en V 3. V 4. Dans V 5. V 6 est souvent absent. Dans le conducteur où l'amplitude de l'onde R est égale à l'amplitude de l'onde S, la soi-disant «zone de transition» est définie. Normalement, il est situé en V 2 et V 3. Ainsi, l'amplitude de l'onde S diminue progressivement de droite à gauche, atteignant un minimum ou disparaissant complètement dans les positions de gauche.
Le segment S-T reflète la période depuis le début de l'extinction de l'excitation ventriculaire, c'est-à-dire repolarisation précoce. Dans les dérivations standard, unipolaires renforcées des membres et des dérivations thoraciques gauches, le segment S-T est généralement situé au niveau de la ligne isoélectrique, mais parfois il peut être déplacé vers le haut, pas plus de 1 mm, ou légèrement déplacé vers le bas - pas plus de 0,5 mm. Dans le coffre droit conduit V 1-3, il peut être déplacé vers le haut de 2,5 mm. Le segment S-T en pathologie peut être élevé au-dessus de l'isoline, abaissé sous la forme d'un angle, incliné vers le bas, réduit sous la forme d'un arc courbé vers le bas, il peut y avoir une diminution horizontale de S-T. L'onde T caractérise la période d'extinction de l'excitation, c'est-à-dire repolarisation. Dans les sondes unipolaires standard et renforcées à partir des membres, elle est dirigée dans la même direction que la plus grande dent du complexe QRS dans les sondes I et II, dans aVL, aVF elle est également toujours positive, pas inférieure à 1/4 de l'onde R, dans aVR elle est toujours négative. En III, l'onde T peut être négative lorsque l'OE du cœur est horizontale. Dans les cordons thoraciques, l'onde T peut être négative en V 1 isoélectrique, biphasique + -, basse, positive. T dans V 2 est plus souvent positif, moins souvent négatif, mais pas plus profond que TV 1. TV 3 est toujours +, plus haut que TV 2. L'onde T en V 4 est toujours positive, le plus souvent le maximum en amplitude. T dans V 5 est positif, mais pas inférieur à T dans V 4. et TV 6 est toujours normal au-dessus de TV 1. Ainsi, dans les câbles pectoraux, la hauteur de l'onde T augmente de droite à gauche et atteint un maximum en V 4. dans les dérivations V 5 et V 6, la hauteur de l'onde T diminue, c'est-à-dire on note le même schéma que pour l'onde R. En pathologie, l'onde T peut devenir haute, pointue, symétrique; négatif, profond, symétrique; négatif, asymétrique, biphasique, faible.
Après l'onde T, dans certains cas, il est possible d'enregistrer une onde U. Son origine n'est pas encore tout à fait claire. Il y a lieu de croire qu'elle est associée à la repolarisation des fibres du système conducteur. Cela se produit en 0,04 seconde. Après l'onde T, elle est mieux enregistrée en V 2 -V 4.
L'intervalle Q-T est la systole électrique des ventricules, qui reflète les processus de propagation et d'extinction de l'excitation ventriculaire et se mesure du début de l'onde Q à la fin de l'onde T (dépolarisation et repolarisation des ventricules). La durée de la systole électrique dépend de la fréquence cardiaque et du sexe du sujet. Il est calculé selon la formule de Bazett (1918): Q-T \u003d K * Ö RR, où K est une constante égale à 0,37 pour les hommes et à 0,39 pour les femmes. RR - la valeur du cycle cardiaque, exprimée en secondes. Il existe également un tableau Bazett spécial qui indique la durée du Q-T à une certaine fréquence cardiaque, en fonction du sexe.
La valeur réelle de la coentreprise est calculée et comparée à la valeur due selon le tableau. L'écart par rapport à la norme ne doit pas dépasser 5% dans les deux sens.
Intervalle T-P. Il s'agit d'une ligne isoélectrique qui sert de point de départ pour déterminer l'intervalle P-Q. Et le segment S-T.
Intervalle R-R. La durée du cycle cardiaque est mesurée entre les pics R de deux complexes adjacents. Le rythme est considéré comme correct si la fluctuation de l'intervalle R-R dans différents cycles ne dépasse pas 10%. Habituellement, 3-4 intervalles sont mesurés, dont la moyenne est enregistrée. La fréquence cardiaque moyenne est déterminée en divisant 60 secondes par l'intervalle R-R en secondes.
Il existe un tableau spécial où la durée R-R est indiquée et, en conséquence, la fréquence cardiaque.
LE CONCEPT DE L'AXE ÉLECTRIQUE DU CŒUR.
Le cœur a un soi-disant axe électrique, qui est la direction de propagation du processus de dépolarisation dans le cœur. Il peut être mieux représenté par un vecteur de plan frontal basé sur l'amplitude du complexe QRS dans les première et deuxième dérivations standard.
Le calcul de l'axe électrique du cœur est effectué comme suit:
1. la somme algébrique des ondes R et S dans la première dérivation standard est appliquée à l'axe L 1 du triangle d'Einthoven;
2. la somme algébrique des dents R et S du troisième pas standard est appliquée à l'axe L 3 du triangle d'Einthoven;
3. les perpendiculaires sont tracées à partir des points obtenus;
4. la ligne tracée du centre du triangle au point d'intersection des perpendiculaires représente l'axe électrique du cœur; sa direction est déterminée par un cercle divisé par degrés.
L'axe électrique du cœur est déterminé par l'état du faisceau de His et du muscle ventriculaire et dans une certaine mesure par la position anatomique du cœur. Ce dernier est particulièrement important pour déterminer l'axe électrique d'un cœur sain.
L'axe électrique normal du cœur se situe entre +30 o et +90 o. cependant, il peut être compris entre –30 o et +110 o. Normalement, il existe trois types d'axes électriques - horizontal, intermédiaire et vertical, qui correspondent souvent à trois positions différentes du cœur.
Axe électrique horizontal... souvent le résultat d'une position horizontale du cœur, se situe entre +15 ° et –30 ° et se caractérise par un complexe QRS majoritairement positif dans le plomb aVL et un complexe QRS majoritairement négatif dans le plomb aVF.
Essieu électrique intermédiaire... souvent le résultat de la ligne médiane du cœur, se situe entre +15 o et +60 o et se caractérise par un complexe QRS majoritairement positif dans les dérivations aVL et aVF.
Axe électrique vertical... souvent le résultat d'une position verticale du cœur, se situe entre +60 ° et +110 ° et se caractérise par un complexe QRS majoritairement négatif dans le plomb aVL et un complexe QRS majoritairement positif dans le plomb aVF.
Déviation de l'axe gauche fait référence au vecteur moyen entre 0 et –90 o. Un léger écart de l'axe vers la gauche, qui est souvent la norme, va de 0 à –30 o; un écart notable de l'axe vers la gauche, ce qui est généralement le cas en pathologie, varie de –30 à –90 o. La déviation de l'axe gauche est caractérisée par une onde S profonde dans les deuxième et troisième dérivations standard et une onde S faible ou son absence dans les premières dérivations standard. La déviation de l'axe vers la gauche peut être le résultat d'une position horizontale du cœur, d'un blocage de la branche gauche du faisceau de His, d'un syndrome d'excitation ventriculaire prématurée, d'une hypertrophie ventriculaire gauche, d'un infarctus du myocarde apical, d'une cardiomyopathie, de certaines cardiopathies congénitales, d'un déplacement vers le haut du diaphragme (pendant la grossesse, ascite, tumeurs intra-abdominales).
Déviation de l'axe vers la droite désigne le QRS situé entre +90 et + 180 o. Un léger écart de l'axe vers la droite, qui est souvent la norme, va de +90 o à 130 o. Un écart important de l'axe vers la droite, généralement trouvé en pathologie, se trouve en pathologie, se situe dans la plage de +120 o à 180 o. La déviation de l'axe droit est caractérisée par une petite onde S ou son absence dans les deuxième et troisième dérivations standard, ainsi qu'une onde S profonde dans les premières dérivations standard. Une déviation de l'axe vers la droite peut être observée avec une position verticale du cœur, un blocage de la branche droite du faisceau, une hypertrophie ventriculaire droite, un infarctus de la paroi antérieure, une dextrocardie, un déplacement vers le bas du diaphragme (avec emphysème pulmonaire, inspiration).
position normale EOS:
L'EOS est parallèle à l'axe II du câble standard, enregistré:
Position horizontale EOS:
L'EOS est perpendiculaire au câble standard I et également parallèle aux câbles standard II et III.
Déviation EOS vers la gauche:
La déviation de l'EOS vers la gauche ou la droite est l'un des signes d'hypertrophie ventriculaire gauche ou droite.
CHANGEMENTS ÉLECTROCARDIOGRAPHIQUES DANS LES HYPERTROPHIES DES DÉPARTEMENTS DE BASE DU CŒUR.
La base des modifications de l'ECG dans l'hypertrophie myocardique repose sur 3 mécanismes pathogéniques. Avec l'hyperfonction des oreillettes ou des ventricules, leur hypertrophie se développe.
1. L'hypertrophie myocardique s'accompagne d'une augmentation de la masse musculaire due à l'épaississement des fibres et à une augmentation de leur nombre. Cela conduit à une augmentation de l'EMF du cœur hypertrophié et, par conséquent, de la tension des dents ECG.
2. Le temps de propagation de l'excitation le long du myocarde hypertrophié augmente avec la même vitesse de propagation de l'excitation. Ceci est facilité par le développement simultané avec l'hypertrophie des processus dystrophiques.
3. Il y a asynchronisme de repolarisation du myocarde hypertrophié et non hypertrophié. Dans la zone du myocarde hypertrophié, la repolarisation se déroule beaucoup plus lentement, non seulement en raison de la plus grande masse musculaire, mais principalement en raison du retard de la croissance capillaire de la croissance des muscles hypertrophiés.
L'asynchronisme de la repolarisation conduit à un déplacement du segment RS-T de l'isoline et à l'inversion de l'onde T.
CHANGEMENTS ÉLECTROCARDIOGRAPHIQUES DE L'HYPERTROPHIE DES VENTRICLES GAUCHE ET DROITE.
Ces changements se résument à ce qui suit:
1. Haute tension du complexe QRS.
2. Déviation de l'axe électrique.
3. Déplacement du segment RS-T vers le bas à partir de l'isoligne dans les dérivations intéressées.
4. Inversion de l'onde T causée par le déplacement RS-T; il devient faible, aplati, biphasique (- +) ou négatif.
Les signes ECG suivants sont pris en compte dans les dérivations: I, II, aVL, V 5.6.
Dans les fils standards:
Signe I: (R I\u003e 22 mm) le rapport entre les dents R est le suivant:
Le signe II découle du premier: le rapport des dents R I\u003e R II\u003e R III. S III\u003e R III indique une déviation de l'axe électrique du cœur vers la gauche.
Signe III: le segment RS-T est déplacé vers le bas à partir de l'isoligne en I, II, aVL, et le RS-T est incurvé avec une convexité vers le haut.
Signe IV: en raison du déplacement vers le bas du segment RS-T, l'inversion de l'onde T se produit; avec un léger déplacement, l'onde T devient réduite, avec une décroissance plus importante - lissée (isoélectrique), ou biphasée (- +), ou négative - avec un déplacement important.
Les critères généraux se manifestent également dans les dérivations thoraciques.
Je signe: en V 5.6. où RV 6\u003e RV 5\u003e RV 4 tandis que S`V 1. S`V 2 devient plus profond et la dent RV 1,2 diminue, parfois jusqu'à la disparition; alors en V 1,2 - le complexe QRS sera sous la forme de Q-S
Signes III et IV: V 5,6 - il y a aussi un déplacement du segment RS-T vers le bas et une inversion de l'onde T, qui est généralement asymétrique avec la plus grande diminution à la fin de l'onde T.
Une diminution du segment RS-T et (-) T en V 5, V 6 indique le développement de processus dystrophiques et sclérotiques dans le myocarde du ventricule gauche.
Critères quantitatifs de l'hypertrophie ventriculaire gauche:
2. Prong RaVL\u003e \u003d 11mm
Il convient de garder à l'esprit que l'hypertrophie ventriculaire gauche se produit avec l'hypertension, la cardiopathie aortique, l'insuffisance mitrale, la cardiosclérose, etc.
Résultats électrocardiographiques pour l'hypertrophie ventriculaire gauche:
1. Si une onde R élevée dans V 5, V 6 est combinée avec une diminution du segment RS-T et une onde T négative ou aplatie dans ces dérivations, alors en conclusion on parle d'hypertrophie ventriculaire gauche avec sa surcharge.
2. Si à haut RV 5, 6 il n'y a pas de changement du côté du segment RS-T et de l'onde T, alors ils ne parlent que d'hypertrophie ventriculaire gauche.
3. Avec une diminution du segment RS-T et la présence d'ondes T négatives avec hypertrophie ventriculaire gauche, pas seulement en V 5, 6. mais aussi dans d'autres thorax conduit à la conclusion qu'ils écrivent sur l'hypertrophie du ventricule gauche avec une surcharge prononcée.
4. Avec une hypertrophie ventriculaire gauche modérée, un RV 5 élevé peut être enregistré. lorsque RV 5 \u003d RV 4. ou RV 5\u003e RV 4. mais RV 6 Signes électrocardiographiques d'hypertrophie ventriculaire droite. Des signes ECG généraux d'hypertrophie ventriculaire droite sont observés dans les dérivations III, II, aVF V 1, 2. Dans les fils standards: Signe 1: R III\u003e 22 mm, ou le rapport entre les ondes R est le suivant: Signe 2: il découle du premier: le rapport des dents R III\u003e R II\u003e R I indique la déviation de l'axe électrique du cœur vers la droite, tandis que S I\u003e r I (r) I. Signe 3: une diminution du segment RS-T est observée dans III, II, aVF. Signe 4: avec une diminution de RS-T, l'inversion de l'onde T se produit. Les critères généraux se manifestent également dans les dérivations thoraciques: 1 signe: la présence d'une dent RV I V 2 élevée est caractéristique. quand RV 1\u003e \u003d SV 1. Dans les dérivations V 5, V 6, l'apparition d'une onde S profonde est spécifique. Signe 2: avec une hypertrophie prononcée du ventricule droit, l'ECG en V 1, V 2 a la forme qR, avec prononcé - r, SR`, ou rSR`, ou rR`, avec modéré-RS, Rs. Signe 4: avec une diminution, l'inversion de l'onde T se produit en V 1, 2, parfois jusqu'à V 4-6. Un ECG en V 5, 6 avec hypertrophie ventriculaire droite sévère peut ressembler à rS, lorsque sV 5, 6\u003e rV 5, 6. ou RS lorsque SV 6 \u003d RV 6; une fois exprimé - RS; à modéré - qRs, qRS. La zone de transition est déplacée vers les fils de poitrine gauche. Un signe clair d'hypertrophie ventriculaire droite est le pic S de l'ECG dans les dérivations thoraciques, dans lequel une onde S prononcée est observée de V 1 à V 6. L'ECG ressemble à S, RS ou Rs. Le taquet en S est combiné avec l'axe de taquet électrique S I -S II -S III. le plus souvent, cela se produit chez les patients atteints d'emphysème, de cardiopathie pulmonaire, de sténose mitrale, d'hypertension pulmonaire. Critères quantitatifs de l'hypertrophie ventriculaire droite: Dans le cas d'une combinaison d'hypertrophie ventriculaire gauche et d'hypertrophie ventriculaire droite, ses signes sur l'ECG peuvent être moins prononcés. Ici, vous pouvez voir en V 5, 6 un R élevé avec un segment RS réduit - T et une onde (-) T, et en V 1, 2 - une augmentation de l'onde R à 5-7 mm. SIGNES D'ECG GÉNÉRAUX D'HYPERTROPHIE ATRIALE. Signes électrocadiographiques d'hypertrophie auriculaire gauche. 1 signe: une augmentation de l'amplitude de l'onde P en I. II. aVL mène. 2 signe (à partir du premier): P I\u003e P II\u003e P III - écart de l'axe électrique de la dent P vers la gauche. Signe 3: la forme de l'onde P change en I. II. aVL. V 5. Affectations V 6 - sa largeur dépasse 0,1 ''. il devient à deux bosses (le deuxième sommet dépasse le premier) En V 1, l'onde P est biphasée (+ -) avec une forte prédominance de la deuxième (-) - ème phase. L'indice Macruz est supérieur à 1,6. Avec l'hypertrophie combinée des deux oreillettes, il existe une combinaison de signes des deux oreillettes. Signes électrocadiographiques d'hypertrophie auriculaire droite. 1 signe: la hauteur de l'onde P est\u003e 2,5 mm et est enregistrée en III. Fils II et aVF. Signe 2: (basé sur le premier): l'axe électrique de l'onde P est dévié vers la droite - P III\u003e P II\u003e P I. Signe 3: onde P pointée en III. II. aVF. V 1, 2 peut être biphasé (+ -) avec la prédominance de la première (+) - ème phase. L'indice Macruz est inférieur à 1,1. Ceci est associé à une altération de la conduction auriculo-ventriculaire et à un allongement à la suite de ce segment P-Q. 1. Évaluation de la tension. 2. Détermination du rythme (sinus, correct). 3. Calcul des dents et des intervalles (généralement dans la sonde standard II) et de leurs caractéristiques. Dans le livre "L'oeil de la révélation" colonel Bradford indique une rotation dans le sens des aiguilles d'une montre: «Le premier rituel», dit le colonel, «est assez simple. Il est conçu pour accélérer le mouvement des tourbillons. Enfant, nous l'avons utilisé dans nos jeux. Vos actions: tenez-vous droit, les bras étendus horizontalement le long de vos épaules. Commencez à tourner autour de votre axe jusqu'à ce que vous vous sentiez léger vertige. Il y a un avertissement: vous devez tourner de gauche à droite. En d'autres termes, si vous posez la montre sur le sol avec le cadran vers le haut, vos mains doivent bouger dans le sens des flèches. " Notez que le colonel Bradford définit le sens horaire comme la direction dans laquelle une personne tourne de gauche à droite, quel que soit son emplacement sur la planète. Étant donné que Bradford était dans l'hémisphère nord quand il a écrit pour tourner de gauche à droite (dans le sens des aiguilles d'une montre), certaines personnes se demandent s'il vaut la peine d'adapter ses instructions et de tourner dans le sens antihoraire dans l'hémisphère sud. Quand je leur demande: " Pourquoi pensez-vous que nous devrions changer le sens de rotation?" Leur réponse est généralement dans l’esprit que " L'eau dans l'hémisphère sud tourbillonne dans le sens antihoraire et dans l'hémisphère nord dans le sens horaire". Cependant, ce concept lui-même est basé sur une idée fausse populaire et, par conséquent, la raison du changement de sens de rotation n'est pas non plus convaincante. Alistair B. Fraser, PhD en ingénierie, professeur émérite de météorologie, Penn State University, États-Unis, explique en détail: "Par rapport aux rotations que nous voyons tous les jours (pneus de voiture, CD, drain d'évier), la rotation de la Terre est presque imperceptible - seulement un tour par jour. L'eau dans un évier fait un tour en quelques secondes, donc sa vitesse de rotation est de dix mille fois supérieure à celle de la Terre. Cela n’est pas surprenant, étant donné que la force de Coriolis est inférieure de plusieurs ordres de grandeur à l’une des forces impliquées dans ces exemples quotidiens de rotation. La force de Coriolis est si petite qu’elle n’affecte pas plus le sens de rotation de l’eau que le sens de rotation d’un compact disque. Le sens de rotation de l'eau dans le drain d'évier est déterminé par la manière dont il a été rempli ou par les tourbillons qui y ont été créés pendant le lavage. La taille de ces rotations est petite, mais comparée à la rotation de la Terre, elle est tout simplement énorme. " Il est difficile de décrire plus en détail l'effet de Coriolis sans recourir à des équations mathématiques ou à des concepts aussi complexes que la mécanique angulaire. Tout d'abord, notre cadre de référence est le suivant: " Ce que nous voyons dépend de l'endroit où nous sommes". Cela signifie que nous nous tenons sur une surface solide, alors qu'en fait nous ne le sommes pas - après tout, la terre est une boule qui tourne. En physique effet de Coriolis- c'est la déviation évidente des objets en mouvement lorsqu'ils sont vus à partir d'un cadre de référence rotatif. À titre d'exemple, considérons deux enfants sur les côtés opposés d'un carrousel en rotation qui se lancent une balle (Figure 1). Du point de vue de ces enfants, la trajectoire de la balle est incurvée vers le côté par l'effet Coriolis. Du point de vue du lanceur, cette déviation est dirigée vers la droite lorsque le carrousel tourne dans le sens antihoraire (vu de dessus). En conséquence, lors d'un déplacement dans le sens des aiguilles d'une montre, la déviation est dirigée vers la gauche. Si vous êtes vraiment intéressé par une explication détaillée de l'effet Coriolis, recherchez «Effet Coriolis» et étudiez le sujet à fond. Peter Kelder n'a pas décrit la direction du mouvement des vortex (chakras): «Le corps a sept centres qui peuvent être appelés Vortex. Ce sont des sortes de centres magnétiques. Dans un corps sain, ils tournent à une vitesse élevée, et lorsque leur rotation ralentit, cela peut être appelé vieillesse, maladie ou extinction. Le moyen le plus rapide de retrouver jeunesse, santé et vitalité est de faire tourner à nouveau ces tourbillons à la même vitesse. Il existe cinq exercices simples pour y parvenir. Chacun de ces éléments est utile en soi, mais les cinq sont nécessaires pour obtenir les meilleurs résultats. Les lamas les appellent des rituels et je les traiterai de la même manière. " - Peter Kalder, édité par Alina et Mikhail Titov, "The Eye of Revelation", 2012. Je me demande si Kelder a délibérément évité de mentionner le sens antihoraire? Selon Barbara Ann Brennan, scientifique à la retraite de la NASA et experte respectée en énergie humaine, les chakras sains devraient tourner dans le sens des aiguilles d'une montre; et fermé, déséquilibré - dans le sens antihoraire. Dans son livre à succès, Hands of Light, elle dit: "Lorsque les chakras fonctionnent normalement, chacun d'eux sera ouvert et tournera dans le sens des aiguilles d'une montre pour absorber une certaine énergie requise du champ universel. La rotation dans le sens des aiguilles d'une montre pour recevoir l'énergie du champ d'énergie global dans les chakras ressemble à la règle de la main droite dans l'électromagnétisme, où il est dit, qu'un changement du champ magnétique autour d'un fil provoquera un courant dans ce fil. Lorsque les chakras tournent dans le sens antihoraire, l'énergie s'écoule hors du corps, provoquant des troubles métaboliques. En d'autres termes, lorsque le chakra tourne dans le sens inverse des aiguilles d'une montre, nous ne recevons pas l'énergie dont nous avons besoin, que nous percevons comme une réalité psychologique. Un tel chakra est considéré comme fermé à l'énergie entrante " Chogal Namkhai Norbu, l'un des grands maîtres du Dzogchen et du Tantra, est né au Tibet en 1938. Son livre " Yantra Yoga: mouvement de yoga tibétain"Publié par la maison d'édition" Snow Lion ". "Trul-khor" signifie "roue magique"dit Alejandro Chaul-Reich, professeur au Ligminch Institute et professeur assistant à la faculté de médecine de l'Université du Texas. Il dit: «Les mouvements trul-khor caractéristiques sont nés de la pratique de la méditation profonde par les adeptes du yoga tibétain. Traditionnellement pratiqués dans les grottes et les monastères isolés de l'Himalaya, les mouvements trul-khor sont maintenant disponibles pour les étudiants occidentaux sérieux. Ils sont un puissant outil de nettoyage. équilibrer et harmoniser les aspects subtils de votre dimension énergétique. " Ryan Parker, spécialiste en Cinq rituels tibétains, mène actuellement des recherches comparant les Five Rituals et Trul-Choir. Selon Peter Kelder dans The Eye of Revelation, les rituels, comme le trul-choeur, ont environ 2500 ans. Dans son dernier tableau de comparaison, il déclare: "Le bouddhiste Trul Horus suppose l'existence de centres d'énergie rotatifs dans le sens des aiguilles d'une montre. Trul Horus est parfois appelé le stimulus de la rotation des centres d'énergie. De plus, ils commencent à tourner à l'unisson. Bien que cette rotation puisse être causée de plusieurs façons, la rotation du corps est spéciale. Il est lié à la stimulation des centres. La rotation dans le sens des aiguilles d'une montre est considérée comme bénéfique, et c'est le sens de rotation prévu dans le trul-khor bouddhiste. " Tout au long de l'histoire, le Tibet et l'Inde ont échangé des connaissances anciennes, et il est possible - mais non prouvé - que le premier rituel ait pu être influencé par la pratique de Pradakshin. Dans l'hindouisme Pradakshinasignifie l'acte d'adoration - marcher dans le sens des aiguilles d'une montre autour d'un lieu saint, d'un temple, d'un sanctuaire. Dakshina signifie droite, alors vous allez vers la gauche avec l'objet spirituel toujours à votre droite. Lors de l'exécution de Pradakshina, vous marchez dans le sens des aiguilles d'une montre autour d'un temple, d'un sanctuaire, d'une personne, d'une montagne, d'un lieu ou même de vous-même. Les temples hindous ont même des passages spéciaux pour que les gens puissent effectuer ces mouvements autour d'eux dans le sens des aiguilles d'une montre. Le but de ces mouvements circulaires est de se concentrer ou de se purifier ou d'honorer l'objet du culte. Le rond-point est si commun qu'il se trouve dans la culture des Grecs, des Romains, des Druides et des Hindous. Ceci est généralement associé à un processus de sacrifice ou de purification. Il est intéressant de noter que toutes ces cultures ont le même sens de mouvement - dans le sens des aiguilles d'une montre! Au cours d'un de mes cours, un professeur de danse m'a dit que les enfants apprenaient initialement à tourner dans le sens des aiguilles d'une montre. Évidemment, c'est plus facile pour eux (bien qu'il y ait des exceptions). Il a dit que c'était bien connu des professeurs de danse - si vous avez besoin de calmer les enfants, faites-les tourner dans le sens antihoraire... Et à activez-les - laissez-les tourner dans le sens des aiguilles d'une montre! Cet effet énergétique est exactement ce que les gens ressentent lorsqu'ils font le rituel n ° 1, tel que décrit par le colonel Bradford. Il me semble que si les lamas devaient tourner dans le sens des aiguilles d'une montre, c'est ainsi que cela devrait être! Cependant, je connais une certaine Marina qui tourne dans le sens inverse des aiguilles d'une montre en raison d'un problème de santé potentiellement mortel qu'elle tente de corriger. Elle est très engagée à répondre aux besoins de son corps, comme vous pouvez le lire ci-dessous: "Selon le qi-gong et la médecine traditionnelle chinoise, le mouvement dans le sens des aiguilles d'une montre accélère les processus de la vie en augmentant la vitesse des chakras à leur vitesse d'origine. Le mouvement dans le sens inverse des aiguilles d'une montre ralentit les chakras. La plupart de ceux qui pratiquent des rituels veulent accélérer les chakras qui ont ralenti en raison de l'âge et du poids. et d'autres choses, car il est logique qu'ils tournent dans le sens des aiguilles d'une montre.Cependant, un jour, pendant la prière du matin, j'ai réalisé que dans mon cas l'accélération des chakras n'aurait que des conséquences négatives, puisque le chakra qui affecte mes poumons est incapable d'accélération ! Alors j'ai commencé à tourner dans le sens antihoraire, et j'ai vite remarqué que d'autres rituels devenaient plus faciles à réaliser! " Pour résumer - jusqu'à ce que les documents ou les enseignants soient trouvés, toutes les tentatives pour comprendre les motivations du Rituel # 1 ne seront que théoriques. Par conséquent, vous devez faire ce que vous pensez être bon pour vous! Lorsque le cœur tourne avec son sommet vers l'avant autour de son axe transversal, le vecteur QRS moyen dévie vers l'avant, le vecteur initial (Q) est dirigé plus vers la droite et vers le haut que d'habitude (dans le plan F). Il est situé parallèlement au plan frontal et donc clairement projeté sur les axes négatifs de toutes les dérivations standard (I, II et III). Sur l'ECG, une vague prononcée de QI, II, III est enregistrée. Le vecteur d'extrémité (S) dévie vers l'arrière et vers le bas, perpendiculairement au plan frontal et n'est pas projeté vers le moins sur l'axe des dérivations standard, par conséquent, l'onde S n'est pas enregistrée dans les dérivations I, II, III. Ainsi, lorsque le cœur est tourné vers l'avant autour de l'axe transversal sur l'ECG en Les dérivations I, II et III enregistrent le complexe qR. Lorsque le cœur est retourné par le sommet autour de l'axe transversal, le vecteur QRS moyen dévie en arrière (dans le plan S), le vecteur final (S) dévie vers la droite et vers le haut, donnant une projection significative au pôle négatif des axes I, II et III. Une onde prononcée de SI, II, III est enregistrée sur l'ECG. Le vecteur de départ (Q) est dirigé vers le bas et vers l'avant et n'est donc pas projeté vers le pôle négatif des axes de dérivation standard. En conséquence, il n'y a pas d'onde Q sur l'ECG dans les dérivations I, II et III Le complexe QRSI, II, III est représenté par le type RS. ECG d'une femme en bonne santé D., 30 ans. Le rythme sinusal est correct, 67 par minute. P - Q \u003d 0,12 sec. P \u003d 0,10 s. QRS \u003d 0,08 sec. Q - T \u003d 0,38 sec. Ru\u003e RI\u003e Rir AQRS \u003d + 52 °. Ap \u003d + 35 °. À \u003d + 38 °. Complexe QRSI, type II, III qR. Cela indique que le vecteur de départ (Q) est dirigé vers la droite et vers le haut plus que d'habitude, et est donc projeté sur le moins de toutes les dérivations standard (onde qI, II, III). Le vecteur final (S) dévie en arrière et en bas, perpendiculairement au plan frontal et n'est pas projeté sur l'axe des dérivations I, II, III (pas d'onde S, cw). De tels changements dans la direction des vecteurs initial et final peuvent être provoqués par la rotation de l'apex cardiaque vers l'avant. Il est à noter que la zone de transition QRS coïncide avec le fil V2, qui est la bordure droite de son emplacement normal. Le complexe QRSV5V6 de type RS, qui reflète une légère rotation simultanée dans le sens des aiguilles d'une montre autour de l'axe longitudinal. Les ondes P, T et le segment RS-T sont normaux dans toutes les dérivations. Conclusion. Une variante d'un ECG normal (rotation de l'apex cardiaque vers l'avant autour de l'axe transversal et dans le sens horaire autour de l'axe longitudinal). ECG d'un homme en bonne santé K., 37 ans. Bradycardie sinusale sévère, 50 en 1 min. Intervalle P - Q \u003d 0,15 sec. P \u003d 0,11 sec. QRS \u003d 0,09 sec. Q - T \u003d 0,39 sec. RII\u003e RI\u003e RIII. AQRS \u003d + 50 °. Ap \u003d + 65 °. À \u003d + 50 °. Angle QRS - T \u003d 0 °. Complexe QRSI, type II, III qR. L'onde Q est plus prononcée dans le plomb II, où son amplitude est de 3 mm et sa durée est légèrement inférieure à 0,03 s. (tailles normales). La forme QRS décrite est associée à la rotation avant du sommet du cœur. Dans les dérivations thoraciques, le complexe QRSV5, V6 est également de type qR, et l'onde RV1 est prononcée mais non augmentée (amplitude 5 mm). Ces changements QRS indiquent une rotation antihoraire du cœur autour de l'axe longitudinal. La zone de transition est située normalement (entre V2 et V3). Le reste des ondes ECG est normal. Le segment RS - TII, III n'est pas surélevé de plus de 0,5 mm, ce qui peut être normal. ECG d'une femme en bonne santé K., 31 ans. Le rythme sinusal est correct, 67 bpm. P - Q \u003d 0,16 sec. P \u003d 0,09 sec. QRS \u003d 0,08 sec. Q - T \u003d 0,39 sec. RII\u003e RI\u003e RIII. AQRS \u003d + 56 °. À \u003d + 26 °. Angle QRS - T \u003d 30 °. Ap \u003d + 35 °. Complexe QRSI, II, III type Rs. Un S prononcé dans les dérivations I, II, III indique une déviation significative du vecteur final (S) vers la droite et vers le haut. L'absence de l'onde QI, II, III est associée à la direction du vecteur QRS initial vers le bas et vers l'avant (vers le pôle positif des dérivations standard). Cette orientation des vecteurs QRS initial et final peut être due à la rotation du cœur par l'apex en arrière autour de son axe transversal (type SI, SII, SIII ECG). Les autres ondes ECG sont dans les caractéristiques normales normales: qR de type QRSV6. La zone de transition QRS entre V2 et V3, le segment RS-TV2 est déplacé vers le haut de 1 mm. Dans les fils restants RS-T au niveau de la ligne isoélectrique, TIII est faiblement négatif, TaVF est positif, TV1 est négatif, TVJ_V6 est positif, avec une amplitude légèrement supérieure en V2V3. Onde P de forme et de taille normales. Un peu de laine scintillante et colorée, une goutte d'imagination - et un nouveau jouet est prêt. Quelques tubes à cocktails colorés, de la colle et un couvercle de boîte à chaussures suffisent. Vous pouvez vraiment y jouer tout en vous amusant avec votre famille ou vos amis. Lorsque le cœur est tourné autour de l'axe longitudinal dans le sens des aiguilles d'une montre (vu de l'apex), le ventricule droit s'étend vers l'avant et vers le haut, et le gauche - en arrière et en bas. Cette position est une variante de la position verticale de l'axe du cœur. Sur l'ECG, une onde Q profonde apparaît dans la dérivation III, et occasionnellement dans la dérivation aVF, qui peut simuler des signes de changements focaux dans la région diaphragmatique postérieure du ventricule gauche. Dans le même temps, une onde S prononcée est détectée dans les dérivations I et aVL (le syndrome dit Q III S I). Il n'y a pas d'onde q dans les fils I, V 5 et V 6. La zone de transition peut se déplacer vers la gauche. Ces changements se produisent également avec une hypertrophie aiguë et chronique du ventricule droit, ce qui nécessite un diagnostic différentiel approprié. La figure montre l'ECG d'une femme de 35 ans en bonne santé avec une constitution asthénique. Il n'y a aucune plainte concernant un dysfonctionnement du cœur et des poumons. Il n'y a pas d'antécédents de maladies pouvant provoquer une hypertrophie du cœur droit. L'examen physique et aux rayons X n'a \u200b\u200brévélé aucun changement pathologique du cœur ou des poumons. L'ECG montre la position verticale des vecteurs auriculaires et ventriculaires. Â P \u003d + 75 °. Â QRS \u003d + 80 °. Il convient de noter les ondes q prononcées avec les grandes ondes R dans les dérivations II, III et aVF, ainsi que les ondes S dans les dérivations I et aVL. Zone de transition en V 4 -V 5. Ces caractéristiques de l'ECG pourraient justifier la détermination de l'hypertrophie du cœur droit, mais l'absence de plaintes, de données d'anamnèse, les résultats d'études cliniques et radiographiques ont permis d'exclure cette hypothèse et de considérer l'ECG comme une variante normale. La rotation du cœur autour de l'axe longitudinal dans le sens antihoraire (c'est-à-dire le ventricule gauche vers l'avant et vers le haut), en règle générale, est combinée avec une déviation de l'apex vers la gauche et est une variante plutôt rare de la position horizontale du cœur. Cette option est caractérisée par une onde Q prononcée dans les dérivations I, aVL et la poitrine gauche avec des ondes S prononcées dans les dérivations III et aVF. Les ondes Q profondes peuvent imiter les signes de changements focaux dans la paroi latérale ou antérieure du ventricule gauche. La zone de transition avec cette option est généralement décalée vers la droite. Un exemple typique de cette variante de la norme est l'ECG montré sur la figure pour un patient de 50 ans avec un diagnostic de gastrite chronique. Cette courbe montre une onde Q prononcée dans les dérivations I et aVL et une onde S profonde dans les dérivations III. L'électrocardiographie (ECG) reste l'une des méthodes les plus courantes d'examen du système cardiovasculaire et continue d'évoluer et de s'améliorer. Sur la base d'un électrocardiogramme standard, diverses modifications ECG ont été proposées et sont largement utilisées: monitoring Holter, ECG haute résolution, tests avec activité physique dosée, tests de dépistage de drogues. Le terme «sonde d'électrocardiogramme» signifie l'enregistrement ECG lorsque des électrodes sont appliquées à certaines parties du corps qui ont des potentiels différents. Dans la pratique, dans la plupart des cas, ils se limitent à enregistrer 12 dérivations: 6 des membres (3 standards et 3 "unipolaires renforcés") et 6 thoraciques - unipolaires. La méthode classique du plomb proposée par Einthoven est l'enregistrement des dérivations de membre standard, désignées par les chiffres romains I, II, III. Des dérivations de membre renforcées ont été proposées par Goldberg en 1942. Elles enregistrent la différence de potentiel entre l'un des membres, sur lequel l'électrode positive active de cette dérivation (bras droit, bras gauche ou jambe gauche) est installée, et le potentiel moyen des deux autres membres. Ces fils sont désignés comme suit: aVR, aVL, aVF. Les désignations des dérivations de membre amélioré proviennent des premières lettres des mots anglais: a - augmenté (amélioré), V - tension (potentiel), R - droite (droite), L - gauche (gauche), F - pied (jambe). Les cordons pectoraux unipolaires sont désignés par la lettre latine V (potentiel, tension) avec l'ajout du numéro de position de l'électrode positive active, indiqué par des chiffres arabes: plomb V 1 - une électrode active située dans le quatrième espace intercostal le long du bord droit du sternum; V 2 - dans le quatrième espace intercostal le long du bord gauche du sternum; V 3 - entre V 2 et V 4; V 4 - dans le cinquième espace intercostal sur la ligne médio-claviculaire gauche; V 5 - dans le cinquième espace intercostal le long de la ligne axillaire antérieure; V 6 - dans le cinquième espace intercostal le long de la ligne axillaire médiane. À l'aide de sondes thoraciques, on peut juger de l'état (taille) des cavités cardiaques. Si le programme habituel d'enregistrement de 12 dérivations généralement acceptées ne permet pas un diagnostic suffisamment fiable de l'une ou l'autre pathologie électrocardiographique, ou si certains paramètres quantitatifs doivent être clarifiés, des dérivations supplémentaires sont utilisées. Ceux-ci peuvent être des pistes V 7 - V 9, câbles pectoraux droits - V 3R -V 6R. L'ECG est enregistré dans une pièce spéciale à l'écart des sources possibles d'interférences électriques. L'étude est réalisée après un repos de 15 minutes à jeun ou au plus tôt 2 heures après un repas. Le patient doit être déshabillé jusqu'à la taille, les tibias doivent être retirés des vêtements. Une pâte d'électrode doit être utilisée pour assurer un bon contact cutané avec les électrodes. Un mauvais contact ou des tremblements musculaires dans une pièce fraîche peuvent déformer l'électrocardiogramme. L'étude, en règle générale, est réalisée en position horizontale, bien qu'à l'heure actuelle, ils aient également commencé à effectuer un examen en position verticale, car une modification de l'alimentation autonome entraîne une modification de certains paramètres électrocardiographiques. Il est nécessaire d'enregistrer au moins 6 à 10 cycles cardiaques, et en présence d'arythmie, beaucoup plus - sur une longue bande. Sur un ECG normal, 6 dents sont distinguées, désignées par des lettres de l'alphabet latin: P, Q, R, S, T, U.La courbe d'électrocardiogramme (Fig.1) reflète les processus suivants: systole auriculaire (onde P), conduction artioventriculaire (intervalle PR ou, comme il était précédemment désigné - l'intervalle P-Q), la systole ventriculaire (complexe QRST) et la diastole - l'intervalle entre la fin de l'onde T et le début de l'onde P. Toutes les dents et tous les intervalles sont caractérisés morphologiquement: dents - par hauteur (amplitude) et intervalles - par durée exprimée en millisecondes. Tous les intervalles sont des quantités dépendant de la fréquence. La relation entre la fréquence cardiaque et la durée de l'un ou l'autre intervalle est donnée dans les tableaux correspondants. Tous les éléments d'un électrocardiogramme standard ont une interprétation clinique. L'analyse de tout ECG doit commencer par vérifier l'exactitude de sa technique d'enregistrement: pour exclure la présence de diverses interférences qui déforment la courbe ECG (tremblement musculaire, mauvais contact des électrodes avec la peau), il est nécessaire de vérifier l'amplitude du millivolt témoin (il doit correspondre à 10 mm). La distance entre les lignes verticales est de 1 mm, ce qui correspond à 0,02 s lorsque la bande se déplace à une vitesse de 50 mm / s, et à 0,04 s à une vitesse de 25 mm / s. En pratique pédiatrique, une vitesse de 50 mm / s est préférable, car dans le contexte de la tachycardie physiologique liée à l'âge, des erreurs sont possibles lors du calcul des intervalles à une vitesse de ceinture de 25 mm / s. En outre, il est conseillé de prendre un ECG avec un changement de position du patient: en coin et en position ortho, car dans ce cas, un changement de la nature du soutien végétatif peut contribuer à un changement de certains paramètres de l'électrocardiogramme - un changement des caractéristiques du stimulateur cardiaque, un changement de la nature des troubles du rythme, un changement de la fréquence cardiaque, un changement des caractéristiques conductivité. Le schéma général de l'analyse ECG comprend plusieurs composants. La détermination de la source d'excitation est effectuée en déterminant la polarité de l'onde P et par sa position par rapport au complexe QRS. Le rythme sinusal est caractérisé par la présence d'ondes P positives dans la dérivation standard II précédant chaque complexe QRS. En l'absence de ces signes, un rythme non sinusal est diagnostiqué: auriculaire, rythme de jonction AV, rythmes ventriculaires (idioventriculaires), fibrillation auriculaire. Le comptage du nombre de battements cardiaques est effectué selon différentes méthodes. La méthode la plus moderne et la plus simple consiste à compter avec une règle spéciale. En l'absence de tel, vous pouvez utiliser la formule suivante: Fréquence cardiaque \u003d 60 R-R,
où 60 est le nombre de secondes dans une minute, R-R est la durée de l'intervalle, exprimée en secondes. Si le rythme est erroné, vous pouvez vous limiter à la détermination de la fréquence cardiaque minimale et maximale, en indiquant cet écart dans la «Conclusion». La régularité des battements cardiaques est évaluée en comparant la durée des intervalles R-R entre des cycles cardiaques successivement enregistrés. L'espacement R-R est généralement mesuré entre les sommets des ondes R (ou S). La dispersion des valeurs obtenues ne doit pas dépasser 10% de la durée moyenne de l'intervalle R-R. Il a été démontré qu'une arythmie sinusale d'un degré ou d'un autre est observée chez 94% des enfants. V degrés de gravité de l'arythmie sinusale sont classiquement identifiés: I degré - il n'y a pas d'arythmie sinusale ou de fluctuations de la fréquence cardiaque dans le transfert pendant 1 minute ne dépasse pas 5 contractions; II degré - arythmie sinusale légère, fluctuations du rythme dans les 6-10 contractions par 1 min; III degré - arythmie sinusale modérément prononcée, fluctuations du rythme dans les 11-20 contractions par 1 min; Degré IV - arythmie sinusale sévère, fluctuations du rythme de l'ordre de 21 à 29 battements par minute; Degré V - arythmie sinusale prononcée, fluctuations du rythme dans les 30 contractions ou plus en 1 min. L'arythmie sinusale est un phénomène courant chez les enfants en bonne santé de tous âges. En plus de l'arythmie sinusale physiologiquement observée, un rythme cardiaque irrégulier (irrégulier) peut être observé avec différents types d'arythmies: extrasystole, fibrillation auriculaire et autres. L'évaluation de la fonction de conduction nécessite de mesurer la durée de l'onde P, qui caractérise le taux de conduction de l'impulsion électrique à travers les oreillettes, la durée de l'intervalle P-Q (P-R) (vitesse de conduction à travers les oreillettes, le nœud AV et le système His) et la durée totale du complexe ventriculaire QRS (conduction de l'excitation à travers les ventricules). Une augmentation de la durée des intervalles et des dents indique un ralentissement de la conduction dans la section correspondante du système de conduction cardiaque. L'intervalle P-Q (P-R) correspond au temps de trajet de l'impulsion du nœud sinusal aux ventricules et fluctue en fonction de l'âge, du sexe et de la fréquence cardiaque. Elle est mesurée du début de l'onde P au début de l'onde Q, et en l'absence d'onde Q, jusqu'au début de l'onde R. Les fluctuations normales de l'intervalle P-R sont comprises entre 0,11-0,18 s. Chez les nouveau-nés, l'intervalle P-R est de 0,08 s, chez les nourrissons - 0,08-0,16 s, chez les enfants plus âgés - 0,10-0,18 s. Le ralentissement de la conduction auriculo-ventriculaire peut être dû à des influences vagales. L'intervalle P-R peut être raccourci (moins de 0,10 s) en raison d'une conduction impulsionnelle accélérée, de troubles de l'innervation, en raison de la présence d'un chemin de conduction rapide supplémentaire entre les oreillettes et les ventricules. La figure 3 montre l'une des options pour raccourcir l'intervalle P-R. Sur cet électrocardiogramme (voir Fig.2), les signes du phénomène Wolff-Parkinson-White sont déterminés, dont: raccourcissement de l'intervalle P-R inférieur à 0,10 s, apparition d'une onde delta sur le genou ascendant du complexe QRS, déviation de l'axe électrique du cœur vers la gauche. De plus, des changements secondaires de ST-T peuvent être observés. La signification clinique du phénomène présenté réside dans la possibilité de formation d'une tachycardie paroxystique supraventriculaire par le mécanisme de rentrée, puisque les voies supplémentaires ont une période réfractaire raccourcie et sont restaurées pour conduire l'impulsion plus rapidement que la voie principale. Rotation du cœur autour de l'axe antéropostérieur. Il est d'usage de distinguer trois axes conditionnels du cœur, en tant qu'organe situé dans un espace tridimensionnel (dans la poitrine). L'axe sagittal est antéropostérieur, perpendiculaire au plan frontal, passe d'avant en arrière par le centre de masse du cœur. Une rotation dans le sens antihoraire le long de cet axe amène le cœur en position horizontale (déplacement de l'axe électrique du complexe QRS vers la gauche). Tourner dans le sens des aiguilles d'une montre - en position verticale (décalage de l'axe électrique QRS vers la droite). L'axe longitudinal s'étend anatomiquement de l'apex du cœur à l'ouverture veineuse droite. Lorsqu'il est tourné dans le sens des aiguilles d'une montre le long de cet axe (avec une vue de l'apex du cœur), le ventricule droit occupe la majeure partie de la surface antérieure du cœur; lorsqu'il est tourné dans le sens antihoraire, celui de gauche. L'axe transversal passe par le milieu de la base des ventricules perpendiculairement à l'axe longitudinal. En tournant autour de cet axe, le cœur est déplacé vers l'avant ou vers l'arrière. La direction principale de la force électromotrice du cœur est l'axe électrique du cœur (EOS). Les rotations du cœur autour de l'axe antéropostérieur conditionnel (sagittal) s'accompagnent d'une déviation de l'EOS et d'un changement significatif de la configuration du complexe QRS dans les dérivations unipolaires standard et renforcées des membres. Les rotations du cœur autour des axes transversaux ou longitudinaux sont appelées changements de position. La définition d'EOS est réalisée selon des tableaux. Pour ce faire, comparez la somme algébrique des ondes R et S dans les dérivations standard I et III. Il existe les options suivantes pour la position de l'axe électrique du cœur: La nature de l'emplacement du cœur dans la poitrine et, par conséquent, la direction principale de son axe électrique est en grande partie déterminée par les caractéristiques du corps. Chez les enfants de constitution asthénique, le cœur est situé verticalement. Chez les enfants de constitution hypersthénique, ainsi que d'un diaphragme élevé (flatulence, ascite) - horizontal, avec une déviation de l'apex vers la gauche. Des rotations plus importantes de l'EOS autour de l'axe antéropostérieur à la fois vers la droite (plus de + 90 °) et vers la gauche (moins de 0 °), en règle générale, sont causées par des modifications pathologiques du muscle cardiaque. Un exemple classique de déviation de l'axe électrique vers la droite peut être une situation avec un défaut dans le septum interventriculaire ou avec la tétrade de Fallot. L'insuffisance valvulaire aortique est un exemple de changements hémodynamiques conduisant à une déviation de l'axe électrique du cœur vers la gauche. Un moyen plus simple de déterminer approximativement la direction de l'EOS est de trouver le fil à partir des membres dans lesquels l'onde R la plus élevée (sans l'onde S ou avec l'onde S minimale). Si l'onde R maximale dans la dérivation I est la position horizontale de l'EOS, si dans la dérivation II - la position normale, si dans aVF - verticale. L'enregistrement de l'onde R maximale dans la dérivation aVL indique une déviation de l'EOS vers la gauche, dans la dérivation III - à propos de la déviation de l'EOS vers la droite, mais si l'onde R maximale dans la dérivation aVR, la position de l'EOS ne peut pas être déterminée. L'analyse de l'onde P comprend: une modification de l'amplitude de l'onde P; mesurer la durée de l'onde P; détermination de la polarité de l'onde P; détermination de la forme de l'onde P. L'amplitude de l'onde P est mesurée de l'isoline au sommet de l'onde, et sa durée est du début à la fin de l'onde. Normalement, l'amplitude de l'onde P ne dépasse pas 2,5 mm et sa durée est de 0,10 s. Étant donné que le nœud sinusal est situé dans la partie supérieure de l'oreillette droite entre les bouches de la veine cave supérieure et inférieure, la partie ascendante du nœud sinusal reflète l'état d'excitation de l'oreillette droite, et la partie descendante reflète l'état d'excitation de l'oreillette gauche, alors qu'il est montré que l'excitation de l'oreillette droite se produit avant la gauche de 0, 02 - 0,03 s. L'onde P normale est de forme arrondie, peu profonde, avec une montée et une descente symétriques (voir Fig.1). La fin de l'excitation auriculaire (repolarisation auriculaire) n'est pas reflétée dans l'électrocardiogramme, car elle fusionne avec le complexe QRS. Avec un rythme sinusal, la direction de l'onde P est positive. En normosténique, l'onde P est positive dans toutes les dérivations, à l'exception de la dérivation aVR, où toutes les dents de l'électrocardiogramme sont négatives. La plus grande valeur de l'onde P se trouve dans la dérivation standard II. Chez les personnes de physique asthénique, la taille de l'onde P augmente dans le standard III et les dérivations aVF, tandis que chez les aVL en plomb, l'onde P peut même devenir négative. Avec une position plus horizontale du cœur dans la poitrine, par exemple chez les hypersthéniques, l'onde P augmente dans les dérivations I et aVL et diminue dans les dérivations III et aVF, et dans les dérivations standard III, l'onde P peut devenir négative. Ainsi, chez une personne en bonne santé, l'onde P dans les dérivations I, II, aVF est toujours positive, dans les dérivations III, aVL elle peut être positive, biphasique ou (rarement) négative, et dans les dérivations aVR elle est toujours négative. Le complexe QRST correspond à la systole électrique des ventricules et est calculé du début de l'onde Q à la fin de l'onde T. Composants de la systole électrique des ventricules: le complexe QRS lui-même, le segment ST, l'onde T. La largeur du complexe QRS ventriculaire initial caractérise la durée de l'excitation à travers le myocarde ventriculaire. Chez les enfants, la durée du complexe QRS varie de 0,04 à 0,09 s, chez les nourrissons - pas plus large que 0,07 s. L'onde Q est l'onde négative devant la première onde QRS positive. L'onde Q ne peut être positive que dans une situation: la dextracardie congénitale, lorsqu'elle est tournée vers le haut dans la dérivation standard I. L'onde Q est causée par la propagation de l'excitation de la jonction AV au septum interventriculaire et aux muscles papillaires. Cette onde ECG la plus volatile peut être absente de toutes les dérivations standard. L'onde Q doit répondre aux exigences suivantes: dans les cordons I, aVL, V 5, V 6, ne pas dépasser 4 mm de profondeur, soit 1/4 de son R, et également ne pas dépasser 0,03 s de durée. Si l'onde Q ne répond pas à ces exigences, il est nécessaire d'exclure les conditions causées par une insuffisance du flux sanguin coronaire. En particulier, chez les enfants, un écoulement anormal de l'artère coronaire gauche de l'artère pulmonaire (AOLKA de LA ou syndrome Blunt-White-Garland) agit souvent comme une pathologie congénitale des vaisseaux coronaires. Dans cette pathologie, l'onde Q «coronarienne» est le plus souvent détectée de manière régulière dans la plomb aVL (Fig. 3). L'électrocardiogramme présenté (voir Fig. 3) révèle une déviation de l'axe électrique du cœur vers la gauche. En plomb aVL, l'onde Q est de 9 mm, avec sa hauteur R \u003d 15 mm, la durée de l'onde Q est de 0,04 s. Dans ce cas, dans la dérivation standard I, la durée de l'onde Q est également de 0,04 s, dans la même dérivation - des changements prononcés dans la partie terminale du complexe ventriculaire sous forme de dépression de l'intervalle S-T. Le diagnostic présomptif - séparation anormale de l'artère coronaire gauche de l'artère pulmonaire - a été confirmé par échocardiographie puis par coronarographie. Dans le même temps, chez les nourrissons, une onde Q profonde peut être dans le plomb III, l'aVF et dans le plomb aVR, l'ensemble du complexe ventriculaire peut être le QS. L'onde R se compose des genoux ascendants et descendants, est toujours dirigée vers le haut (sauf en cas de dextracardie congénitale), reflète les biopotentiels des parois libres des ventricules gauche et droit et de l'apex du cœur. Le rapport des ondes R et S et le changement de l'onde R dans les dérivations thoraciques sont d'une grande valeur diagnostique. Chez les enfants en bonne santé, dans certains cas, il existe une taille différente de l'onde R dans le même fil - alternance électrique. L'onde S, comme l'onde Q, est une onde ECG négative incohérente. Il reflète une couverture quelque peu tardive des zones basales distantes du myocarde, des crêtes supraventriculaires, du cône artériel et des couches sous-épicardiques du myocarde avec excitation. L'onde T reflète le processus de repolarisation rapide du myocarde ventriculaire, c'est-à-dire le processus de restauration myocardique ou la fin de l'excitation du myocarde ventriculaire. L'état de l'onde T, ainsi que les caractéristiques du segment RS-T, est un marqueur des processus métaboliques dans le myocarde ventriculaire. Chez un enfant en bonne santé, l'onde T est positive dans toutes les dérivations, sauf pour aVR et V 1. Dans ce cas, dans les dérivations V 5, V 6, l'onde T doit être 1 / 3-1 / 4 de sa R. Le segment RS-T - le segment allant de la fin du QRS (la fin de l'onde R ou S) au début de l'onde T - correspond à la période de couverture complète des ventricules par excitation. Normalement, un déplacement vers le haut ou vers le bas du segment RS-T est autorisé dans les câbles V 1 -V 3 de 2 mm maximum. Dans les dérivations les plus éloignées du cœur (en standard et unipolaire des extrémités), le segment RS-T doit être sur l'isoline, un déplacement possible vers le haut ou vers le bas ne dépassant pas 0,5 mm. Dans les dérivations thoraciques gauche, le segment RS-T est enregistré sur l'isoline. Le point de transition du QRS au segment RS-T est désigné comme point RS-T - jonction (jonction). L'onde T est suivie d'un intervalle T-P horizontal correspondant à la période où le cœur est au repos (période diastolique). L'onde U apparaît 0,01-0,04 s après l'onde T, a la même polarité et représente 5 à 50% de la hauteur de l'onde T. À ce jour, la signification clinique de l'onde U n'a pas été clairement définie. Intervalle Q-T. La durée de la systole ventriculaire électrique est d'une grande importance clinique, car une augmentation pathologique de la systole ventriculaire électrique peut être l'un des marqueurs de l'apparition d'arythmies potentiellement mortelles. L'hypertrophie cardiaque est une réponse adaptative compensatoire du myocarde, exprimée par une augmentation de la masse du muscle cardiaque. L'hypertrophie se développe en réponse à un stress accru en présence de malformations cardiaques acquises ou congénitales ou à une augmentation de la pression dans la circulation pulmonaire ou systémique. Les modifications électrocardiographiques sont causées par: une augmentation de l'activité électrique du cœur hypertrophié; ralentir la conduction d'une impulsion électrique à travers lui; modifications ischémiques, dystrophiques et sclérotiques du muscle cardiaque altéré. Cependant, il faut noter que le terme «hypertrophie», largement utilisé dans la littérature, ne reflète pas toujours strictement l'essence morphologique des changements. Souvent, la dilatation des cavités cardiaques présente les mêmes caractéristiques électrocardiographiques que l'hypertrophie, avec vérification morphologique des changements. Lors de l'analyse de l'ECG, la zone de transition (Fig. 4) dans les dérivations thoraciques doit être prise en compte. La zone de transition est déterminée par le conducteur dans lequel les ondes R et S, c'est-à-dire leur amplitude des deux côtés de la ligne isoélectrique, sont égales (voir Fig. 4). Chez les enfants plus âgés en bonne santé, la zone de transition QRS est généralement déterminée dans les dérivations V 3, V 4. Lorsque le rapport des forces vectorielles change, la zone de transition se déplace dans le sens de leur prédominance. Par exemple, avec l'hypertrophie ventriculaire droite, la zone de transition se déplace vers la position des dérivations thoraciques gauches et vice versa. Les signes électrocardiographiques de surcharge auriculaire gauche forment un complexe électrocardiographique de signes, appelé P-mitrale dans la littérature. Une hypertrophie de l'oreillette gauche est une conséquence d'une régurgitation mitrale avec congénitale, acquise (due à une cardiopathie rhumatismale ou une endocardite infectieuse), une insuffisance mitrale relative ou une sténose mitrale. Les signes de surcharge auriculaire gauche sont illustrés à la figure 5. L'élargissement de l'oreillette gauche (voir Fig.5) est caractérisé par: Étant donné que l'allongement de l'onde P peut être causé non seulement par une augmentation de l'oreillette gauche, mais également par un blocage intra-auriculaire, la présence d'une phase négative prononcée de l'onde P dans la dérivation V 1 est plus importante pour évaluer la surcharge (hypertrophie) de l'oreillette gauche. Dans le même temps, la sévérité de la phase négative de l'onde P en dérivation V 1 dépend de la fréquence cardiaque et des caractéristiques générales de la tension des dents. Les signes électrocardiographiques de surcharge (hypertrophie) de l'oreillette droite forment un complexe de signes appelé P-pulmonaire, car il se développe en pathologie pulmonaire, ainsi qu'en cœur pulmonaire chronique. Cependant, ces conditions sont rares chez les enfants. Par conséquent, les principales raisons de l'élargissement de l'oreillette droite sont des malformations cardiaques congénitales, par exemple une anomalie de la valve tricuspide d'Ebstein, ainsi que des modifications primaires de l'artère pulmonaire - hypertension pulmonaire primaire. Les signes d'une oreillette droite élargie sont illustrés à la figure 6. Une augmentation de l'oreillette droite (voir Fig.6) se caractérise par: Sur la figure 6, en plus des signes de surcharge auriculaire droite, il y a également des signes de surcharge ventriculaire droite. Puisque l'ECG normal reflète l'activité du ventricule gauche seulement, les signes électrocardiographiques de surcharge ventriculaire gauche accentuent (exagèrent) la norme. Là où il y a une onde R normale élevée (dans le plomb V 4, dont la position coïncide avec le bord gauche du cœur), elle devient encore plus élevée; là où il y a une onde S profonde normale (dans le plomb V 2), elle devient encore plus profonde. De nombreux critères de tension de surcharge (hypotension) du ventricule gauche ont été proposés - plus de 30. Le plus connu est l'indice de Sokolov-Lyon: la somme des amplitudes de l'onde R en dérivation V 5 ou V 6 (là où il y en a plus) et S en dérivation V 1 ou V 2 ( où plus) plus de 35 mm. Cependant, l'amplitude des dents dans les dérivations thoraciques est influencée par le sexe, l'âge et la constitution du patient. Ainsi, une augmentation de la tension des dents peut être observée chez les personnes minces du jeune âge. Par conséquent, les modifications secondaires de la partie terminale du complexe ventriculaire sont d'une grande importance: déplacement de l'intervalle S-T et de l'onde T. En signe de déficit relatif du flux sanguin coronaire, un approfondissement de l'onde Q dans les dérivations V 5, V 6 est possible. Mais en même temps, l'onde Q ne doit pas dépasser plus de 1/4 de son R et 4 mm de profondeur, car ce signe indique une pathologie coronarienne primaire. La dilatation prédominante du ventricule gauche présente les caractéristiques suivantes: R en V 6 est supérieur à R en V 5, supérieur à R en V 4 et supérieur à 25 mm; transition soudaine des ondes S profondes aux ondes R élevées dans les dérivations thoraciques; décalage de la zone de transition vers la gauche (vers V 4) (Fig. 7). Les signes d'hypertrophie myocardique ventriculaire gauche prédominante sont la dépression (déplacement sous l'isoline) du segment S-T en dérivation V 6, éventuellement en V 5 (Fig. 8). Des signes électrocardiographiques de surcharge (hypertrophie) du ventricule droit apparaissent lorsque sa masse augmente de 2 à 3 fois. Le signe le plus fiable de l'hypertrophie ventriculaire droite est le complexe qR de la dérivation V 1. Des signes supplémentaires sont des modifications secondaires sous forme de déplacement du segment ST et des modifications de l'onde T. Dans certaines conditions pathologiques, en particulier avec une communication interauriculaire, l'hypertrophie ventriculaire droite est également mise en évidence par un blocage incomplet de la branche droite du faisceau sous forme de rsR dans la sonde V 1 (Fig.9) ... En conclusion, il faut noter qu'un électrocardiogramme standard est très important pour un diagnostic adéquat, sous réserve de plusieurs règles. Il s'agit, tout d'abord, de réaliser une prise de vue électrocardiographique avec un changement de position du corps, ce qui permet la différenciation primaire des dommages organiques et inorganiques au cœur. Deuxièmement, c'est le choix de la vitesse de prise de vue optimale - 50 mm / s pour les enfants. Et enfin, une analyse de l'électrocardiogramme doit être effectuée en tenant compte des caractéristiques individuelles de l'enfant, y compris sa constitution. Pour des questions de littérature, veuillez contacter la rédaction. Dans l'empreinte de l'article "Fièvre aphteuse", n ° 8 2004, vous devriez lire: A. E. Kudryavtsev, candidat aux sciences médicales, professeur associé, Dans l'article de I. Yu. Fofanova "Quelques questions sur la pathogenèse des infections intra-utérines", n ° 10.2004. À la page 33, dans la 2e colonne de gauche à droite, lisez: «Au trimestre II (après clarification du diagnostic), le recours à une antibiothérapie est indiqué, en tenant compte de la sensibilité des antibiotiques (séries de pénicillines ou macrolides). La nomination d'amoxiclav, d'augmentine, de ranclava, d'azitrox, sumamed pendant la grossesse n'est possible que lorsque le bénéfice attendu pour la mère l'emporte sur le risque potentiel pour le fœtus ou l'enfant. Bien que les études expérimentales n'aient pas révélé l'effet tératogène de ces médicaments, leur utilisation pendant la grossesse doit être évitée. E. V. Murashko, Candidat en sciences médicales, professeur agrégé, Université de médecine d'État russe, Moscou effet de Coriolis

Sens de rotation du chakra
Influences possibles de la tradition
a) Yantra yoga traditionnel tibétain "trul-khor"
b) Pradakshina

Autres informations intéressantes sur la rotation horaire
Qui pratique la rotation anti-horaire
Conclusion. Bradycardie sinusale. Rotation du cœur dans le sens antihoraire et apex vers l'avant (variante d'un ECG normal).
Conclusion. Variante d'ECG normal de type SI, SII, SIII (rotation du cœur avec l'apex en arrière autour de l'axe transversal).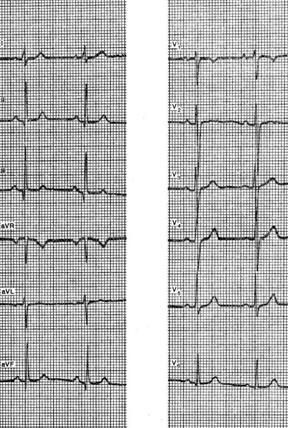

Leads en électrocardiographie
Technique d'enregistrement de l'électrocardiogramme
Électrocardiogramme normal
Analyse de l'électrocardiogramme
- détermination de la source d'excitation;
- compter le nombre de battements de cœur;
- évaluation de la régularité des contractions cardiaques;
- évaluation de la fonction de conductivité.
- la position de l'axe électrique du cœur dans le plan frontal (tourne autour de l'axe antéropostérieur, sagittal);
- tours du cœur autour de l'axe longitudinal;
- tours du cœur autour de l'axe transversal.
- analyse du complexe QRS;
- analyse du segment RS-T;
- Analyse des ondes T;
- analyse de l'intervalle Q-T.Analyse de la fréquence cardiaque et de la conduction
Détermination de la position de l'axe électrique du cœur
Analyse de l'onde P auriculaire
Analyse QRST ventriculaire
Signes électrocardiographiques d'hypertrophie et de surcharge des cavités cardiaques
Signes de surcharge auriculaire
Signes de surcharge (hypertrophie) des ventricules
Les éditeurs s'excusent pour les fautes de frappe.
T. E. Lisukova, candidat aux sciences médicales, professeur associé,
G. K. Alikeeva, candidat aux sciences médicales
Institut central de recherche d'épidémiologie, ministère de la Santé de la Fédération de Russie, Moscou

