Sténose athéroscléreuse des artères carotides comme cause d'AVC cérébral. Guêpe à haute bifurcation Qu'est-ce que la bifurcation artérielle
La sténose de l'artère carotide est une maladie cardiaque courante dans laquelle un rétrécissement partiel ou une fermeture complète (occlusion) du vaisseau est noté. Une complication assez courante de la maladie est l'accident vasculaire cérébral ischémique. Pour préserver la vie et sa qualité, le patient doit subir un diagnostic précoce de la sténose de l'artère carotide et un traitement.
Étiologie et pathogenèse
Au cours de l'anatomie humaine, tout le monde sait que l'artère carotide est un vaisseau sanguin apparié situé sur les côtés du cou et fournissant un flux sanguin vers le cerveau et le visage. Il est à noter que l'artère carotide est responsable de l'apport sanguin à la plupart des hémisphères cérébraux.

En conséquence, si le flux sanguin dans ces vaisseaux est altéré, une ischémie du tissu cérébral est notée, ce qui peut entraîner la mort cellulaire. Sauver la vie du patient et préserver sa qualité n'est possible qu'avec l'aide de la chirurgie reconstructive.
Une sténose de l'artère carotide ou un blocage complet se produit en raison de:
- aortoartérite non spécifique.

Les hommes sont plus sujets aux lésions de l'artère carotide que les femmes. Quelles que soient les raisons qui ont provoqué la violation de la circulation sanguine dans les vaisseaux, une ischémie du tissu cérébral se produit. Une partie importante du cerveau est alimentée en sang par le bassin de l'artère carotide.
Lorsque la sténose du vaisseau se produit, et le plus souvent sur le site de la bifurcation de l'artère carotide commune, les tissus cérébraux souffrent de manque d'oxygène, les processus vitaux des cellules et leur innervation sont perturbés.
Objectivement, à ce stade, on peut remarquer les premiers symptômes neurologiques, qui doivent alerter à la fois le patient et le médecin traitant. La vie d'une personne dépend de la rapidité de la prestation des soins médicaux.

Les facteurs contribuant au développement de la sténose de l'artère carotide peuvent être:
- prédisposition génétique;
- fumeur;
- en surpoids;
- manque d'activité physique;
- diabète;
- les maladies endocriniennes;
- tendance à l'hypertension;
- âge avancé (plus de 70 ans).
Le tableau clinique de la sténose
Au début du développement de la sténose vasculaire, les manifestations cliniques sont souvent absentes. Lorsque l'ischémie du tissu cérébral augmente, les premiers symptômes neurologiques apparaissent, très similaires à ceux d'un accident vasculaire cérébral:
- étourdissements soudains, chancelant et manque de coordination;
- chute déraisonnable;
- perte de conscience;
- déficience visuelle sous la forme de floue, floue, jusqu'à la cécité;
- faiblesse et fatigue;
- engourdissement, picotements ou rampement sur le visage, le bras ou la jambe d'une partie du corps;
- nausées accompagnées de vomissements;
- perte de mémoire complète ou partielle;
- folie soudaine.
Les premiers symptômes de la maladie devraient alarmer à la fois le patient lui-même et ses proches.
Diagnostique
 Examen échographique des artères carotides
Examen échographique des artères carotides Lorsque des signes de maladie apparaissent, vous devez immédiatement vous rendre dans un établissement médical pour les premiers soins. Étant donné que la sténose présente des symptômes similaires à d'autres pathologies, le médecin traitant prescrira nécessairement un ensemble de tests diagnostiques pour clarifier le diagnostic et le traitement immédiat:
- analyse générale et biochimique du sang, ainsi que de l'urine;
- ECG du cœur;
- examen échographique des artères carotides;
- angiographie tomodensitométrique;
- angiographie par résonance magnétique.
La méthode la plus informative pour diagnostiquer la pathologie décrite est l'angiographie, qui est réalisée par cathétérisme de l'artère fémorale. Il s'agit d'une sorte de petite opération réalisée sous anesthésie locale. Pour que la procédure se déroule rapidement et sans complications, vous devez suivre les instructions de votre médecin. La préparation de sa mise en œuvre implique:
- refus de manger 8 à 10 heures avant l'opération;
- restriction de l'apport hydrique, l'exception peut être les médicaments;
- traitements à l'eau et rasage de la région de l'aine.
La procédure elle-même avec anesthésie locale ne provoque pas de sensations douloureuses. Vous devez écouter les conseils et les commandes du médecin, puis tout se passera rapidement et sans heurts. Après avoir reçu les images et les résultats de l'étude, le médecin traitant prescrira un ensemble approprié de procédures de traitement.
Traitement
Après avoir effectué des procédures de diagnostic, en cas de confirmation de la sténose, il est nécessaire de prendre des mesures urgentes pour sauver la vie du patient et prévenir les complications. Le traitement de cette maladie est effectué de plusieurs manières:
- traitement médical;
- intervention chirurgicale.
Le traitement médicamenteux est effectué avec des antiagrégants plaquettaires. Ils favorisent la fluidification du sang et empêchent la formation de blocages, ce qui est une prévention efficace de l'ischémie, des accidents vasculaires cérébraux et des crises cardiaques. L'agent anticoagulant médicinal le plus courant est l'aspirine, qui est administrée en cure.
Il convient de noter que ce médicament est prescrit avec prudence aux patients atteints de maladies du tractus gastro-intestinal, car des complications et des exacerbations de pathologies chroniques peuvent se développer.
Des anticoagulants, tels que la warfarine, sont prescrits pour réduire le risque de formation de caillots sanguins. Le traitement et la prévention de l'AVC ischémique sont effectués à l'aide d'activateurs tissulaires du plasminogène. L'effet de ces médicaments est plus prononcé s'ils sont utilisés dans les 3 heures à compter du moment où les premiers symptômes sont apparus.
Lorsque la pharmacothérapie n'a pas l'effet escompté, le médecin traitant recommande une intervention chirurgicale. Le traitement chirurgical de cette maladie est de deux types:
- L'endartériectomie carotidienne est une opération d'élimination des plaques athéroscléreuses et des caillots sanguins, réalisée sous anesthésie locale ou générale. Après une telle manipulation, le flux sanguin est rétabli très rapidement, le tissu cérébral est entièrement alimenté en sang.
- - ce type d'opération implique l'utilisation de stents spéciaux, qui sont des tubes métalliques à mailles qui sont insérés dans le vaisseau après qu'il a été libéré d'un thrombus (angioplastie). Avec cette conception, l'artère est ouverte et le flux sanguin est entièrement rétabli.
Il existe deux types de stents: les stents en métal nu et les stents à revêtement médicamenteux. Le médicament pénètre lentement dans la circulation sanguine après la mise en place du stent et empêche la formation de caillots sanguins à nouveau.
 Processus de stent carotidien
Processus de stent carotidien La durée de la chirurgie de la sténose peut durer de 40 minutes à 2,5 à 3 heures. Le patient doit passer la période postopératoire en position horizontale sous la surveillance étroite du personnel médical.
Seul le médecin traitant, appliquant une approche individuelle au patient, détermine le type de stent nécessaire. Le coût de l'opération dépend de l'état de la personne, de la gravité de la maladie et du type de structures utilisées.
Après le traitement chirurgical, les complications suivantes sont possibles:
- saignement;
- accident vasculaire cérébral;
- une réaction allergique aux médicaments;
- l'accession de l'infection.
Après une angioplastie ou une pose de stent, le patient reste à l'hôpital jusqu'à 3 jours, puis il est renvoyé pour un traitement ambulatoire à domicile. Le médecin traitant doit informer le patient de plusieurs règles importantes:
- Prise obligatoire de médicaments anticoagulants selon la liste des prescriptions médicales.
- Il faut renoncer aux mauvaises habitudes, changer son mode de vie.
- Si une douleur survient au site d'insertion du cathéter, de la glace peut être appliquée pendant 10 à 15 minutes.
- Les procédures relatives à l'eau doivent être effectuées avec prudence.
- Consultez régulièrement un médecin et les tests de diagnostic nécessaires.
En cas de nausées, de vomissements, d'étourdissements ou de détérioration de votre bien-être général, vous devez d'urgence consulter un médecin qualifié.
La prévention
Le principe principal de la prévention de la sténose de l'artère carotide est de normaliser:
- poids;
- pression artérielle;
- le niveau de mauvais cholestérol.
Pour cela, il est nécessaire d'ajuster votre alimentation, le mode d'activité physique et le comportement.
Pour que toutes ces métamorphoses se déroulent sans heurts, faites en sorte d'introduire une nouvelle habitude chaque semaine:
- ne mangez que des aliments naturels et sains;
- limitez votre consommation de sel et de graisse;
- la base du régime devrait être des légumes et des fruits, et remplacer vos bonbons préférés par des fruits secs;
- marcher de longues distances tous les jours. Si possible, faites une série d'exercices physiques régulièrement;
- surveillez régulièrement votre taux de cholestérol et de sucre dans le sang;
- la pression artérielle ne doit pas dépasser les limites autorisées de la norme. Sinon, demandez conseil et attention médicale à votre médecin traitant;
- abandonner la nicotine;
- limitez votre consommation d'alcool. Votre norme ne doit pas dépasser 50-60 ml.
Désormais, la tâche principale pour vous est de préserver et d'entretenir au maximum votre santé!
Les maladies cérébrovasculaires sont l'un des problèmes les plus importants de la médecine moderne. La mortalité due aux catastrophes vasculaires cérébrales occupe une place de premier plan parmi les autres maladies, et l'incidence des incapacités est extrêmement élevée.
La sténose de l'artère carotide survient dans le cerveau dans environ un tiers de tous les cas d'AVC. Lorsque la lumière de l'artère carotide interne est fermée à plus de 70%, un infarctus cérébral survient chez près de la moitié des patients au cours de la première année après une violation significative du flux sanguin. Un diagnostic précoce et une élimination rapide du problème peuvent aider à éviter une conséquence aussi dangereuse. Les méthodes chirurgicales modernes de traitement sont sûres et, avec la détection précoce de la pathologie, un traitement mini-invasif est possible, qui ne nécessite pas de grandes incisions et une anesthésie générale.
Les artères carotides se ramifient de l'aorte, vont dans les tissus de la surface antéro-latérale du cou jusqu'à la tête, où elles sont divisées en une branche externe et interne, qui transportent le sang plus loin vers les vaisseaux du cerveau et les tissus de la tête. La sténose peut apparaître dans n'importe laquelle des zones, mais très probablement - dans les endroits de rétrécissement (bouche, division en branches).

Le volume principal de sang circule vers le cerveau précisément à travers ces gros troncs artériels.Par conséquent, toute perturbation en eux entraîne une hypoxie et nécessite un examen et un traitement immédiats. Si aux États-Unis, le nombre de corrections chirurgicales de la sténose atteint 100 000 par an, il n'y en a qu'environ 5 000 en Russie. Un chiffre aussi bas ne permet pas d'atteindre tous ceux qui ont besoin d'un traitement, et c'est l'un des problèmes importants du système de santé.
Un autre problème est la détection tardive de la pathologie ou la réticence du patient à «passer sous le couteau du chirurgien», cependant, tous les patients présentant des sténoses critiques doivent être conscients que la chirurgie est le seul moyen d'éviter un accident vasculaire cérébral et de sauver des vies.
Causes du rétrécissement de l'artère carotide
Sa prévalence assez élevée de rétrécissement de l'artère carotide est due à des facteurs de risque auxquels un grand nombre de personnes, en particulier les personnes âgées, sont exposées. Les pathologies vasculaires contribuent à:
- Hérédité;
- Les mauvaises habitudes, en particulier le tabagisme;
- Hypertension artérielle;
- Troubles du métabolisme des glucides (diabète sucré);
- Vieillesse et sexe masculin;
- Excès de poids, manque d'activité physique.
 S'il y a déjà des patients dans la famille qui souffrent également d'un rétrécissement des artères carotides, il est probable que d'autres parents par le sang puissent avoir une prédisposition héréditaire à la pathologie. Apparemment, les mécanismes génétiques d'une tendance aux troubles du métabolisme des graisses sont la pierre angulaire.
S'il y a déjà des patients dans la famille qui souffrent également d'un rétrécissement des artères carotides, il est probable que d'autres parents par le sang puissent avoir une prédisposition héréditaire à la pathologie. Apparemment, les mécanismes génétiques d'une tendance aux troubles du métabolisme des graisses sont la pierre angulaire.
Des conditions communes telles que l'obésité provoquent également l'athérosclérose des artères carotides. Une pression excessive modifie la structure des parois vasculaires, les rend denses et vulnérables, y favorise l'accumulation de lipides et la combinaison de l'athérosclérose et de la haute pression augmente considérablement le risque.
Avec l'âge, la probabilité de dommages structurels aux parois des artères carotides augmente, de sorte que la pathologie est généralement diagnostiquée à 6-7 douzaines de vie. Chez les hommes, ce processus se produit plus tôt et chez les femmes, les œstrogènes, hormones sexuelles, remplissent une fonction protectrice, de sorte qu'ils tombent malades plus tard, après la ménopause.
La sténose de l'artère carotide dans le contexte de l'athérosclérose peut s'aggraver, parmi lesquelles les plis, les boucles et la tortuosité sont assez courants. Dans ces zones, une probabilité accrue de dommages à l'endothélium par des courants sanguins turbulents est créée, l'athérosclérose progresse et une sténose hémodynamiquement significative peut se manifester plus tôt que le trajet direct du vaisseau.
La base morphologique de la sténose des vaisseaux du cou est. La pathologie du métabolisme des graisses et des glucides provoque le dépôt de graisses non seulement dans l'aorte, les artères coronaires et cérébrales, mais également dans les vaisseaux du cou, ce qui rend difficile l'acheminement du sang vers le cerveau.
La plaque dans l'artère carotide ne se manifeste pas pour le moment, en particulier avec une localisation unilatérale. Avec son augmentation progressive, la lumière du vaisseau se rétrécit de plus en plus et des signes de manque de circulation sanguine dans la tête apparaissent - une ischémie chronique, manifestée cliniquement.
Avec un flux sanguin relativement préservé dans les principales artères du cou, les phénomènes d'ischémie chronique progresseront progressivement, mais lorsque la plaque est détruite, une thrombose se développera inévitablement avec un blocage complet du vaisseau. C'est l'une des manifestations les plus dangereuses de la sténose de l'artère carotide, qui s'accompagne d'une nécrose du tissu cérébral (accident vasculaire cérébral).

En fonction de la prévalence des lésions des parois vasculaires, l'athérosclérose focale est isolée (sur un à un centimètre et demi) et prolongée, lorsque les plaques occupent plus de 1,5 cm de la longueur de l'artère.
Pour évaluer le degré de risque d'accidents vasculaires et déterminer les indications du traitement chirurgical, il est d'usage de distinguer plusieurs degrés de rétrécissement des artères carotides, déterminés par le pourcentage de sténose des lumières vasculaires:
- Jusqu'à 50% - rétrécissement hémodynamiquement insignifiant, qui compensé par un flux sanguin collatéral;
- 50-69% - rétrécissement prononcé, manifesté cliniquement;
- Sténose jusqu'à 79% - sous-critique, le risque de troubles circulatoires aigus est très élevé;
- Sténose critique, lorsque la lumière de l'artère est rétrécie de 80% ou plus.
Les plus sensibles au processus athéroscléreux sont les sections initiales de l'artère carotide commune, le lieu de sa division en branches externe et interne et leur bouche.
Manifestations et diagnostic de sténose des artères carotides
Il n'y a pas de symptômes spécifiques indiquant une sténose de l'artère carotide. Étant donné que l'artère rétrécie ne peut pas fournir le volume de sang requis au cerveau, les symptômes consistent en des signes d'ischémie dans le cerveau. Le rétrécissement de la moitié de la lumière du vaisseau ne provoque pas de troubles hémodynamiquement significatifs, par conséquent, il passe inaperçu pour le patient. À mesure que le degré de sténose augmente, des signes cliniques apparaissent.

Les premières «cloches» parlant de problèmes peuvent être, qui sont accompagnées de:
- Mal de crâne;
- Étourdissements et déséquilibre;
- Sensation d'engourdissement dans le visage, les membres;
- Indistinction des mots, mauvaise compréhension du discours adressé, ce qui rend le contact avec le patient difficile;
- Troubles visuels;
- Évanouissement.
Les symptômes énumérés sont de courte durée, durent généralement environ une demi-heure, puis régressent progressivement, et à la fin du premier jour, il n'y en a aucune trace. Cependant, même dans le cas où la condition est complètement revenue à la normale, vous devez consulter un médecin pour clarifier la cause de l'ischémie dans le cerveau. En présence d'anciens AIT, le risque d'accident vasculaire cérébral est décuplé, de sorte que ces crises peuvent être considérées comme des signes avant-coureurs d'infarctus cérébral et ne doivent pas être ignorées.
Dans le contexte de la sténose des artères du cou, elle se manifeste par une diminution de la capacité de travail, un affaiblissement de la mémoire, des difficultés de concentration et des changements de comportement. Les signes d'une telle encéphalopathie discirculatoire peuvent devenir perceptibles, tout d'abord, pour les autres, qui remarqueront que leur proche ou collègue change de caractère, il lui est plus difficile de faire face à ses tâches habituelles, il est plus difficile de parvenir à une compréhension mutuelle dans la communication, tandis que le patient lui-même essaiera de maintenir un chemin familier vie, «annulant» les symptômes de fatigue ou d’âge.
Une sténose critique de l'artère carotide droite ou gauche peut entraîner des conséquences beaucoup plus graves que l'AIT. Une grande plaque athéroscléreuse peut se rompre avec la libération de son contenu à la surface de la paroi vasculaire, et une thrombose se développe nécessairement, et le caillot résultant bloquera complètement l'artère, la laissant incapable de fournir du sang au cerveau.
Le résultat de l'arrêt complet du flux sanguin dans l'artère carotide est un accident vasculaire cérébral ischémique - un infarctus cérébral, dans lequel les cellules nerveuses meurent dans la zone de l'apport sanguin à l'artère touchée. Un thrombus ou ses fragments peuvent se rompre et se déplacer dans des vaisseaux plus petits - les artères basilaires et cérébrales, puis les symptômes d'un accident vasculaire cérébral seront causés par des dommages à un bassin vasculaire spécifique.
Considérez la paralysie, la parésie, la perte de conscience, les troubles de la parole, la déglutition, la sensibilité. Dans les cas graves, un coma cérébral survient, l'activité des systèmes cardiovasculaire et respiratoire est perturbée. Ces symptômes surviennent souvent soudainement, dans le contexte d'un mal de tête sévère, et peuvent surprendre une personne au travail, dans la rue ou à la maison. Il est important que leur entourage s'oriente rapidement et appelle une ambulance, car la vie et le pronostic de la maladie dépendent de la rapidité à fournir une assistance qualifiée.
 Sur la base des symptômes prédominants, plusieurs options pour le cours de pathologie:
Sur la base des symptômes prédominants, plusieurs options pour le cours de pathologie:
- Forme asymptomatique, lorsqu'il n'y a aucun signe d'ischémie dans le cerveau, mais une sténose a déjà été identifiée à l'aide d'un examen supplémentaire;
- Encéphalopathie dyscirculatoire - ischémie chronique sans symptômes focaux de lésions cérébrales;
- Accidents ischémiques transitoires - peuvent survenir avec des troubles neurologiques focaux qui disparaissent en un jour;
- Conséquences - les symptômes disparaissent en un mois;
- L'AVC (infarctus cérébral) est une perturbation aiguë de la circulation sanguine avec des symptômes cérébraux et focaux.
Le pronostic de la maladie dépend non seulement de la gravité de la sténose, mais également de la rapidité avec laquelle la pathologie est détectée. À cet égard, une visite rapide chez un médecin, même si les symptômes de la maladie ont disparu sans laisser de trace, est nécessaire.
L'un des premiers signes de sténose, qui peut être détecté déjà lors de la visite initiale chez le médecin, est considéré comme une sorte de bruit sur l'artère lors de son écoute. Pour confirmer le diagnostic, une variété d'examens instrumentaux sont utilisés - CT, IRM, échographie, angiographie.
Le moyen le plus accessible, le plus sûr et le moins coûteux de diagnostiquer la sténose des artères du cou est la méthode par ultrasons, complétée par l'échographie Doppler. Le spécialiste évalue la structure de la paroi du vaisseau et la nature du flux sanguin qui la traverse.

La TDM et l'IRM permettent d'exclure d'autres causes de pathologie circulatoire et d'angiographie de contraste aux rayons X - pour localiser avec précision le site du rétrécissement. Le contraste est également utilisé au stade de la correction chirurgicale de la sténose.
Traitement de la sténose des artères carotides
Pour le traitement de la sténose des vaisseaux du cou et des troubles de la circulation sanguine dans la tête causés par ceux-ci, des méthodes médicales et des opérations chirurgicales sont utilisées.
Le traitement conservateur vise à améliorer l'activité cérébrale, en la protégeant des effets nocifs de l'hypoxie, pour laquelle des médicaments nootropiques et métaboliques sont prescrits - piracétam, mildronate, vitamines B.
La correction de la pression artérielle devient une composante obligatoire de la pharmacothérapie. Les patients hypertendus doivent être pris en permanence, selon le schéma suggéré par le médecin. Les patients hypotendus doivent être prudents et également contrôler la pression, car une diminution de celle-ci aggravera la privation d'oxygène du cerveau.
Avec des plaques athéroscléreuses dans les artères carotides, et c'est la cause la plus fréquente de pathologie, des médicaments qui normalisent le métabolisme des graisses sont montrés (), un régime alimentaire et une activité physique rationnelle sont nécessaires.
Le traitement médicamenteux peut légèrement améliorer l'activité cérébrale dans les sténoses non critiques et joue un rôle auxiliaire après la chirurgie, mais avec un rétrécissement de l'artère décompensé, des accidents ischémiques répétés ou un accident vasculaire cérébral, la chirurgie ne peut être évitée.
Les indications du traitement chirurgical sont:
- La sténose artérielle est supérieure à 70%, même non accompagnée de symptômes cliniques évidents;
- Conditions après un AVC associées à des lésions des artères carotides;
- AIT récurrent avec 50% ou plus de sténose.
La chirurgie de la sténose de l'artère carotide vise à rétablir le flux sanguin normal et peut être radicale ou peu invasive. Les interventions radicales sont effectuées de manière ouverte, peu invasive - sans grande incision cutanée.
Traitement radical - carotide - une opération ouverte, dans laquelle une incision est pratiquée sur le cou dans la zone de passage du vaisseau, l'artère est mise en évidence, le chirurgien trouve le lieu du rétrécissement et enlève les plaques ensemble dans une section de la paroi vasculaire, puis l'intégrité du vaisseau est restaurée par du plastique et la plaie est suturée. Avec une flexion, une boucle et une tortuosité concomitantes, tout le fragment de l'artère affecté peut être retiré. L'opération nécessite une anesthésie générale.

endartériectomie carotidienne
Stenting - une méthode de traitement plus douce, qui consiste à introduire un tube spécial dans la lumière du vaisseau, qui le dilate et le maintient sous une forme redressée, assurant la circulation sanguine. Le but d'une telle opération est de prévenir d'éventuelles catastrophes vasculaires et de minimiser les manifestations d'hypoxie chronique, par conséquent, elle est indiquée pour un rétrécissement sous-critique.
Le stenting est réalisé sous anesthésie locale avec une surveillance constante de la pression et du pouls du patient. L'artère fémorale, à travers laquelle le fil de guidage est inséré, est perforée, un cathéter et un agent de contraste y sont placés pour déterminer avec précision l'emplacement du stent. L'opération est réalisée sous contrôle radioscopique, mais la dose de rayonnement reçue est minimale et ne présente pas de danger.

schéma de stent
Le stent est installé sur le site de sténose de l'artère carotide gauche ou droite, il se dilate, il est possible d'utiliser des ballons spéciaux qui gonflent le vaisseau au niveau du rétrécissement. Pour éviter les complications thromboemboliques avec dommages aux plus petits vaisseaux artériels du cerveau pendant la chirurgie, des filtres spéciaux sont installés dans les artères qui n'interfèrent pas avec la circulation sanguine, mais retiennent les plus petites particules de caillots sanguins.
Après la mise en place du stent, les filtres et le cathéter sont retirés et le stent reste sur le site de la sténose. L'intervention ne dure pas plus d'une heure, après quoi le patient peut être envoyé en soins intensifs pendant un certain temps ou transféré immédiatement au service. Pour le premier jour, un repos au lit strict est recommandé; il n'y a aucune restriction sur la prise de nourriture et de liquide en période postopératoire.
La durée d'hospitalisation pour traitement chirurgical est déterminée individuellement. Après la pose du stent, le patient passe 2 à 3 jours à l'hôpital, après quoi il peut rentrer chez lui. La chirurgie ouverte nécessite une observation plus longue - environ une semaine, à la fin de laquelle les sutures cutanées sont retirées.
Le pronostic après une correction rapide du flux sanguin est favorable, mais le patient doit savoir qu'il ne protège pas contre les dommages répétés à ce vaisseau ou à d'autres artères de la tête et du cou.Par conséquent, le maintien d'un mode de vie sain, la normalisation de la nutrition, le maintien d'un niveau de pression normal sont les mesures préventives les plus importantes qui ne peuvent être négligées.
La prévention de la sténose des artères carotides dans le contexte des lésions athéroscléreuses comprend un régime spécial, une activité physique rationnelle, la lutte contre le surpoids, l'arrêt du tabac et le traitement médicamenteux de la pathologie cardiovasculaire et métabolique existante. En outre, vous devriez consulter régulièrement des médecins pour des examens médicaux de routine.
Vidéo: sténose de l'artère carotide dans le programme «La vie est saine!»
L'AVC est une violation aiguë de la circulation cérébrale, à la suite de laquelle les différentes fonctions d'une personne (motrices, sensorielles, vocales, etc.) contrôlées par le cerveau sont perturbées. Les troubles vasculaires sont au cœur de tout accident vasculaire cérébral. Il peut s'agir d'une rupture, d'un spasme, d'un rétrécissement (sténose) ou d'une fermeture complète de la lumière du vaisseau (occlusion). Nous parlerons de l'AVC ischémique, qui se développe avec un spasme aigu, une sténose ou une occlusion des vaisseaux qui amènent le sang au cerveau - les artères carotides, paravertébrales et sous-clavières appariées.
La cause la plus fréquente de rétrécissement ou d'occlusion d'une artère est le dépôt de plaques athéroscléreuses sur les parois internes du vaisseau (Fig. 1). La plaque est composée de tissu cicatriciel, de sang, de cholestérol et d'autres corps gras. L'augmentation de la plaque rétrécit l'artère et ralentit le flux sanguin. Des caillots sanguins peuvent se former sur les plaques - des caillots sanguins, qui entravent davantage la circulation sanguine. Des parties d'un thrombus ou d'une plaque athéroscléreuse peuvent se séparer et pénétrer dans les artères du cerveau par la circulation sanguine. En conséquence, le soi-disant embolie cérébrale - obstruction du vaisseau par une embolie. Dans tous les cas - une augmentation de la plaque athéroscléreuse, du thrombus ou de l'embolie - la lumière du vaisseau qui alimente l'une ou l'autre partie du cerveau diminue ou se ferme complètement. Le résultat en sera la détérioration ou la disparition de certaines fonctions humaines, jusqu'à une mort soudaine et rapide. Le risque mortel est accru en cas de lésion des artères des deux côtés.
Figure: 1. Plaque athéroscléreuse dans la lumière de l'artère carotide.
La plupart des personnes atteintes de lésions des artères qui alimentent le cerveau ne présentent aucun signe de la maladie. S'il y a des signes d'altération de la circulation sanguine dans le cerveau, même insignifiants, le risque d'AVC ischémique augmente plusieurs fois. Les signes les plus courants sont des maux de tête, des étourdissements, une faiblesse ou un engourdissement dans n'importe quelle partie du corps: langue, visage, mains ou pieds, généralement d'un côté; déficience visuelle, trouble de la parole. Ces symptômes apparaissent soudainement et disparaissent après quelques minutes ou heures. Ils sont appelés transitoires, c'est-à-dire attaques ischémiques entrantes. 30 pour cent des personnes qui ont eu un accident ischémique ont par la suite un accident vasculaire cérébral.
Il est possible de prévenir un accident vasculaire cérébral lorsque le patient a sténose artérielleet ils essaieront de l'éliminer en rétablissant l'apport sanguin au cerveau.
Facteurs de risque d'AVC

- Athérosclérose
- Diabète
- Hypertension artérielle
- Fumer
- Manger des aliments gras
- Surpoids
- Augmentation de la formation de thrombus
Diagnostic de la sténose des artères carotides alimentant le cerveau
Afin de déterminer si un patient a ou non des lésions artérielles sténosées, le médecin l'examinera. Même en l'absence de signes subjectifs de la maladie, le médecin peut entendre un souffle sur les artères provoqué par le flux sanguin dans la partie sténosée du vaisseau. Si nécessaire, le patient se verra prescrire une échographie Doppler des artères principales de la tête (USG MAG) ou une imagerie par résonance magnétique (IRM), ou une angiographie. Chacune de ces méthodes de recherche a ses propres indications.
 UZDG dans le monde est le "gold standard" pour le dépistage de l'athérosclérose, c.-à-d. les médecins utilisent cette méthode dans le dépistage de masse des personnes pour identifier les personnes atteintes de la maladie. C'est abordable, moins cher que les autres méthodes de recherche. L'échographie Doppler révèle une modification du volume du flux sanguin dans un vaisseau, le degré de rétrécissement d'un vaisseau donné, selon certains signes, elle peut indiquer que la cause du rétrécissement d'un vaisseau est une plaque athéroscléreuse dans sa paroi (Fig.2). Si l'artère est rétrécie de 50% ou plus, pour une évaluation plus détaillée de l'état du vaisseau, le médecin peut recommander une angiographie au patient - une étude de contraste aux rayons X des vaisseaux sanguins.
UZDG dans le monde est le "gold standard" pour le dépistage de l'athérosclérose, c.-à-d. les médecins utilisent cette méthode dans le dépistage de masse des personnes pour identifier les personnes atteintes de la maladie. C'est abordable, moins cher que les autres méthodes de recherche. L'échographie Doppler révèle une modification du volume du flux sanguin dans un vaisseau, le degré de rétrécissement d'un vaisseau donné, selon certains signes, elle peut indiquer que la cause du rétrécissement d'un vaisseau est une plaque athéroscléreuse dans sa paroi (Fig.2). Si l'artère est rétrécie de 50% ou plus, pour une évaluation plus détaillée de l'état du vaisseau, le médecin peut recommander une angiographie au patient - une étude de contraste aux rayons X des vaisseaux sanguins.
Figure: 2. USDG des artères carotides. Sténose (ci-dessus) et tortuosité (vrillage) des artères carotides (ci-dessous).
IRM - Il s'agit d'une étude informatique, également une méthode de dépistage, elle coûte presque 4 fois plus cher que l'USDG. Les indications de cette méthode de recherche sont des soupçons de modifications pathologiques dans les structures du cerveau, y compris dans le lit vasculaire à l'intérieur du crâne (Fig. 3).
Figure: 3. Reconstruction IRM des artères brachiocéphaliques.






(Angiographie par résonance magnétique des artères. Les flèches blanches montrent: rétrécissement (sténose) de l'artère carotide interne droite (A); sténose de l'artère carotide gauche et blocage (occlusion) de la droite (B); occlusion de l'artère carotide interne gauche (B); sténose de l'artère vertébrale droite (D); tortuosité des artères carotides droite et gauche (D)).
Angiographie - C'est la méthode la plus précise qui vous permet de voir ce qui se passe à l'intérieur du vaisseau sur l'écran d'un appareil à rayons X (Fig. 4). Ils commencent par cela si le patient a déjà subi un accident vasculaire cérébral et, selon les données USG MAG, le rétrécissement du vaisseau qui restreint considérablement le flux sanguin est révélé, c'est-à-dire que le risque de récidive d'un accident vasculaire cérébral est élevé. L'étude est réalisée dans une salle d'opération spéciale équipée d'une unité angiographique.


Figure: 4. Sténose critique de l'artère carotide interne (angiographie).
Pendant l'angiographie, un cathéter très fin est inséré dans une artère de la jambe et avancé vers les vaisseaux du cou. L'endroit où le cathéter est inséré sera traité avec un antiseptique et un soulagement de la douleur. Après cela, un agent de contraste est injecté à travers le cathéter, rendant les artères alimentant le cerveau visibles sous les rayons X. Le médecin scannera l'artère. S'il y a sténose ou occlusion des artères, elles seront détectées.
En fonction des résultats obtenus, le médecin choisira et proposera au patient la meilleure méthode de traitement pour lui. Soit il s'agira d'une chirurgie des vaisseaux ouverts réalisée par des chirurgiens vasculaires, soit d'une chirurgie intravasculaire réalisée par des chirurgiens aux rayons X.
Traitement chirurgical de la sténose artérielle
Aujourd'hui, partout dans le monde, le moyen le plus avancé et le moins traumatique de traiter la sténose de toutes les artères périphériques est leur stenting. Pour prévenir les accidents vasculaires cérébraux, la pose d'un stent est réalisée sur les artères carotides, vertébrales et sous-clavières, c'est-à-dire celles qui irriguent le cerveau.
Le stenting est le placement d'un stent, qui est un tube métallique composé de cellules, dans la partie rétrécie de l'artère. Un stent est une endoprothèse. Il, comme un cadre, maintient l'artère dans un état redressé, l'empêchant de s'effondrer. Grâce à cela, la lumière interne de l'artère est restaurée et ainsi l'apport sanguin au cerveau est amélioré.
Le stenting des artères alimentant le cerveau doit être réalisé avec un dispositif de protection spécial - un filtre (Fig.5). C'est une armature métallique avec une membrane et sert de protection contre la microembolie des vaisseaux cérébraux pendant la chirurgie. Le stent filtrant est un complexe unique.


Figure: 5. Dispositif de protection (filtre) pour le stenting de l'artère carotide.
Les premières étapes de l'opération de stenting des artères alimentant le cerveau sont réalisées de la même manière que son angiographie: ponction de l'artère fémorale, passage du cathéter aux vaisseaux du col et injection d'un agent de contraste.
Après avoir inséré un cathéter guide dans une artère affectée par l'athérosclérose, le médecin passe le fil guide avec un filtre au-dessus du point de rétrécissement de l'artère. Ensuite, un stent est placé le long du fil guide dans la zone de sténose, qui, en se redressant, presse la plaque dans la paroi du vaisseau, restaurant ainsi la lumière du vaisseau. Sur le moniteur, le médecin peut voir et évaluer le résultat. À la fin de la procédure, le filtre et le cathéter guide sont retirés. Le stent reste dans l'artère en permanence, le gardant ouvert. Après la pose du stent, le patient passe un certain temps prescrit par le médecin à l'hôpital.
Période postopératoire
Après son congé de l'hôpital, il doit suivre strictement toutes les recommandations du médecin traitant et prendre régulièrement les médicaments qui lui sont prescrits. Le succès de l'opération effectuée en dépend. Je dois me préparer pour utilisation à long terme de médicaments. Et débarrassez-vous de la peur de la dépendance au médicament. L'alternative est simple: soit vous prenez constamment le médicament, soit l'AVC réapparaîtra.
Il s'agit principalement désagrégants- des médicaments qui empêchent les caillots sanguins et les caillots sanguins. Ce sont les aspirines dites «protégées», c'est-à-dire celles qui n'endommagent pas la muqueuse gastrique, ainsi qu'un clopidogrel antiagrégant très puissant (Plavix).
Le stenting ne guérit pas l'athérosclérose. Afin de réduire la possibilité de formation de nouvelles plaques athéroscléreuses dans les parois des artères, une administration à long terme est nécessaire statines (médicaments qui empêchent la progression de l'athérosclérose vasculaire et normalisent le taux de cholestérol sanguin). Et sois sûr correction stricte de la pression artérielle... Non seulement mesurer constamment la pression artérielle, mais aussi la contrôler pour qu'elle ne dépasse pas 140/90 mm Hg. Art., À l'aide de médicaments antihypertenseurs sélectionnés individuellement. Vous devez consulter régulièrement un neurologue, si de nouvelles plaintes apparaissent, vous devez immédiatement consulter un médecin.
Les patients qui ont subi un stenting ne deviennent pas handicapés, au contraire, le stenting améliore la qualité de vie pendant de nombreuses années... L'AVC et ses complications entraînent une invalidité. Lorsque la pose d'un stent est une mesure vitale en cas d'accident vasculaire cérébral qui s'est déjà produit, une personne est alors handicapée en raison des conséquences de l'accident vasculaire cérébral et non du fait de la pose d'un stent.

Dans les cas où la pose de stent ne peut être réalisée, le patient se voit proposer une chirurgie des vaisseaux ouverts - endartériectomie carotidienne (fig.6). Dans cette opération, le vaisseau est ouvert et la plaque est enlevée avec des instruments chirurgicaux.
Figure: 6. Endartériectomie carotidienne.
Si vous présentez les symptômes d'une perte transitoire de l'apport sanguin au cerveau (attaques ischémiques transitoires), contactez votre médecin. N'oubliez pas - un accident vasculaire cérébral peut être évité!
Anatomie des vaisseaux du cou et de la tête
ASC, CCA gauche et RCA émergent de l'arc aortique. Au niveau de l'articulation sternoclaviculaire droite, l'ASC est divisée en CCA et RCA droits.
Le RCA se cambre sur le dôme de la plèvre, passe entre le muscle scalène antérieur et moyen et plonge de sous la clavicule dans l'aisselle.
Succursales PKA:
- Je segmente le muscle scalène - artère thoracique vertébrale, thyroïde-cervicale, interne;
- Segment II dans le canal interstitiel - tronc costo-cervical;
- Le troisième segment à la sortie du canal interscalénique est l'artère transversale du cou.
Cliquez sur les images pour les agrandir.
L'OCA passe derrière le muscle sternocléidomastoïdien. Le CCA n'a pas de branches; au bord supérieur du cartilage thyroïdien, il est divisé en ECA et ICA.
L'expansion de la bifurcation (bulbe) contient des chimio et des barorécepteurs qui ajustent le travail de la respiration, du cœur et des vaisseaux sanguins.

L'ECA commence vers l'intérieur, puis s'exécute vers l'extérieur depuis l'ICA; a un canon court; près du coin de la mâchoire inférieure, il se divise en huit branches.
Branches de l'ECA: thyroïde supérieure, linguale, faciale, pharyngée ascendante, occipitale, oreille postérieure, maxillaire, temporale superficielle.
L'ICA est plus large que la NSA; sur le cou monte entre le pharynx et l'IJV, ne donne pas de branches; passe dans la cavité crânienne par le canal de la pyramide osseuse temporale.
Dans le crâne, les branches de l'ACI sont oculaire, cérébrale antérieure, cérébrale moyenne, connective postérieure; artère maxillaire - méningée moyenne.

PA part du segment I du RCA, monte à travers les ouvertures des processus transverses C6-C1, à travers le foramen magnum pénètre dans le crâne.
PA des deux côtés se fondent dans l'artère principale au bord postérieur du pont; l'artère principale est divisée en artère cérébrale postérieure au bord antérieur du pont.
Je segmente de la bouche à C6; II segment dans le canal des apophyses transverses C6-C2; III segment de C2 à l'entrée du crâne; Segment IV avant fusion dans l'artère principale.

L'ICA et l'AP forment un cercle artériel à la base du cerveau à l'aide des artères de connexion antérieures et postérieures; le plus souvent, une des branches est manquante.

Échographie Doppler des vaisseaux de la tête et du cou
L'évaluation du débit sanguin cérébral comprend les artères brachiocéphaliques au niveau du cou et les vaisseaux cérébraux intracrâniens.
Une sonde convexe ou sectorielle de 3 à 5 MHz est utilisée, ainsi qu'une sonde linéaire de 7 à 18 MHz.
Allongé sur le dos, le cou est étendu, la tête est légèrement tournée dans le sens opposé. 5 minutes de repos sont autorisées avant l'examen.
Trois approches des artères du cou: antérieure - devant le muscle sternocléidomastoïdien, latérale - le long du BM et postérieure - derrière le BM.
En mode B et CDC, le CCA est scanné jusqu'à la bifurcation; au-dessus de la bifurcation, examiner l'ECA par l'approche antérieure, l'ICA par l'approche latérale.
Un transducteur convexe ou sectoriel 3-5 MHz est utilisé pour examiner le parcours des artères émanant de l'arc aortique - PGS, RCA, CCA, ECA et ICA jusqu'à l'entrée du crâne, ainsi que l'AP de la bouche à l'entrée du crâne.
Le cours des vaisseaux est normalement rectiligne, une tortuosité se produit - coudes en C, en S, une boucle. Jusqu'à 12 ans, une violation de cap peut être considérée comme une réserve de la longueur du navire nécessaire pendant la période de croissance intensive.
Le transducteur linéaire 7-18 MHz examine les parois des artères et le spectre Doppler.
L'épaisseur du complexe intima-média à l'échographie
La paroi du vaisseau est examinée avec une sonde linéaire 7-18 MHz. Lorsque le faisceau d'ultrasons est dirigé à 90 °, la réflexion et le contraste de l'image sont maximisés.
Les CMM constituent l'intima et les médias de la paroi vasculaire. Adventitia fusionne avec les tissus environnants. CMM CCA et ICA sont mesurés 1 cm au-dessous et au-dessus de la bifurcation.
L'intima est représenté par l'endothélium et le sous-endothélium; media - dans l'ACC, il y a un stroma principalement élastique, dans l'ICA avec une composante musculaire prononcée.
La CMM est mieux vue sur la paroi distale - un milieu anéchogène entre l'intima hyperéchogène et l'adventice. La norme est de 0,5 à 0,8 mm, chez les personnes âgées de 1,0 à 1,1 mm.

En mode M, le diamètre du vaisseau est mesuré entre l'intima et l'adventice pendant la systole et la diastole.

Balayage duplex des vaisseaux du cou et de la tête
Évaluer le PGS distal, RCA, CCA sur toute la longueur, ICA de la bouche à l'entrée du crâne, ECA dans le segment initial, VA dans les segments V1 et V2.
Pour étudier le PGM, le capteur est placé dans un placage découpé, le faisceau est dirigé vers la droite. ASG est divisé en PKA droite et OSA. L'embouchure de l'OCA et de la PKA gauches est trop profonde pour être vue.
Le segment RCA I est examiné au-dessus de l'articulation sternoclaviculaire, segment II - au-dessus de la clavicule, le faisceau est dirigé vers le bas, segment III - sous la clavicule.
Pour étudier l'ACC, le capteur est placé le long du bord externe ou interne du muscle sternocléidomastoïdien. L'ACC est évaluée de la bouche à la bifurcation.
À la base du cou, la glande thyroïde est vers l'intérieur à partir du CCA et la veine jugulaire interne vers l'extérieur. Sous la pression du capteur, l'IJV est comprimé, mais l'OCA ne l'est pas.

De la base du cou, déplacez le transducteur jusqu'à la bifurcation du CCA - le lieu de division en HCA et ICA. Voici une petite extension - un oignon.

A la bifurcation du CCA, l'ampoule se dilate, le tronc nu de l'ICA et le branchement ECA commencent. La première branche de l'ECA est l'artère thyroïdienne supérieure.

Au niveau de la bifurcation, l'ICA est plus large que l'ICA; situé vers l'extérieur et postérieur à la NSA, au-dessus, il se déplace vers l'intérieur; n'a pas de branches sur le cou.

Dans l'ampoule, l'écoulement laminaire le long de l'axe principal de l'ICA est rouge et la zone d'écoulement turbulent au niveau de la paroi extérieure est colorée en bleu.
À l'extérieur de l'ampoule se trouvent le plexus nerveux et le corps carotidien. Dans de rares cas, une tumeur du corps carotidien se produit.

Différence entre ECA et ICA: au niveau de la bifurcation dans 95% des cas, l'ECA se situe vers l'intérieur; le diamètre du NSA est plus petit; de petites branches s'étendent de la NSA sur le cou.

PA est scanné longitudinalement médialement à partir du muscle sternocléidomastoïdien, du coin de la mâchoire inférieure au bord supérieur de la clavicule.
Pour PA se caractérise par une asymétrie, généralement la gauche est plus grande que la droite. Lorsque l'AP est inférieure à 2 mm, on peut parler d'hypoplasie.
Pour étudier le segment I de l'AP, le capteur est déplacé vers la clavicule. Normalement, l'AP s'écarte du RCA au niveau C7 et pénètre dans le canal osseux au niveau C6.
Des variantes sont possibles, l'AP gauche part de l'arc aortique et pénètre dans le canal osseux au niveau C5.
Le segment II de l'AP a une apparence intermittente, car passe dans le canal osseux des processus transverses C6-C2 et à la place des processus transverses d'ombrage acoustique.
Si le débit sanguin est approximativement le même dans les zones adjacentes, il n'y a pas de changement pathologique dans la zone «aveugle».

Pour le segment III du PA, une sonde convexe peut être utile; en raison d'une déformation physiologique, il est impossible d'évaluer correctement le flux sanguin.
Pour le segment IV, l'AP est examinée avec un capteur de secteur de 1,5 à 2,5 MHz à travers le foramen magnum en position couchée du patient.

Balayage triplex des vaisseaux du cou et de la tête
Lisez les bases de la numérisation triplex. Voir des indices normaux dans les vaisseaux du cou et de la tête chez les adultes et les enfants.
Le spectre CCA a une forte élévation et un pic étroit de la systole, un faible débit de la diastole, une coupure dicrotique en fin de systole et une diastole précoce.

Le spectre de la NSA est similaire à celui de l'OCA, parfois il y a un flux rétrograde en diastole, le son est «tirant». Appuyez sur l'artère temporale superficielle, vous verrez des ondes T dans le spectre de l'ECA.

Le spectre ICA a une élévation progressive et un large pic de systole, un flux antérograde élevé en diastole, il n'y a presque pas de pulsation et le son «souffle».

Le spectre du segment II du PA est de forme similaire à l'ICA, les Vps et Ved sont 1,5 fois plus faibles, le débit est exclusivement antérograde. Les Vps peuvent diminuer dans les sections supérieures, mais pas plus de 20%.
Les PA des deux côtés n'ont la même lumière que dans 26 à 44% des cas, déterminent souvent l'asymétrie de la vitesse, dans des<20%.

ICA et PA nourrissent doucement le cerveau, la déformation physiologique dans le segment III des artères lisse la pulsation.
En CCA et ECA, haute résistance, faible débit en diastole; dans l'ICA et le PA, il y a une faible résistance, un débit élevé dans la diastole.

Les vitesses et les indices du flux sanguin sont comparés aux valeurs normales. Sur les navires des deux côtés, l'asymétrie Vps ne doit pas dépasser 20%, les indices RI et PI - 10%.
Prenez soin de vous, Votre diagnostiqueur!
Les chirurgiens cardiovasculaires pensent que par la manifestation de signes de sténose de l'artère carotide commune dans la zone de division en branches externes et internes (bifurcations), on peut juger du degré de lésions athéroscléreuses de tous les vaisseaux.
Les raisons
L'artère carotide fournit du sang aux vaisseaux cérébraux. La branche interne est l'un des principaux composants de la structure du cercle de Willis à la base du cerveau. L'artère externe assure le travail des anastomoses en cas d'insuffisance circulatoire, par conséquent, son état sain est important pour l'évolution, la gravité et le pronostic de l'ischémie.
Le flux sanguin principal longe le tronc commun gauche et droit, puis le long de l'artère carotide interne.
La cause du rétrécissement peut être des formes oblitérantes:
- l'athérosclérose;
- endartérite;
- aortoartérite non spécifique.
Une compression mécanique est observée:
- avec des tumeurs bénignes et malignes localisées le long des vaisseaux;
- expansion anévrismale de l'arc aortique;
- défauts du cœur et des vaisseaux sanguins.
La pathologie est plus souvent détectée chez les hommes.
Les facteurs contributifs sont:
- tabagisme et alcoolisme;
- diabète sucré et autres pathologies endocriniennes;
- surpoids;
- faible activité physique;
- hypertension;
- tortuosité pathologique de l'artère;
- anomalies de localisation;
- insuffisance cardiaque;
- vieillesse;
- maladies du sang avec augmentation de la coagulation;
- augmentation des taux de lipoprotéines de basse densité et de triglycérides dans le sang;
- spasme du lit vasculaire causé par un stress fréquent;
- déficit héréditaire dans la synthèse du collagène et assurant l'élasticité de la paroi artérielle.
Pathogénèse
Des études ont montré que les occlusions et la sténose des gros vaisseaux dans l'ischémie cérébrale ont jusqu'à 57% des patients. Dans 1/5 partie, des lésions multiniveaux de différentes branches du bassin carotidien ont été observées. Ce type de sténose multiple est appelée échelonnée ou tandem.
Le processus athérosclérotique le plus courant, exprimé par la formation de plaque sous l'intima de l'artère, où les virus «travaillaient». Micro-organismes grippés, l'herpès affecte nécessairement les parois des vaisseaux sanguins. Lieux préférés:
- artères coronaires du cœur;
- vaisseaux du cerveau et du cou.
Ils relâchent l'intima, augmentent sa perméabilité à d'autres facteurs. En outre, sur le site de l'endommagement, des lipoprotéines de basse densité, de la fibrine, des sels de calcium sont déposés.
Avec une réaction inflammatoire dans la paroi artérielle, la croissance des cellules membranaires se produit et des complexes d'anticorps se déposent. Toute raison conduit à la construction d'un obstacle à la circulation sanguine, à son ralentissement, crée des conditions favorables à la formation d'un caillot sanguin.
Le risque d'AVC ischémique dépend du degré de rétrécissement de la lumière du vaisseau. Données publiées sur les conséquences de la sténose de l'artère carotide interne:
- avec un parcours asymptomatique et plus de 75% de la lumière du vaisseau est détecté, le risque est de 5,5% par an;
- si l'évolution asymptomatique passe dans le contexte d'un rétrécissement de 60% du diamètre, des accidents vasculaires cérébraux doivent être attendus chez 11% des patients dans les cinq ans;
- en présence de signes cliniques, la sténose conduit à un accident vasculaire cérébral dans un délai d'un an jusqu'à 40% des patients, à partir de la deuxième année - 7% supplémentaires sont ajoutés.
Comment le degré de constriction est-il évalué?
Il existe des directives internationales pour évaluer le degré de rétrécissement de l'artère carotide. Pour cela, l'examen visuel le plus précis (angiographie) est effectué. Le coefficient est calculé en tant que pourcentage du rapport du diamètre dans la zone de cône à la longueur normale plus approximative définie.
La taille de la lumière peut être considérée comme la norme:
- comme indicateur supposé dû;
- artère carotide interne sur le site d'expansion immédiatement après la bifurcation;
- l'artère carotide commune n'est pas à 1–4 cm sous la bifurcation.
L'angiographie vous permet d'évaluer visuellement la taille de la lésion
En fonction de l'indicateur obtenu, le degré de sténose est distingué:
- petit - de 0 à 29%;
- modéré - de 30% à la moitié du navire;
- prononcé - jusqu'à 69%;
- critique - de 70 à 99%;
- occlusion complète - 100%.
Si le rétrécissement est causé par une plaque athéroscléreuse, il est en outre classé en fonction d'un certain nombre de signes:
- en fonction de la structure - homogène de densité différente, hétérogène avec des zones de densité croissante ou décroissante, selon la présence de dépôts de sel de calcium;
- par prévalence - allongée (plus de 15 mm), locale ou focale (moins de 15 mm);
- par emplacement et type - segmentaire, semi-concentrique, concentrique;
- la forme de la surface peut être plate ou inégale;
- en fonction des processus compliqués - sans complication, avec ulcération, hémorragie, thrombus dans la lumière.
Les emboles de l'artère carotide interne pénètrent dans les petits vaisseaux et forment des micro-infarctus
La pathogenèse de la sténose implique trois formes principales de développement:
- hémodynamique - lorsque 75% de la lumière principale du site vasculaire se rétrécit, le volume de sang requis ne pénètre pas dans les artères cérébrales;
- microembolique - des emboles graisseuses (athéromateuses) avec des cristaux de calcium se détachent de la plaque, avec le flux sanguin, elles pénètrent dans les plus petites branches du cerveau et des vaisseaux sanguins de l'œil, provoquant de petits infarctus cérébraux corticaux;
- thrombotique - la sténose se transforme en un blocage complet avec le développement de crises cardiaques étendues dans le bassin de l'artère cérébrale moyenne.
Image clinique
Les symptômes de la maladie apparaissent dans le contexte de modifications déjà importantes de l'artère carotide. Les manifestations neurologiques sont très similaires aux accidents vasculaires cérébraux. En fait, ce sont les conséquences ischémiques d'une carence en oxygène. Les patients ont:
- troubles mentaux soudains;
- perte de mémoire (partielle ou complète);
- vertiges sévères, incapacité à bouger de manière autonome en raison d'une altération de la coordination;
- violation de la sensibilité dans la moitié du corps, sensation de «chair de poule», «picotements»;
- inconscience, chute;
- troubles de la vision (vision trouble, perte de contraste, cécité);
- faiblesse sévère, plaintes de fatigue;
- nausée et vomissements.
Les principaux symptômes du rétrécissement des artères carotides sont:
- pulsation différente et asymétrique dans les artères carotide et temporale, déterminée par palpation lors de l'examen du patient;
- souffle vasculaire typique, qui peut être entendu avec un phonendoscope sur la zone de bifurcation (présent chez 68% des patients présentant une sténose de 70% de la lumière ou plus);
- l'examen par un ophtalmologiste montre une pression réduite dans l'artère centrale de la rétine du côté affecté.
Il est facile d'apprendre à déterminer la pulsation dans l'artère carotide
Il est nécessaire de prêter attention à la présence d'athérosclérose des artères des membres inférieurs, une histoire d'infarctus du myocarde, en tant que facteurs de risque graves. Tous les symptômes peuvent être temporaires, puis réapparaître. Le patient a besoin d'une hospitalisation et d'un traitement urgents.
Diagnostique
Si les premiers symptômes sont détectés, vous devriez consulter un médecin. L'enquête comprend:
- études générales et biochimiques du sang, de l'urine - aident à trouver la cause de la maladie;
- électrocardiogramme;
- examen échographique Doppler des artères carotides;
- angiotomographie calculée;
- angiographie par résonance magnétique.
Le médecin du diagnostic fonctionnel voit le vaisseau étudié dans une image couleur
Traitement
La manière de traiter un patient sera déterminée par un médecin généraliste avec un neurologue.
Lors du choix d'un traitement conservateur, les éléments suivants sont indiqués:
- les médicaments qui fluidifient le sang et empêchent la formation de thrombus, généralement des médicaments à base d'aspirine, sont contre-indiqués chez les patients souffrant de maladies de l'estomac et des intestins;
- des anticoagulants sont prescrits en fonction du temps écoulé depuis la prétendue thrombose.
L'opération est suggérée s'il n'y a pas d'effet sur les médicaments ou s'il y a un degré élevé d'occlusion. Pour la première fois en 1951, une anastomose a été réalisée entre les artères carotides externes et internes pour éliminer l'ischémie cérébrale. En 1953, le célèbre chirurgien cardiaque DeBakey proposa une endartériectomie.
Les interventions chirurgicales modernes pour la reconstruction des artères carotides impliquent:
- endartériectomie carotidienne du site de rétrécissement avec thrombus, plaque athéroscléreuse et changements reconstructifs dans la zone de bifurcation;
- la formation de shunts de contournement, souvent avec l'artère sous-clavière;
- stenting (angioplastie transluminale) - placer un stent (tube à mailles) dans une zone rétrécie après avoir retiré un thrombus et l'avoir agrandi avec le vaisseau à la taille normale de l'artère;
- correction des déformations dans la zone extracrânienne des artères carotides;
- opérations sur les nœuds du système nerveux autonome.
L'image de droite montre une dynamique positive après la mise en place du stent
Actuellement, il existe une variété de stents à revêtement médicamenteux disponibles pour empêcher la recoagulation.
Choix de l'endartériectomie carotidienne
Les opinions divergent sur l'opportunité de l'endartériectomie. Il existe des preuves d'une augmentation des thromboses récurrentes et d'un risque significatif d'hémorragie aiguë. Les partisans de cette intervention insistent sur le respect d'indications et de contre-indications précises.
- rétrécissement de plus de 70%;
- thrombose aiguë dans le bassin de l'artère carotide interne;
- dans le contexte d'une clinique d'AVC;
- si le rétrécissement se réfère au type embologue et la sténose de 30 à 69%;
- avec pontage coronarien simultané;
- avec la dissection aortique aiguë existante;
- si pendant la prise d'aspirine, la sténose est inférieure à 30% du diamètre.
L'opération dans ce groupe de patients est contre-indiquée si la sténose est inférieure à 30% sans aspirine et a une évolution chronique.
Pour les patients asymptomatiques, l'indication suivante est proposée: la sténose est supérieure à 60%, alors que le pronostic des complications ne doit pas dépasser 6%.
Les contre-indications évidentes sont:
- rétrécissement inférieur à 60%;
- le degré de sténose est supérieur à 60%, mais le risque de complications dépasse 6%;
- forme chronique d'occlusion;
- signes de dissection de l'artère carotide.
Après sa sortie de l'hôpital, le patient doit:
- prenez constamment une dose d'entretien d'anti-thrombotiques;
- abandonner le tabagisme, l'alcool, la suralimentation, les saunas et les bains de vapeur;
- subissent régulièrement des examens répétés.
Des traitements alternatifs sont-ils utilisés?
Ces méthodes comprennent:
- teinture d'ail au miel et citron;
- décoction de plantain et moustache dorée;
- réception de confiture de baies d'aubépine;
- un mélange de jus d'oignon avec du miel.
Toutes les formulations sont contre-indiquées pour les allergies aux plantes. Il est préférable de consulter votre médecin avant utilisation.
La sténose de l'artère carotide a de nombreuses causes, mais un résultat. Le niveau de médecine moderne vous permet de poser le bon diagnostic et de traiter le patient avec un traitement rapide.
Avec une sténose de l'artère carotide à 30%, il est difficile d'avaler une boule dans la gorge. Que faire?
salut! L'article est utile, j'avais une sténose ICA à gauche 95%, à droite 60%, en 2015, ils ont placé un stent, ont procédé à la prévention de l'athérosclérose. Maintenant tout va bien à gauche, 50% de sténose et plaque à droite, la chirurgie n'est pas recommandée. Après une sténose critique, mon sommeil a été perturbé, je dors un peu. Je prends de la glycine. À quoi entraîneront les troubles du sommeil? Remercier.
Caractéristiques de la bifurcation OCA
Remarque: niveau p pour le test exact de Fisher (test bilatéral); * - important
Contrairement à l'ACC et l'ICA, l'évolution des artères vertébrales était variée. Chez 13 patients avec CTD (10,8%) et 4 patients dans le groupe témoin (11,4%), les courbures des artères vertébrales ont été visualisées dans le segment V1 (la zone allant de l'orifice de l'AV à l'entrée de l'ouverture de l'apophyse transverse de la vertèbre cervicale), et les courbures de la pA étaient plus fréquentes ... Chez 23 patients du groupe principal (19,2%) et 2 patients du groupe témoin (5,7%) - coudes dans le segment V2 (la partie de l'artère vertébrale passant par les trous des apophyses transverses du lieu de son entrée à la II vertèbre cervicale), et les coudes la bonne PA était également plus courante. Chez 5 patients atteints de CTD, les coudes du segment V2 de l'AV étaient localisés au niveau C3-C4, chez 11 patients atteints de CTD - au niveau C4-C5, chez 7 patients atteints de CTD et
2 patients du groupe témoin - au niveau C5-C6. Lors du traitement statistique des données obtenues, il n'y a pas eu de différences significatives fiables (tableau 16).
Chez 19 patients du groupe principal (15,8%) et 2 patients du groupe témoin (5,7%), il y avait une forte pénétration des artères vertébrales dans le canal des apophyses transverses des vertèbres cervicales. Une entrée haute signifie l'entrée de l'artère vertébrale dans le canal de l'apophyse transverse au-dessus du niveau de la vertèbre cervicale VI. Sur 19 patients du groupe principal, 11 avaient une fréquence élevée au niveau C5 (1 patient dans le groupe témoin), 6 - au niveau C4 (1 patient dans le groupe témoin), 2 - au niveau C3. Chez 3 patients atteints de CTD, il y avait une fréquence bilatérale élevée d'artères vertébrales.
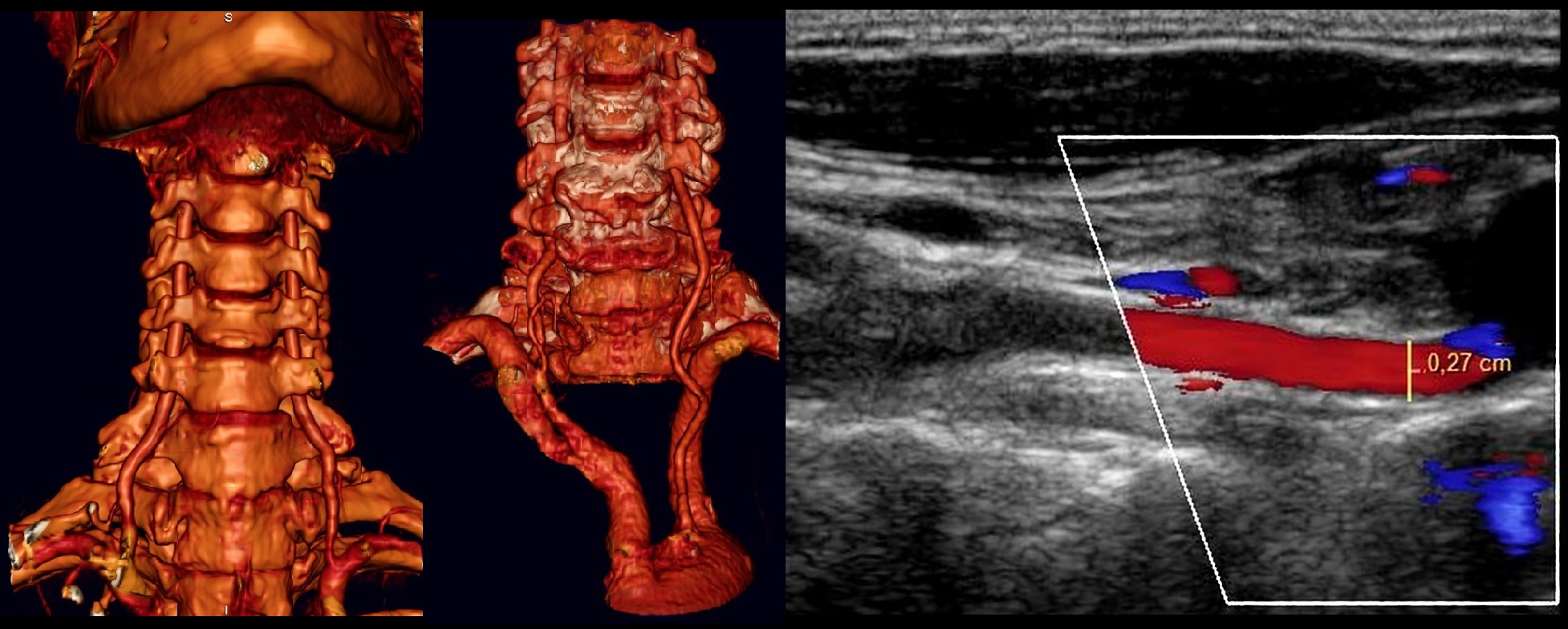
Artères brachiocéphaliques (BCA): rôle, anatomie, pathologie et méthodes de son diagnostic
Les artères brachiocéphaliques (BCA) sont de gros troncs vasculaires qui irriguent l'un des organes humains les plus importants - le cerveau. Étant donné que la majeure partie du sang circule vers le cerveau et les tissus de la tête précisément à travers ces vaisseaux, leurs dommages provoquent non seulement des symptômes désagréables, mais sont très dangereux en raison de complications graves.
Le principal processus pathologique se déroulant sur les parois des artères brachiocéphaliques est considéré comme l'athérosclérose, si courante chez les personnes modernes. Le rétrécissement de l'artère par la plaque entraîne inévitablement une obstruction de la circulation sanguine, et le cerveau en souffrira dans ce cas.
Une variété de méthodes de diagnostic sont utilisées pour étudier les artères brachio-céphaliques et il est possible de déterminer la présence d'une pathologie non seulement par des procédures coûteuses, mais aussi par échographie conventionnelle - un moyen bon marché, abordable et sûr.
Anatomie des artères brachiocéphaliques
Les vaisseaux brachiocéphaliques sont représentés:
- Le tronc brachiocéphalique et ses branches;
- Artère sous-clavière gauche;
- Artère carotide commune gauche (CCA).
Tous ces vaisseaux proviennent de l'arc aortique. Le tronc brachiocéphalique est un vaisseau court atteignant cinq centimètres de long qui, à la jonction de la clavicule avec le sternum à droite, donne deux grandes branches - la sous-clavière droite et la CCA droite. L'ACC gauche est dirigée vers le haut de l'aorte à l'articulation sternoclaviculaire gauche.
Les artères carotides communes ont une largeur de lumière d'environ 6-8 mm, mais pas moins de 4 mm. Ayant atteint le bord supérieur du cartilage thyroïdien, ils se ramifient dans les artères carotides internes et externes droite et gauche. La bifurcation peut également être localisée au niveau de l'os hyoïde ou à l'angle de la mandibule. Jusque-là, l'ACC va avec un seul tronc, «n'envoyant» aucune branche artérielle aux tissus.
L'artère carotide externe (ECA) presque immédiatement après sa source dans la commune donne neuf vaisseaux artériels qui irriguent les tissus mous et les structures de la tête.
L'artère carotide interne (ICA) entre dans la cavité crânienne, et là, dans la partie supra-cunéiforme, elle participe à la formation du cercle de Willis et dégage les grandes artères cérébrales - les artères cérébrales antérieure et moyenne.
La première branche de l'ICA est l'orbitale, qui fournit du sang aux yeux et des anastomoses avec les vaisseaux - les branches de l'ECA. Le flux sanguin se produit le long de ces voies lorsque l'ICA est endommagé.
L'artère sous-clavière gauche provient de l'arc aortique et quitte la cavité thoracique au niveau du tiers médian de la clavicule, puis les deux artères sous-clavières sont parallèles à cet os et se dirigent vers la région axillaire, où commencent les vaisseaux qui irriguent les membres supérieurs. Le diamètre des artères sous-clavières atteint 9 mm.
Les branches artérielles importantes, à partir de la sous-clavière, sont les vertébrés qui entrent dans la cavité crânienne et, se joignant, forment l'artère principale (basilaire), qui dégage les artères cérébrales postérieures qui pénètrent dans le cercle de Willis.
Ainsi, en montant et en entrant dans le crâne, les flux sanguins de l'ICA, de l'ECA et des artères sous-clavières sont connectés en une grande anastomose - le cercle de Willis, qui redirige le sang dans des conditions de violation de la perméabilité de l'un ou l'autre système artériel.
Contrairement à la variante anatomique du cercle de Willis, qui est importante pour la nutrition du cerveau, les BCA ont une structure assez constante. Par conséquent, les anomalies de ramification des artères brachiocéphaliques sont rarement diagnostiquées. Parmi eux:
- L'absence complète du tronc brachiocéphalique, lorsque l'ACC et les artères sous-clavières partent directement de l'aorte, comme des vaisseaux similaires à gauche;
- Le début de l'artère vertébrale gauche de l'aorte, la droite - pas de la sous-clavière, mais de l'ACC;
- L'asymétrie de la lumière des artères vertébrales est souvent plus grande à gauche, leur diamètre minimum est de 2 mm et le diamètre maximum est de 5,5 mm.
Vidéo: anatomie des artères brachiocéphaliques
Athérosclérose des artères brachiocéphaliques (BCA) - leur principale pathologie
L'athérosclérose est considérée comme l'un des processus pathologiques les plus fréquents se produisant dans les artères qui alimentent le cerveau et les membres. La vasoconstriction affecte inévitablement le travail du cerveau, qui manque d'irrigation sanguine artérielle et d'hypoxie.
L'athérosclérose des artères brachiocéphaliques se développe pour les mêmes raisons qu'une lésion similaire de l'aorte, des artères du cœur, des reins et des extrémités. Il est prédisposé à la maturité et à la vieillesse, au surpoids, au manque d'activité physique, à une alimentation malsaine, aux mauvaises habitudes, aux troubles du métabolisme des graisses.
Les conditions préalables à l'apparition de la plaque sont des dommages à la couche interne des parois artérielles, qui résultent d'un flux sanguin actif, d'une pression intravasculaire élevée, d'un flux sanguin turbulent aux endroits de ramification vasculaire. La plaque croissante peut passer inaperçue pendant longtemps, car la lumière des artères est assez large, mais la progression de l'athérosclérose conduit tôt ou tard à une altération de l'apport sanguin au cerveau.
L'athérosclérose BCA peut être:
On dit que l'athérosclérose non sténosée des artères brachiocéphaliques se produit lorsque la plaque se développe principalement le long de l'axe longitudinal de l'artère, sans provoquer son rétrécissement significatif. Il est clair que la circulation sanguine sera toujours altérée, mais un blocage complet ne se produit généralement pas. Au fur et à mesure qu'une plaque plate augmente, le système circulatoire du cerveau est reconstruit dans de nouvelles conditions - les collatéraux sont allumés, le sang est redirigé le long des composants du cercle de Willis et le cerveau reçoit la quantité de nutrition dont il a besoin.
L'athérosclérose est également considérée comme non sténosée, lorsque la plaque ne recouvre pas la moitié de la lumière de l'artère. Avec la progression de la maladie, une lésion non sténosante peut devenir sténosante - la plaque en croissance couvrira la moitié ou même plus du diamètre du vaisseau.
La situation de l'athérosclérose sténosante des artères brachiocéphaliques semble beaucoup plus grave. Dans ce cas, une plaque athéroscléreuse fait saillie dans la lumière du vaisseau et conduit à une sténose sévère, et sa rupture ou son endommagement de la couverture externe menace la formation locale de thrombus et l'obstruction complète de l'artère.
stades de développement de la sténose complète de l'artère
Dans le contexte de l'athérosclérose sténosante BCA, le flux sanguin est également réorganisé et sa fonctionnalité dépend de la structure du cercle de Willis. Étant donné que la ramification classique des artères de la base du cerveau se produit beaucoup moins souvent avec divers types de variations, la plupart des patients atteints d'athérosclérose souffrent d'un manque de circulation collatérale et, par conséquent, le risque de conséquences indésirables (accident vasculaire cérébral, par exemple) augmente considérablement.
Les zones de prédilection pour la formation de plaques athéroscléreuses sont les zones des vaisseaux où elles se divisent ou changent de direction, ce qui entraîne une turbulence du flux sanguin et des dommages à l'intima, et la localisation la plus fréquente de l'athérosclérose BCA est la zone de division de l'artère carotide commune en branches externes et internes.
En raison de lésions des artères brachiocéphaliques, le flux sanguin dans le cerveau en souffre, ce dernier subit une ischémie (encéphalopathie discirculatoire) ou une nécrose (accident vasculaire cérébral). Le mécanisme de développement de ces complications est associé à des raisons hémodynamiques, lorsqu'une occlusion partielle ou complète de l'artère se produit, ainsi qu'à une embolie, lorsque des particules de la plaque des artères carotides, des microthrombes des zones de lésions athéroscléreuses deviennent des emboles.
Le risque d'accident vasculaire cérébral dans le contexte de l'athérosclérose BCA augmente considérablement avec la formation de thrombus, la présence d'une plaque lâche avec hémorragie dans son épaisseur ou ulcération de la surface, ainsi qu'avec une sténose artérielle sévère (70-80% ou plus).
En plus de l'athérosclérose, d'autres processus pathologiques sont possibles dans le système des artères brachiocéphaliques, entraînant leur rétrécissement et une altération du flux sanguin. Ainsi, les plis, la formation de boucles, qui sont généralement éliminés chirurgicalement, sont considérés comme des changements fréquents dans les vaisseaux. Des anévrismes de ces artères sont également trouvés, mais relativement rares.
Vidéo: sur la sténose des artères carotides - le programme "Vivre sainement"
Un peu sur les symptômes et le traitement
Les symptômes de lésions des artères brachiocéphaliques sont associés, tout d'abord, à une altération de la perméabilité des vaisseaux artériels. Le cerveau souffre d'un manque de nutrition, ce qui entraîne de nombreuses plaintes de la part des patients:
- Vertiges;
- Maux de tête;
- Faiblesse, fatigabilité rapide, diminution des performances mentales;
- Le scintillement "vole" devant les yeux, la sensation d'un voile;
- Des étourdissements.
Si l'apport sanguin aux membres supérieurs est perturbé, parmi les plaintes, il y aura un engourdissement, une sensibilité altérée, une faiblesse dans les mains. Souvent, une violation du flux sanguin dans les artères carotides s'accompagne de troubles émotionnels, de névroses, d'attaques de panique, de dépression et d'insomnie.
Les spécialistes ayant un diagnostic établi de sténose due à l'athérosclérose ou à des anomalies congénitales prescrivent d'abord un traitement conservateur - régime, régime correct, activité physique suffisante, contrôle de la pression artérielle, médicaments vasculaires, vitamines, agents neuroprotecteurs.
Si le traitement médicamenteux est inefficace, une intervention chirurgicale est possible. En cas de modification locale de la paroi vasculaire, le chirurgien peut retirer cette section de l'artère, une plaque athéroscléreuse seule ou avec un fragment de la paroi vasculaire, pratiquer une chirurgie plastique et installer un stent.
Balayage duplex, échographie des artères brachiocéphaliques et autres méthodes d'examen
L'athérosclérose des vaisseaux du cou, la ramification anormale des artères brachiocéphaliques peut être asymptomatique pendant longtemps, par conséquent, les examens ne sont pas effectués ou les modifications sont révélées comme une découverte accidentelle en relation avec la recherche d'une autre pathologie. Les patients qui ont des plaintes associées à une obstruction de la circulation sanguine dans le cerveau sont généralement assignés à l'étude de l'ABC, dont la défaite peut provoquer des modifications ischémiques du tissu nerveux.
Les principales méthodes de diagnostic des lésions vasculaires sont:
- Examen échographique (numérisation recto verso couleur);
- Angiographie RM;
- MSCT avec contraste;
- Angiographie radio-opaque.
Balayage recto-verso par ultrasons Doppler (DUS)
L'une des études les plus accessibles peut être considérée comme une échographie Doppler échographique, qui ne nécessite pas de gros coûts de matériel, est sûre et, en même temps, très informative. Au moyen d'un examen échographique, un spécialiste peut établir non seulement les particularités de l'anatomie, les changements structurels dans les parois des artères brachiocéphaliques, mais également déterminer les paramètres du flux sanguin à l'aide de la cartographie des couleurs duplex.
L'examen échographique des vaisseaux du cou est indiqué chez les patients qui présentent certains symptômes d'altération de l'apport sanguin au cerveau:
- Maux de tête, étourdissements;
- Sensation de bruit dans vos oreilles ou votre tête;
- Vision ou audition altérée;
- Diminution de la mémoire, de l'attention, des performances intellectuelles;
- Insomnie;
- Symptômes de troubles de la parole;
- Engourdissement des membres, faiblesse en eux;
- Pulsation des artères cervicales.
Pour les patients à risque de lésions vasculaires cérébrales, il est également conseillé de réaliser une échographie afin de diagnostiquer précocement les modifications et de prévenir les complications sévères (accident vasculaire cérébral). Le groupe à risque comprend les personnes:
- Avec l'athérosclérose diagnostiquée d'une autre localisation (vaisseaux des jambes, aorte, artères coronaires, etc.);
- Souffrant de diabète sucré et d'autres troubles métaboliques;
- Les personnes de plus de 40 ans;
- Patients atteints d'ostéochondrose cervicale;
- Les patients qui ont subi un accident vasculaire cérébral ou un infarctus du myocarde.
L'échographie des vaisseaux de la tête et du cou ne nécessite aucune préparation spécifique, mais le spécialiste recommandera néanmoins d'abandonner le thé fort, le café et, bien sûr, l'alcool le jour de l'étude. Vous ne devez pas fumer au moins deux heures avant la procédure - cela peut provoquer un vasospasme et conduire à une conclusion erronée sur l'état des artères.
Avec USDG des artères brachiocéphaliques, le sujet est allongé sur le dos, le cou est libéré des vêtements et des bijoux, la tête est tournée du côté opposé aux vaisseaux examinés. Le capteur est traité avec un gel spécial et est déplacé le long de la surface antérieure du cou, du bord de la mâchoire inférieure aux clavicules. La recherche prend environ une minute. Le principal avantage de l'USDG est son innocuité et, par conséquent, l'absence de contre-indications, c'est-à-dire que les enfants, les femmes enceintes et les personnes âgées atteintes d'un certain nombre de maladies concomitantes graves peuvent être examinées.
En utilisant le mode échographique standard, le médecin évalue la largeur de la lumière des vaisseaux, la présence d'une sténose en eux, la nature de la ramification. L'ajout de la méthode avec la cartographie Doppler couleur donne des informations sur les caractéristiques et la direction du flux sanguin.
Si la pathologie des artères brachiocéphaliques et de leurs branches est suspectée, il est conseillé de commencer le diagnostic par l'étude des parties périphériques - les artères carotides communes, leurs zones de bifurcation, car c'est à cet endroit que se trouvent le plus souvent les plaques athéroscléreuses, qui provoquent une ischémie cérébrale chronique. Si dans les parties inférieures de l'échographie avec échographie Doppler rien n'est trouvé et qu'il existe des symptômes d'altération du flux sanguin cérébral, une échographie transcrânienne peut être effectuée pour déterminer l'état des vaisseaux situés dans la cavité crânienne.
Vidéo: Anatomie échographique des vaisseaux du cou
Angiographie MR
L'angiographie par résonance magnétique des artères brachiocéphaliques est réalisée avec ou sans contraste. C'est l'une des méthodes les plus informatives pour déterminer les changements structurels des parois vasculaires, leur épaisseur, la largeur de la lumière des artères et les particularités de leur ramification. Après avoir déterminé la localisation, le degré d'athérosclérose, la sévérité de la sténose artérielle sur la base des données de l'angiographie IRM, le chirurgien détermine le type et la portée du traitement chirurgical (stenting, endartériectomie, etc.).
Les avantages de l'angiographie par résonance magnétique sont un contenu d'information élevé, la possibilité de plusieurs examens pendant toute la durée du traitement et la sécurité. Dans l'étude, un spécialiste évalue à la fois l'anatomie des vaisseaux et la nature du flux sanguin en temps réel. L'équipement permet d'obtenir une image tridimensionnelle de différentes parties du flux sanguin, d'étudier séparément la nature de la circulation sanguine artérielle et veineuse dans le cerveau. Parmi les inconvénients, le principal est le coût élevé, ainsi que le fait que toutes les cliniques ne disposent pas de l'équipement nécessaire.
Les indications de l'angiographie par résonance magnétique sont similaires à celles de l'échographie (vertiges, pathologie de la vue et de l'audition, suspicion d'accident ischémique transitoire ou de microstrokes, ostéochondrose, etc.). Au moyen de l'angiographie IRM, le spécialiste détermine la présence d'anévrismes, de plaques, de dissections des parois artérielles, de zones de sténose.
L'angiographie par résonance magnétique peut être pratiquée aussi bien pour les adultes que pour les enfants. Il dure environ une demi-heure, pendant laquelle le patient doit rester immobile sur le dos. Si le sujet ne peut pas rester immobile en raison de l'âge ou de maladies concomitantes, la procédure est effectuée dans des conditions de sommeil médicamenteux sous la surveillance d'un anesthésiste.
Contrairement à la numérisation recto-verso des artères brachiocéphaliques, l'angiographie IRM présente un certain nombre de contre-indications, notamment:
- Stimulateur cardiaque implanté;
- Structures métalliques, prothèses, champ magnétique conducteur;
- Obésité extrême;
- Peur des espaces confinés;
- Maladie mentale.
Tomodensitométrie multispirale (MSCT)
Une méthode assez courante pour diagnostiquer les vaisseaux du cou est la tomodensitométrie multispirale - une méthode à rayons X pour examiner les artères avec contraste. Contrairement à l'angiographie standard, la MSCT vous permet d'obtenir plusieurs sections de vaisseaux sanguins et de construire des images en trois dimensions de la zone à l'étude en fonction de celles-ci.
Un cathéter intraveineux est inséré pour injecter l'agent de contraste. Les informations reçues indiquent l'état des parois des vaisseaux sanguins, la présence ou l'absence de défauts, le rétrécissement, l'évolution anormale. Il est impossible de déterminer la nature du flux sanguin avec MSCT.
Les contre-indications à la procédure sont des réactions allergiques sévères au contraste, une insuffisance rénale chronique, l'asthme bronchique et d'autres conditions. Les indications comprennent la suspicion d'athérosclérose BCA, la tortuosité, l'anévrisme, les malformations congénitales des vaisseaux du cou.
Angiographie de contraste aux rayons X
L'angiographie de contraste aux rayons X peut également être utilisée comme méthode de diagnostic, mais ils essaient de l'utiliser de moins en moins. Cela est dû à la nécessité d'injecter un agent de contraste, qui est lourd de réactions allergiques et d'aggravation de troubles vasculaires, de thrombose et d'embolie, et la méthode elle-même nécessite une exposition aux rayonnements. S'il est possible de réaliser une échographie et une angiographie RM, l'étude de contraste aux rayons X perd quelque peu de sa pertinence, mais elle est toujours réalisée lors de la planification de l'option de traitement chirurgical de la pathologie BCA.
Bifurcation de la guêpe gauche
L'apport sanguin au cerveau est réalisé par trois vaisseaux principaux partant de l'arc aortique: le tronc brachiocéphalique, l'artère carotide commune gauche et l'artère sous-clavière gauche (Fig. 14.1).
Figure: 14.1 a. Artères de la tête et du cou (schéma). Sinelnikov R.D., Sinelnikov Y.R. Atlas de l'anatomie humaine. Cahier de texte. manuel en 4 volumes. T. 3. La doctrine des navires. - M.: Médecine, 1992.S 60, fig. 738
Figure: 14.1 b. Artères de la tête et du cou (schéma). Sinelnikov R.D., Sinelnikov Y.R. Atlas de l'anatomie humaine. Cahier de texte. manuel en 4 volumes. T. 3. La doctrine des navires. - M.: Médecine, 1992.S.65, fig. 743
Tronc brachiocéphalique (BCS)
Le tronc brachiocéphalique (BCS) de 4–5 cm de long part de l'arc aortique et au niveau de l'articulation sternoclaviculaire droite est divisé en artère carotide commune droite (CCA) et artère sous-clavière droite. La deuxième grande branche de l'arc aortique - l'artère carotide commune gauche - s'étend vers le haut vers le bord supérieur de l'articulation sternoclaviculaire gauche.
Le diamètre des deux CCA est normalement le même - de 6 à 8 mm (la limite inférieure de la norme est de 4 mm). L'artère carotide commune ne dégage jamais de petites branches jusqu'à sa bifurcation dans les artères carotides interne (ICA) et externe (ECA).
La bifurcation du CCA se situe, en règle générale, au niveau du bord supérieur du cartilage thyroïde-cervical, moins souvent au niveau de l'os hyoïde, encore moins souvent au niveau de l'angle de la mandibule. L'ECA est généralement située en avant et en dedans de l'ICA, mais la position relative des artères varie considérablement.
Les diamètres de l'ICA et de l'ICA sont également différents, et l'ICA, qui a une expansion dans l'orifice (bulbus), est toujours un peu plus grand. Les artères peuvent bifurquer à partir de la bifurcation sous différents angles. L'ICA en dehors de la cavité crânienne, en règle générale, ne forme pas de branches. L'ECA a un tronc court (de 1 à 4 mm), puis il est divisé en branches: il y en a généralement 9, et trois d'entre elles - les artères faciale, temporale superficielle et maxillaire - sont impliquées dans la formation d'une anastomose orbitale avec la première branche intracrânienne de l'ICA - l'artère orbitale. Cette anastomose, ainsi que les voies intracrâniennes, joue un rôle important dans la formation de l'apport sanguin collatéral dans la pathologie ICA.
La troisième branche de l'arc aortique est l'artère sous-clavière gauche. Son diamètre, comme le diamètre de l'artère sous-clavière droite, dans le tiers proximal est en moyenne de 8-9 mm. Les deux artères sous-clavières sortent de la cavité thoracique au niveau du tiers médial de la clavicule, puis sont parallèles à la clavicule, et, en allant dans la région axillaire, forment les artères axillaires.
Artère vertébrale (AP)
L'artère vertébrale (AP) part de l'artère sous-clavière à la frontière de ses segments I et II, les délimitant. Dans la région extracrânienne, les artères vertébrales sont divisées en trois parties:
I - proximal, il dure de la bouche à l'entrée du canal des apophyses transverses des vertèbres cervicales;
II - milieu, passant dans le canal des apophyses transverses des vertèbres cervicales;
III - distal, passant du niveau de la 1ère vertèbre cervicale à l'entrée du crâne.
Malle à col bouclier
Latéralement à l'artère vertébrale, le tronc thyroïdien cervical part de l'artère sous-clavière, qui a un diamètre similaire à celui de l'AP à la bouche.
Parfois, surtout avec le développement de la circulation collatérale dans cette zone, ces deux artères peuvent être difficiles à distinguer. Il faut tenir compte du fait que le tronc thyroïdien cervical donne rapidement des branches, tandis que l'artère vertébrale au niveau de la vertèbre cervicale VI part avec un tronc dans le canal des apophyses transverses de la colonne vertébrale. Diamétralement opposée à l'artère vertébrale et vers le bas à partir de l'artère sous-clavière, l'artère thoracique interne (mammaire) part.
Options de construction
Les variantes de la structure de la partie extracrânienne des artères brachiocéphaliques (BCA) sont assez rares et sont associées, en règle générale, à la décharge des artères vertébrales ou carotides. Celles-ci incluent: l'absence du tronc brachiocéphalique et la séparation de l'ACC droite et de l'artère sous-clavière indépendamment de l'arc aortique, l'emplacement de l'embouchure de l'artère vertébrale gauche sur l'arc aortique entre l'ACC gauche et l'artère sous-clavière, la séparation de l'artère vertébrale droite de l'ACC droite. Variabilité (asymétrie) la plus courante des diamètres des artères vertébrales, parfois plus de deux fois différentes à droite et à gauche, et fluctuant de 2 mm (c'est la limite inférieure de la norme) à 5,5 mm. Selon les données angiographiques, seulement 17% des personnes ont des artères vertébrales de même diamètre; en présence d'une asymétrie des diamètres, l'artère vertébrale gauche dans la plupart des cas (80%) est plus grande que la droite.
Entrevue:
Si vous trouvez une erreur, sélectionnez un morceau de texte et appuyez sur Ctrl + Entrée.
Traitement chirurgical des lésions athéroscléreuses des artères carotides.
Département de neurochirurgie, Académie de médecine militaire russe, Saint-Pétersbourg, Russie.
La prévention et le traitement des accidents vasculaires cérébraux aigus de type ischémique est la tâche la plus urgente de la neurologie clinique et de la neurochirurgie. L'incidence des AVC varie de 360 \u200b\u200bà 526,2 cas par an. L'AVC occupe la première place parmi les causes d'incapacité persistante. La mortalité au cours de la première année après un accident vasculaire cérébral est de%, et en général, les accidents vasculaires cérébraux sont la cause d'un quart de tous les décès.
Les lésions des artères précérébrales chez les patients atteints de maladie cérébrale ischémique sont répandues. Dans 87% des cas, deux artères ou plus sont touchées. Dans 2/3 des observations, les vaisseaux de trois bassins vasculaires ou plus du cerveau sont affectés. Chez 70% des patients, une obstruction complète d'au moins une artère précérébrale est retrouvée, et dans 90% des sténoses hémodynamiquement significatives. Les modifications athéroscléreuses se trouvent principalement dans les segments initiaux des artères extracrâniennes qui alimentent le cerveau en sang. Les lésions intracrâniennes sont 4 fois moins fréquentes. Les occlusions et sténoses touchent souvent les artères carotides (54-57% des cas) et le bassin carotidien, en général (20% plus souvent que le basilaire). Dans les bassins carotidiens, on trouve souvent des lésions à plusieurs niveaux (échelonnées ou en tandem) d'un bassin vasculaire.
Aux États-Unis, plus d'un demi-million d'accidents vasculaires cérébraux sont enregistrés chaque année, dont 20 à 30% sont causés par des lésions de l'artère carotide, tandis que la sténose asymptomatique en représente 2 à 5%. Malgré l'étude de la nature de l'AVC pendant trois siècles, ce n'est que dans les années cinquante du XXe siècle que le rôle de la sténose extracrânienne et de l'occlusion de l'artère carotide interne dans le développement de l'AVC et des troubles transitoires de la circulation cérébrale a été déterminé. La fréquence élevée de cette lésion, l'importance pour le développement de l'AVC, ainsi que la disponibilité du segment affecté pour des interventions directes ont prédéterminé une attention accrue à cette partie du lit vasculaire de la part des chirurgiens vasculaires et des neurochirurgiens.
La première opération pour une lésion athéroscléreuse locale de l'artère carotide interne (anastomose entre les artères carotides externe et interne) a été réalisée par Carrea en 1951. En 1953, DeBakey a réalisé une endartériectomie de l'artère carotide interne, mais cela n'a été rapporté qu'en 1975. Encore plus tôt, de telles tentatives avaient été faites en Chine et en Argentine. Le premier message officiel sur la reconstruction carotidienne réussie chez un patient présentant des accidents cérébrovasculaires transitoires appartient à H. Eastcott (1954). Elle a donné un élan à «l'épidémie» d'endartériectomie carotidienne aux États-Unis et en Europe, mais ce n'est qu'à partir du début des années 90 que l'approche de ce type d'intervention est devenue «scientifique» après une série d'essais cliniques randomisés qui ont abouti au développement d'indications pour différents types de correction chirurgicale en différents groupes de patients potentiels.
Actuellement, le nombre d'endartériectomies pratiquées chaque année aux États-Unis seulement est de milliers par an. Dans notre pays, avec un taux d'incidence nettement plus élevé, le nombre d'opérations ne dépasse pas 3000 par an. Le retard dans la chirurgie des artères brachiocéphaliques est dû à la communication extrêmement insatisfaisante entre cardiologues, thérapeutes, neurologues d'une part et chirurgiens vasculaires d'autre part. La plupart des médecins généralistes et neuropathologistes du niveau polyclinique ne sont pas au courant de l'état actuel du diagnostic et du traitement complexe de l'athérosclérose oblitérante des artères cérébrales.
Les manifestations cliniques de la maladie cérébrale ischémique causée par des lésions athérosclérotiques des artères carotides et de leurs branches peuvent être classées comme suit:
- Évolution asymptomatique (malosymptomatique): le patient est dominé par des manifestations cliniques d'encéphalopathie discirculatoire, de parkinsonisme vasculaire, sans signes d'insuffisance pyramidale ou de troubles sensoriels, indications d'épisodes d'ischémie transitoire du cerveau ou du globe oculaire.
- Patients présentant des troubles transitoires aigus ou anamnestiques de la circulation cérébrale ou rétinienne.
- Patients présentant des crises ischémiques prolongées aiguës ou anamnestiques.
- Patients ayant des conséquences d'un AVC ischémique dans le bassin carotidien.
Les sténoses ou occlusions des artères carotides chez les patients du premier groupe appartiennent à ce que l'on appelle. «Asymptomatique», chez les patients des deuxième-quatrième groupes - à «symptomatique».
Le degré de rétrécissement de l'artère carotide dans le cou est déterminé en fonction du rapport du diamètre de l'artère dans la zone de rétrécissement maximal au diamètre du segment "de référence" du vaisseau, qui est:
- artère carotide interne au-dessus du niveau du bulbe de l'ICA (critères d'un essai randomisé NASCET);
- le diamètre estimé / attendu de l'artère carotide interne au niveau du rétrécissement maximal (critères pour l'essai randomisé ECST);
- artère carotide commune à 1 cm en amont du niveau de bifurcation (indice CCA);
- l'artère carotide commune est à 3-4 cm proximale du niveau de bifurcation (indice CSI).
Conformément à l'algorithme sélectionné, le degré de rétrécissement de l'artère par diamètre est déterminé par la formule:
Où d est le diamètre de l'ICA dans la zone de rétrécissement maximal, D est le diamètre du segment de référence du vaisseau.
Le degré de sténose de l'artère carotide doit être mesuré aussi précisément que possible à l'aide des résultats d'imagerie. Parmi les indices donnés, le plus objectif est l'indice de l'artère carotide commune (CCA), mais en raison des traditions et des caractéristiques techniques, les indices de sténose NASCET et ECST, développés au cours d'essais randomisés aux États-Unis et en Europe en 1991, restent les plus courants.
Le degré de sténose est classiquement distingué:
Petite sténose (0-29%);
La possibilité d'une gradation des sténoses de moins de 50%, non sujettes à une correction chirurgicale et des sténoses de plus de 75%, en règle générale, qui font l'objet d'une correction chirurgicale est fondamentalement importante.
En plus du degré de sténose, la plaque athéroscléreuse qui a provoqué le rétrécissement du vaisseau est classée selon un certain nombre de caractéristiques:
par structure: - homogène (densité faible, moyenne, élevée);
Hétérogène (avec une prédominance de zones de faible / haute densité);
par prévalence: - locale (inférieure à 1,5 cm);
Prolongé (plus de 1,5 cm).
par localisation: - segmentaire (occuper jusqu'à 0,25 de la circonférence du vaisseau);
Semi-concentrique (occupe jusqu'à 0,5 de la circonférence du navire);
Concentrique (occupe plus de 0,5 de la circonférence du vaisseau).
par la forme de la surface: - avec une surface plane;
Avec une surface inégale.
en présence de complications: - sans complication;
Avec complications (ulcération, hémorragie intramurale, thrombus intraluminal) (Fig.1).
La totalité de ces données est déterminée sur la base des résultats d'un examen complet, y compris des méthodes de visualisation de la lumière du lit vasculaire et de l'état de la paroi vasculaire.
L'importance pathogénique de la plaque athéroscléreuse de l'artère carotide dans le développement de l'AVC est associée à trois mécanismes principaux:
- Une diminution progressive de la pression de perfusion due à une augmentation de la sténose artérielle. Le rétrécissement progressif de l'artère, atteignant 75%, entraîne une augmentation significative de la résistance circulatoire au niveau de la sténose, une diminution de la pression dans les segments poststénotiques, ce qui conduit au développement d'une hypoperfusion du bassin de l'artère cérébrale moyenne et au développement d'un infarctus hémodynamique dans les zones d'irrigation sanguine adjacente aux bassins du MCA, d'une part, et de la PMA / ZMA, d'autre part.
- Microembolie artério-artérielle des branches des artères cérébrales avec matière athéromateuse, cristaux de sels de calcium, microthrombes de la surface d'une plaque, cratère ou cavité d'hémorragie intramurale. Le mécanisme embolique est à l'origine de la pathogenèse des troubles transitoires de la circulation cérébrale et rétinienne, des petits infarctus corticaux dans le bassin du MCA.
- La transition du rétrécissement d'une artère à un blocage aigu dû à une thrombose artérielle aiguë, généralement ascendante, ou à une dissection de la paroi artérielle. En règle générale, cela conduit au développement d'infarctus cortico-sous-corticaux étendus dans le bassin du MCA.
Ainsi, les lésions occlusives de l'artère carotide conduisent au développement d'une ischémie cérébrale par des mécanismes emboliques, hémodynamiques et thrombotiques.
Le risque d'AVC ischémique est directement lié au degré de rétrécissement de l'artère. Selon Norris J.W. (1991) avec une sténose de l'artère carotide supérieure à 75%, le risque annuel d'accident vasculaire cérébral est de 3%. Dans le contexte de PNMK - 13% par an. Selon l'étude randomisée européenne de l'endartériectomie carotidienne - ECST (1991): le risque d'AVC avec sténose 70-99% est de 5,7% par an; avec une sténose inférieure à 30% - 1,8% par an. Selon des données généralisées, avec une sténose asymptomatique ICA supérieure à 75%, le risque d'accident vasculaire cérébral est de 5,5% par an; avec sténose asymptomatique 60% - 11% dans les 5 ans. L'occlusion ICA conduit au développement d'un accident vasculaire cérébral avec une fréquence allant jusqu'à 40% dans l'année suivant l'occlusion, puis avec une fréquence d'environ 7% par an. Les informations statistiques fournies appartiennent à la catégorie des soi-disant. "Prédiction de groupe", non directement liée à la prédiction individuelle du risque d'accident vasculaire cérébral chez un patient présentant des lésions athéroscléreuses de l'ACI. Néanmoins, il est assez clair qu'une sténose ICA symptomatique de plus de 75% est un facteur de risque indépendant significatif d'infarctus du système carotidien.
Le diagnostic de la maladie cérébrale ischémique (MICI) et des lésions occlusives des artères principales sous l'aspect du traitement chirurgical est réalisé de manière globale. La tâche principale de l'étape de l'examen neurologique et somatique général est:
- détermination du type de cours IBM - symptomatique / malosymptomatique (ce dernier est souvent détecté dans l'athérosclérose combinée des artères des membres inférieurs, la pathologie coronarienne);
- évaluation de la gravité des déficits neurologiques, des dommages mentaux, des troubles psychologiques;
- évaluation de la gravité de la dyslipémie et des troubles de l'hémostase;
- le fait de la présence et de la gravité des maladies concomitantes et de fond (diabète sucré, hypertension, ulcère gastroduodénal);
- identification des facteurs de risque neurologiques et somatiques de complications des interventions chirurgicales.
Des méthodes classiques d'examen neurologique et de laboratoire, des méthodes fonctionnelles d'évaluation de l'état fonctionnel des systèmes cardiovasculaire et respiratoire sont utilisées. Les principaux symptômes cliniques des lésions occlusives des grandes artères du cou sont:
- pulsation asymétrique des artères temporales carotides et superficielles;
- bruit vasculaire entendu par le phonendoscope dans la projection de la bifurcation de l'artère carotide (chez 68% il est observé avec des sténoses de plus de 70% de diamètre);
- diminution de la pression dans l'artère centrale rétinienne.
La présence d'indications anamnestiques d'ischémie aiguë du cerveau ou de la rétine, le fait de détecter une athérosclérose des artères des membres inférieurs, des artères coronaires est à la base d'un examen approfondi du cerveau et de son système vasculaire pour exclure les lésions locales qui sont des facteurs de risque d'accident vasculaire cérébral primaire ou récurrent. La liste des techniques instrumentales conçues pour ce type de recherche est longue, et il est donc conseillé d'adhérer à un certain algorithme qui vous permet d'agir de manière cohérente avec l'utilisation croissante de modalités de diagnostic de moins invasives à plus traumatiques et informatives.
Les indications du traitement chirurgical sont DAVM, caractérisé par:
- évolution symptomatique;
- la présence de drainage dans le système veineux cortical.
Les principales tâches de la recherche diagnostique sont: - la détection des lésions occlusives de l'ACI;
Évaluation de la localisation et de la gravité de la sténose;
Détermination de l'état des réserves structurelles et fonctionnelles de compensation;
Détermination de la structure et de l'activité embologique d'une plaque athéroscléreuse;
Etude de l'état morphologique et fonctionnel du cerveau;
Détermination du type d'évolution de la maladie;
Évaluation des facteurs de risque pour la chirurgie.
La séquence optimale pour l'utilisation de méthodes individuelles de diagnostic fonctionnel et radiologique pour détecter les lésions occlusives des principales artères du cou et du cerveau peut être la suivante:
Évaluation de l'état du cerveau
IRM du cerveau
Potentiels évoqués somatosensoriels et visuels
Évaluation de l'état du système vasculaire cérébral
Évaluation de la gravité des changements morphologiques:
Scanner recto-verso des artères du cou
Évaluation de l'état fonctionnel:
Tomographie par émission de photons uniques ou par émission de positons
La tâche des méthodes de rayonnement pour évaluer l'état du cerveau est d'exclure les causes de déficit neurologique autres que l'ischémie. Actuellement, la sensibilité de l'IRM dans la détection précoce des signes de lésions cérébrales ischémiques dépasse le scanner et est d'environ 90% contre 60% pour le scanner. Le signe initial, reflétant indirectement une violation de la circulation cérébrale, peut déjà apparaître dans les premières heures, voire les minutes d'un AVC. Un facteur important dans le choix du moment et du type de traitement chirurgical est le rapport de la taille des foyers de lésions cérébrales ischémiques en fonction des données CT et IRM. La prédominance du volume cérébral, avec des changements visibles du signal en IRM par rapport à celui obtenu en TDM, indique le caractère potentiellement réversible de la perte neurologique.
L'évaluation de l'état fonctionnel du cerveau est réalisée à l'aide de méthodes de diagnostic électrophysiologique. Il vise à déterminer la cohérence fonctionnelle et la «mobilité» de l'analyseur moteur, caractérise indirectement l'état de l'appareil conducteur, la fonction intégrative du cerveau et le système de circulation cérébrale.
Le rôle principal dans la détermination des indications pour le traitement chirurgical des lésions athéroscléreuses des principales artères de la tête et du cou est joué par des méthodes de diagnostic par ultrasons et par rayonnement vasculaire. Ils permettent de déterminer la nature et le degré de la lésion occlusive, l'état des mécanismes compensatoires et l'état fonctionnel de l'hémodynamique cérébrale.
L'échographie Doppler est la principale méthode de dépistage des lésions sténotiques occlusives suspectées des principales artères de la tête et du cou. Dans le même temps, une combinaison de schémas Doppler spécifiques de «sténose», «débit résiduel» et «perfusion entravée» à différents niveaux du lit précérébral est caractéristique de la sténose des artères de plus de 50% de diamètre, ce qui permet dans la plupart des cas avec précision (sensibilité 79%; spécificité - 88 %) pour diagnostiquer le niveau et le degré des lésions artérielles. Le changement le plus caractéristique de la sténose de l'artère carotide interne est une augmentation de la fréquence systolique / de la vitesse du flux sanguin à l'embouchure de l'artère affectée, ce qui permet de déterminer avec précision le degré de rétrécissement de l'artère en diamètre (voir tableau).
Tableau 1. Rapport de la fréquence systolique maximale (vitesse)
dans la bouche de l'ICA avec un degré de sténose. (Spencer, député, 1997)
pour capteur 4CW
Outre la gradation du degré de sténose en fonction de la vitesse linéaire maximale du flux sanguin, l'échographie Doppler permet de déterminer le degré de signification hémodynamique de la lésion en fonction du fonctionnement des voies détournées de l'apport sanguin au cerveau, du degré de diminution de la pression de perfusion dû à la sténose. La technique permet de détecter les sténoses / occlusions échelonnées des segments intracrâniens de l'ICA / MCA. Sur la base des résultats des tests de compression (clampage de l'artère carotide dans le cou), il est possible de prédire le risque de développer des complications neurologiques lors du passage de la sténose ICA à l'occlusion, ce qui permet de recommander une intervention chirurgicale même avec un moindre rétrécissement de l'artère. La TCD est la seule technique permettant la détection en temps réel des microemboles, dont la source est une plaque athéroscléreuse instable de l'artère carotide (Fig. 2). Lors de la détermination des indications de l'endartériectomie carotidienne, grâce à une évaluation précise de l'état de l'apport sanguin collatéral, le TCD permet d'évaluer la nécessité d'un pontage intraluminal temporaire au stade du clampage de l'artère carotide. L'utilisation du TCD n'a pas d'alternative pour la surveillance peropératoire pendant l'endartériectomie carotidienne et l'observation postopératoire.
La numérisation duplex permet une détection précise de la sténose de l'artère carotide extracrânienne, la détermination de la structure, la taille, la forme et les complications de la plaque athéroscléreuse. La numérisation en mode bidimensionnel (mode B) permet de déterminer la densité de l'athérome, l'état de la paroi interne de l'artère - l'épaisseur de la couche intima-média, pour caractériser la longueur des lésions athéroscléreuses. La connexion du mode Doppler fournit une analyse spectrale de la vitesse linéaire du flux sanguin dans la zone de sténose et sa gradation. La visualisation des flux sanguins dans les modes de cartographie couleur du spectre Doppler et de l'énergie (angiographie par ultrasons) permet d'obtenir une image de la lumière du lit vasculaire de manière non invasive. La technique a fait ses preuves comme moyen de diagnostic préopératoire de la sténose et des occlusions des artères carotides, ainsi que comme moyen de contrôle postopératoire.
L'angiographie en spirale CT (SCTA) est une méthode moderne non invasive pour la visualisation complexe de la lumière du lit vasculaire, la paroi vasculaire des structures paravasales. Un signe de lésions athéroscléreuses de la partie extracrânienne des artères carotides sur des coupes axiales en SCTA est une plaque athéroscléreuse, qui se manifeste par un changement local des caractéristiques d'épaisseur et de densité de la paroi vasculaire, un défaut de remplissage de la lumière du vaisseau.
La méthode optimale pour présenter les données SCTA pour les lésions sténosantes des artères carotides est la projection d'intensité maximale, qui permet d'évaluer les artères carotides sur une longueur considérable. L'obtention de 8 à 12 projections à différents angles vous permet d'estimer l'étendue de la zone touchée, afin de déterminer le degré de rétrécissement du navire. Les signes de lésions athéroscléreuses sont l'irrégularité du contour du vaisseau, «défaut de remplissage» sur une ou plusieurs saillies correctement construites. En présence d'un «défaut de remplissage» sur plusieurs reconstructions consécutives, le calcul du pourcentage de sténose est effectué selon le plus grand rétrécissement (Fig. 3). La sensibilité du SCTA dans le diagnostic du degré de sténose est de 100%, la spécificité est de 87,5%.
Les possibilités de l'angiographie par résonance magnétique (MR-A) dans le diagnostic de la sténose de l'artère carotide sont quelque peu inférieures en raison de la résolution limitée de la méthode en raison de l'effet négatif de la vitesse linéaire élevée du flux sanguin, de la pulsation artérielle et des mouvements respiratoires du patient. L'intérêt de la MR-A se révèle dans le diagnostic de la sténose et des occlusions des branches intracrâniennes des artères carotides. MR-A du cercle artériel vise à étudier le flux sanguin collatéral. S'il y a un cercle artériel fermé, les artères communicantes antérieures et postérieures sont visualisées. Avec une hypoplasie des artères conjonctives ou leur désolation secondaire dans l'artériolosclérose, elles ne sont pas visibles sur les angiogrammes tridimensionnels typiques à temps de vol (3D TOF). Pour évaluer l'état du cercle artériel, il est préférable d'utiliser le contraste de phase MR-A (RS).
SPKTA et MRA sont des méthodes concurrentes, c'est pourquoi la préférence est donnée à l'une d'entre elles, en fonction des facteurs de disponibilité, du niveau de dommage attendu et du volume des tâches de diagnostic.
L'angiographie cérébrale est l'étalon-or pour visualiser la lumière du lit vasculaire. Malheureusement, l'image angiographique ne caractérise qu'indirectement l'état de la paroi vasculaire, l'état fonctionnel de l'hémodynamique cérébrale et l'état de l'apport sanguin collatéral au cerveau dans les lésions occlusives des artères principales.
Actuellement, les principales indications pour une étude angiographique sont diagnostiquées des lésions occlusives-sténotiques hémodynamiquement significatives des principales artères du cerveau et du cou, qui sont considérées comme un objet potentiel de correction chirurgicale, notamment en cas de divergences diagnostiques selon différentes méthodes, ou en cas de sténose échelonnée de la partie intracrânienne de l'interne. artère carotide.
Dans 80% des cas, les indications pour l'endartériectomie carotidienne sont faites sans étude angiographique, ce qui, compte tenu du caractère traumatique de cette méthode d'étude (4% des accidents vasculaires cérébraux ischémiques lors d'une angiographie chez les patients atteints de PNMC), peut améliorer significativement les statistiques des résultats du traitement chirurgical.
Les principales tâches diagnostiques de la panagiographie cérébrale chez les patients atteints d'athérosclérose cérébrale sont les suivantes:
- identification de tous les foyers de lésions athéroscléreuses des principales artères du cou et du cerveau (les sténoses de plus de 30% sont prises en compte);
- détermination du degré de rétrécissement de la lumière des piscines vasculaires affectées;
- exclusion des «facteurs de risque angiographiques» du traitement chirurgical (occlusion de l'ICA opposé, plaque athéroscléreuse étendue, bifurcation élevée du CCA);
- exclusion de l'ulcération de la plaque athéroscléreuse;
- identification des déformations pathologiques des artères carotides du cou;
- évaluation des sources et des voies de l'apport sanguin collatéral au bassin vasculaire affecté en mettant l'accent sur l'identification des marqueurs de l'insuffisance circulatoire décompensée (anastomose naso-orbitaire fonctionnelle et collatérales corticales).
La figure 4 montre des angiogrammes typiques des artères carotides avec sténose et occlusion de l'artère carotide interne dans le cou.
b) Occlusion athéroscléreuse chronique de l'artère carotide interne.
La principale méthode d'évaluation de l'état fonctionnel de l'hémodynamique cérébrale en clinique est l'échographie Doppler transcrânienne avec des charges de test fonctionnelles. Sur la base des résultats des tests de réactivité et d'autorégulation du flux sanguin cérébral, le degré d'insuffisance de la circulation cérébrale et de la réserve hémodynamique est déterminé. Il est nécessaire de différencier les réserves structurelles et fonctionnelles de compensation.
Le premier caractérise la qualité de l'apport sanguin collatéral au bassin vasculaire de l'artère carotide sténosée / occluse. Les valeurs de la vitesse linéaire du flux sanguin dans l'artère cérébrale moyenne, le niveau des indices de résistance périphérique, le degré d'asymétrie interhémisphérique, le sens du flux dans les artères de connexion et l'anastomose périorbitaire de la vascularisation permettent de déterminer la suffisance de la circulation collatérale. Toutes choses étant égales par ailleurs, l'approvisionnement en sang collatéral décompensé est la base du choix des méthodes chirurgicales de traitement.
L'état de la réserve fonctionnelle de compensation est déterminé par le niveau de réactivité et les indices d'autorégulation dans le système vasculaire affecté. Une réactivité absente ou inversée, qui est généralement observée avec un apport sanguin collatéral décompensé, indique un risque accru d'infarctus cérébral hémodynamique et la justification d'une revascularisation chirurgicale du cerveau.
Le traitement chirurgical de l'athérosclérose cérébrale poursuit principalement des objectifs préventifs et fait partie intégrante d'un ensemble de mesures de prévention secondaire de l'infarctus cérébral ischémique. Depuis, diverses méthodes de revascularisation chirurgicale du cerveau ont été développées:
Endartériectomie carotidienne et autres opérations de reconstruction sur la bifurcation ICA;
Shunt extra-anatomique (EICMA);
Angioplastie transluminale percutanée avec stent;
Correction des déformations des parties extracrâniennes des artères principales;
Interventions sur le système nerveux autonome.
À partir de la liste ci-dessus, à l'heure actuelle, au cours de nombreuses études coopératives, l'efficacité préventive de la seule endartériectomie carotidienne a été statistiquement prouvée. La valeur prophylactique de l'angioplastie transluminale, due à une accumulation insuffisante d'observations cliniques, n'a pas encore été prouvée, bien que des résultats préliminaires suggèrent son efficacité assez élevée. La valeur prophylactique de l'opération de création d'EICMA, de correction des déformations artérielles et d'interventions sur le système nerveux autonome, malgré l'expérience considérable dans cette section de la chirurgie, n'a pas été prouvée. Selon la recherche coopérative internationale de M. l'efficacité de la correction chirurgicale ne diffère pas de l'efficacité du traitement médicamenteux, ce qui n'exclut pas l'utilisation de ces méthodes pour corriger les lésions occlusives chez certains groupes de patients.
Endartériectomie carotidienne.
Les idées modernes sur l'efficacité prophylactique de l'endartériectomie carotidienne étaient le résultat d'études cliniques randomisées sur l'efficacité de l'endartériectomie carotidienne chez des patients symptomatiques et asymptomatiques réalisées depuis des années. Les principaux résultats de la recherche sont présentés dans les tableaux 2 et 3.
Tableau 2. Résultats des études coopératives chez des patients présentant une sténose ICA symptomatique
Note NASCET - Essai d'endartériectomie carotidienne de sténose en Amérique du Nord
ECST - Essai européen sur la sténose carotidienne
Tableau 3. Résultats des études coopératives chez des patients présentant une sténose ICA asymptomatique
Note VACT - Essai coopératif des anciens combattants
ACAS - Sténose asymptomatique de l'artère carotide
Pour les patients présentant une sténose symptomatique, il a été constaté:
- La CE permet une prévention fiable de l'AVC ipsilatéral ou de la PNMC progressive chez les patients présentant une sténose critique. L'effet préventif est obtenu peu de temps après l'opération, il dure 3-5 ans de suivi, ne dépend pas d'autres facteurs de risque.
- L'incidence des AVC dans les groupes de patients non opérés dépasse largement les taux obtenus dans les premiers essais prospectifs randomisés et est de 15 à 20% par an (NASCET, VASST).
- Une précision insuffisante du balayage duplex des artères carotides permet de recommander un examen angiographique pour les patients avec des degrés intermédiaires de sténose avant de déterminer les tactiques de traitement.
- L'efficacité prophylactique de la CE dépend du niveau de complications périopératoires.
Dans la sténose asymptomatique, les conclusions sont moins catégoriques. L'endartériectomie carotidienne ne peut être recommandée que sur la base d'une étude approfondie d'un certain nombre de facteurs: le degré de sténose, la progression du rétrécissement de l'artère, le degré de lésion sténosante de l'artère opposée, l'évaluation de l'apport sanguin collatéral au cerveau, la présence d'infarctus cérébraux silencieux selon CT, la présence d'ulcération de la plaque. L'opération ne doit être pratiquée que chez les patients présentant un faible risque de complications (3-4%).
Actuellement, les éléments suivants peuvent être considérés comme certaines indications et contre-indications de la CE:
CE chez les patients «symptomatiques»
... sténose\u003e 70% avec un taux de complications périopératoires inférieur à 6%;
Thrombose ICA aiguë;
AVC développemental;
Sténose embologique 30-69%;
Dissection aortique aiguë;
CE chez les patients «asymptomatiques»
... sténose\u003e 60% avec un taux de complication prévu inférieur à 2%;
Sténose\u003e 60% avec un taux de complications prévu inférieur à 4-6%.
- 60% de sténose avec un risque de complication\u003e 6%.
Lors des indications pour l'endartériectomie carotidienne, il est nécessaire de se rappeler la valeur préventive de l'opération et, par conséquent, la fréquence des complications de l'opération ne doit pas dépasser le risque de l'évolution naturelle de la maladie. Les taux de complications acceptables de la CE ont été déterminés par le Comité de l'American Heart Association sur l'endartériectomie carotidienne du Stroke Council de l'American Heart Association. Le taux de mortalité ne doit pas dépasser 2%.
Afin de déterminer le rapport entre le risque «acceptable» et le risque individuel de complications lors de la planification de l'opération, un schéma de prédiction des complications cérébrovasculaires peut être utilisé (Sundt T.M., 1975). Le risque attendu de complications est déterminé par la combinaison individuelle de facteurs de risque neurologiques, angiographiques et somatiques (tableau 5).
- facteurs de risque neurologiques: déficit neurologique progressif, accident vasculaire cérébral aigu, PNMK, augmentant au rythme de PNMK.
- facteurs de risque somatiques: angine de poitrine, infarctus du myocarde récent, insuffisance circulatoire progressive, hypertension sévère, bronchopneumopathie chronique obstructive, âge supérieur à 70 ans.
- facteurs de risque angiographiques: occlusion de l'ICA opposé, - sténose ICA échelonnée, propagation de la plaque athéroscléreuse au-delà de la bifurcation du CCA, bifurcation élevée du CCA, thrombus intraluminal dans l'ICA.
Ainsi, en présence d'indications cliniques et angiographiques de la CE, le risque de complications de la chirurgie peut être prédit individuellement et corrélé avec le risque d'accident vasculaire cérébral dans le contexte d'une sténose artérielle existante. L'opération est inappropriée dans les cas où le risque de complications l'emporte sur le risque d'accident vasculaire cérébral dans le cours naturel de la maladie. Dans de telles situations, la préférence est donnée à des méthodes moins traumatiques de correction de la sténose, par exemple l'angioplastie carotidienne.
L'intervention chirurgicale est réalisée dans les conditions des services de chirurgie vasculaire ou de neurochirurgie. En règle générale, une anesthésie générale à plusieurs composants avec intubation trachéale est utilisée. Il est également recommandé d'utiliser une infiltration locale ou une anesthésie loco-régionale avec une solution à 0,5-1% de trimécaïne ou de lidocaïne. Quelle que soit la technique choisie, les principaux objectifs de l'anesthésie sont d'assurer une perfusion adéquate du cerveau et du myocarde aux stades de l'opération associés aux fluctuations de la pression de perfusion. En règle générale, un accès veineux central et une surveillance directe de la pression artérielle sont nécessaires. Pendant l'anesthésie aux stades du clampage de l'artère carotide, l'héparinisation systémique (100 unités par kilogramme de poids), l'hypertension artérielle induite et la protection médicamenteuse du cerveau contre l'ischémie sont utilisées. Des doses importantes de barbituriques sont utilisées comme médicaments de choix. Pour optimiser le dosage du thiopental, du propofol ou de l'étomidate de sodium (jusqu'au niveau de suppression de l'éclatement) au stade du clampage de l'artère carotide, une surveillance continue de l'EEG est recommandée. Une liste suffisante de médicaments vasoactifs est nécessaire pour la correction rapide des niveaux de pression artérielle.
L'opération est réalisée dans la position du patient sur le dos avec la tête inclinée vers l'arrière et tournée dans la direction opposée du côté affecté. Une incision cutanée, généralement linéaire ou en forme de S, est pratiquée à partir de l'apex de la mastoïde le long du bord médial du muscle sternocléidomastoïdien. Après dissection de la peau et du muscle sous-cutané le long de la ligne blanche au bord médial du muscle sternocléidomastoïdien, le vagin du faisceau neurovasculaire du cou est largement exposé, où l'artère carotide commune est trouvée, isolée et emmenée au tourniquet. En montant par étapes, la zone de bifurcation de l'artère carotide commune est brutalement disséquée. Au-dessus de la bifurcation, le nerf hypoglosse, qui traverse perpendiculairement l'artère carotide interne, est retrouvé, disséqué et retiré. La partie distale de l'artère carotide interne est soigneusement isolée, à au moins 1 cm au-dessus de l'extrémité supérieure de la plaque athéroscléreuse. L'accès à l'artère carotide interne doit être aussi court et droit que possible. Une préparation particulièrement soignée est faite de la paroi postéro-externe de l'ICA, qui porte généralement la plaque. En règle générale, un processus d'adhérence périartérielle plus ou moins prononcé est observé le long de ce segment de l'artère. Lors de la dissection des artères, la palpation et le déplacement des vaisseaux doivent être évités, en particulier dans la zone de localisation des plaques athéroscléreuses.
Après avoir préparé les artères pour le clampage, l'héparine est injectée par voie intraveineuse à une dose moyenne de 100 U par kilogramme de poids du patient. Des clips ou des clips bulldog serrent les artères carotides internes et externes. L'artère carotide commune est fermée avec une pince DeBakey ou un garrot. À partir du moment de l'arrêt du flux sanguin dans la ligne, l'anesthésiste surveille le temps de clampage.
Actuellement, les plus courantes sont deux méthodes d'endartériectomie proprement dites: classique et éversion.
En CE classique, l'artériotomie est réalisée le long de la paroi antéro-externe des artères carotides communes et internes dans la projection d'une plaque athéroscléreuse. Dans la lumière de l'artère et sur la section de paroi, une plaque athéroscléreuse est identifiée, qui, en règle générale, est facilement séparée de la couche externe du support et de l'adventice. En utilisant des dissecteurs courbes, la plaque athéroscléreuse est séparée de la paroi vasculaire sur toute la longueur de la section d'artériotomie et coupée de l'intima inchangée dans les parties proximale (carotide commune) et distale (carotide interne). Dans le segment distal du vaisseau, les lambeaux intimaux sont fixés le long de la circonférence du vaisseau avec des sutures en forme de U avec un fil atraumatique. Les restes de la plaque sont également retirés de la lumière de l'artère carotide externe. Afin d'éviter la resténose de l'artère, le plastique du vaisseau est réalisé avec un patch en expansion. L'autovéine (veine saphène de la jambe ou veine jugulaire externe), l'autoartère (artère thyroïdienne supérieure), l'autopéricarde (pour les opérations cardiaques simultanées), la dure-mère lyophilisée ou les xénomatériaux sont utilisés comme matériel pour le patch. Avant l'achèvement de la suture, la lumière de l'artère est remplie de sang et l'embolie gazeuse est évitée. Après la restauration de la circulation sanguine, un léger saignement est noté au niveau des sites d'injection, qui est contrôlé dans les 3 à 5 minutes en appuyant sur un tampon de gaze sec. En cas d'apport sanguin collatéral insuffisant au cerveau (importance fonctionnelle élevée de l'artère), après artériotomie, un shunt intraluminal temporaire est introduit dans la lumière des artères carotides communes et internes - un tube en Téflon avec un revêtement interne héparinisé d'un diamètre de 2-4 mm. Le shunt est retiré avant que les dernières sutures ne soient appliquées pour la réparation de l'artère. Les principales étapes de l'opération sont présentées dans les clips vidéo.
Lors de la réalisation de l'éversion CE, l'artère carotide interne est coupée à la bouche de l'artère carotide commune. Les couches externes de la paroi sont tournées comme un bas et soigneusement séparées de la plaque athéroscléreuse jusqu'à ce qu'elle "disparaisse". L'imposition de sutures de fixation sur l'intima dans le segment distal de l'artère n'est pas nécessaire. Après élimination de la plaque athéroscléreuse des artères carotides communes et externes, la carotide interne est amenée dans une position naturelle et réimplantée dans le CCA. L'intégrité du lit vasculaire est restaurée avec une suture circulaire continue.
Le facteur limitant de l'efficacité préventive de la CE est un niveau assez élevé de complications cérébrovasculaires périopératoires, allant de 1,6 à 24%. Jusqu'à 60% des complications se développent en peropératoire. Dans un effort continu pour réduire le risque de CE, une variété de méthodes de surveillance ont été développées pour assurer une protection adéquate du cerveau. En règle générale, ces méthodes reposent sur l'évaluation soit de l'état du lit vasculaire (mesure de la pression occlusive, du débit sanguin résiduel, échographie ou balayage Doppler peropératoire, angiographie), soit de la fonction cérébrale (surveillance EEG-IP). L'utilisation de la surveillance Doppler peropératoire a réduit l'incidence des complications cérébrovasculaires périopératoires: de 4,8% à 0,8% (n \u003d 301) (C. Jansen, 1994); de 7% à 2% (n \u003d 500) (M. Spencer, 1997).
En période postopératoire, pendant les premières heures, le traitement est effectué dans des unités de soins intensifs. La surveillance des indicateurs des fonctions vitales, le flux sanguin cérébral se poursuit. L'attention principale est accordée à la normalisation de la pression artérielle systémique, aux indicateurs d'équilibre électrolytique. Après contrôle de la qualité de la correction artérielle, pour laquelle un balayage duplex, une angiographie en spirale CT et une échographie Doppler transcrânienne sont utilisés, le patient peut être renvoyé pour un traitement ambulatoire (pendant 3-7 jours).
Les principales complications de la période postopératoire précoce (jusqu'à 30 jours) de la CE sont (la fréquence des complications selon les résultats d'une étude NASCET randomisée est indiquée entre parenthèses):
Complications systémiques:
Infarctus aigu du myocarde (4%)
AVC ischémique ou décès (5,8%)
Complications locales:
Hématome des tissus mous, saignement (5,5%)
Complications de plaies infectieuses (3,4%)
Thrombose ICA précoce
Dysfonctionnement du nerf crânien (7,6%):
L'infarctus du myocarde est une complication fréquente des interventions reconstructives sur les artères carotides et survient avec une fréquence de 0,5 à 18,2%. Les facteurs de risque de complications coronariennes postopératoires sont: l'angine de poitrine de la classe fonctionnelle III; des lésions de trois artères coronaires et du tronc de l'artère coronaire gauche, une diminution de la fraction d'éjection ventriculaire gauche à 40% ou moins, une faible tolérance à l'effort (moins de 50 W) et l'apparition d'une ischémie spontanée selon Holter Monitoring.
L'AVC ischémique est une complication grave de la CE. Des troubles ischémiques de la circulation cérébrale sont notés dans 4,2 à 6,7% des cas. Le déficit neurologique réversible représente 1/3 de tous les cas d'AVC, accident vasculaire cérébral mineur - 0,25, accident vasculaire cérébral hémisphérique - 0,5. Les causes des troubles ischémiques sont: l'embolie cérébrale (76%) et l'ischémie circulatoire lors du clampage de l'ACC et de la thrombose postopératoire (34%). Les mesures de prévention des accidents vasculaires cérébraux peropératoires sont la surveillance Doppler peropératoire des épisodes microemboliques, notamment au stade de l'accès chirurgical, la surveillance postopératoire et l'évaluation de l'état neurologique, ainsi qu'une approche sélective du pontage intraluminal au stade du clampage de l'artère carotide. La protection métabolique du cerveau pendant la chirurgie, la manipulation soigneuse des vaisseaux sanguins, la prescription d'héparine, la prévention de la sténose résiduelle et des thrombus intraluminaux ou des lambeaux intimaux, le maintien d'une tension artérielle adéquate pendant la période postopératoire sont d'une grande importance.
Les complications à long terme comprennent la resténose / occlusion de l'artère carotide due à une hyperplasie de la couche intima-média. L'incidence de la resténose peut atteindre 25%, la grande majorité restant asymptomatique. La resténose survient principalement lorsque la CE a été réalisée sans patch.
L'ANGIOPLASTIE CAROTIDE AVEC STENTING est un traitement alternatif intensivement recherché à la CE. Le but des deux interventions est de prévenir les accidents vasculaires cérébraux dus à des lésions occlusives des artères carotides extracrâniennes. Le stenting est un moyen moins invasif, moins traumatique et moins coûteux d'y parvenir.
Les premiers rapports sur l'utilisation de l'angioplastie par ballonnet dans le traitement de la sténose ICA remontent à 1987. J.Theron et al.Publié les résultats de la dilatation de la sténose de l'artère carotide chez 48 patients. Dans quatre cas, les opérations ont conduit au développement d'un accident vasculaire cérébral hémisphérique. L'utilisation de la seule dilatation par ballonnet de la sténose s'est avérée être une procédure traumatique et insuffisamment efficace. Le taux de resténose dépassait 25% et le taux de complications (AVC + mortalité) variait de 3 à 30%. Pour pallier les inconvénients de l'angioplastie, on permet une prothèse interne de la paroi artérielle en implantant un stent maillé.
Les complications des complications de l'angioplastie sont:
- infarctus hémisphérique (0,8%)
- accident vasculaire cérébral mineur (3,6%)
- complications cardiaques (0,2%)
- complications locales (0,2%)
La mortalité ne dépasse pas 0,2-1,4%. L'incidence totale des accidents vasculaires cérébraux et des décès en tant que complications de la procédure est de 3 à 3,5% pour les patients de moins de 80 ans, de 11,9 à 21% pour les patients de plus de 80 ans.
Les lésions du nerf crânien, l'hématome dans la zone d'accès et l'infection de la plaie pendant l'angioplastie sont extrêmement rares. Ainsi, l'incidence de l'endartériectomie systémique et locale en angioplastie est significativement plus faible.
L'incidence cumulée des complications neurologiques chez les patients symptomatiques et asymptomatiques de moins de 80 ans correspond à celle recommandée pour l'endartériectomie carotidienne. Chez les patients de plus de 80 ans, afin de prévenir les complications, il est nécessaire d'utiliser le soi-disant. dispositifs de protection empêchant l'embolie peropératoire du lit vasculaire cérébral.
Les dispositifs de sécurité sont soit un ballon occlusif (PercuSurge GUARDWIRE ™; Medicorp HAFR) soit une crépine (Accunet (Guidant); Angioguard (Cordis); Fil filtrant E-Trap (EPI); Neuroshield (Mednova); Medtronic; Microvena; Intratherapautics) ... L'aspect des dispositifs de protection est illustré à la figure 5. L'utilisation de dispositifs de protection peut réduire l'incidence des complications neurologiques à 4,5%
Les résultats à long terme du stenting carotidien sont également favorables. Au cours de la période de suivi de trois ans, 88% des patients n'avaient pas d'AVC ischémique. Une resténose des artères carotides opérées a été détectée dans 8% des cas la première année et dans 6% les années suivantes.
Les indications de l'angioplastie carotidienne avec stent sont les mêmes que pour la CE. Dans le même temps, un certain nombre de facteurs qui déterminent le risque élevé de complications de l'endartériectomie ne sont pas une contre-indication à la pose de stent:
L'âge des patients est supérieur à 80 ans;
Bifurcation élevée (au-dessus de C2) ou faible;
Fixation de segments de la colonne cervicale (opérations, arthrose);
Maladies qui augmentent le risque d'anesthésie;
Irradiation antérieure des organes du cou;
Endartériectomie déjà réalisée;
En attente d'un pontage coronarien;
Sténose échelonnée des artères intracrâniennes.
Les contre-indications à l'angioplastie carotidienne avec stent sont:
Patients asymptomatiques de plus de 80 ans;
Difficulté à accéder à l'artère;
Déficit neurologique sévère;
Atrophie cérébrale sévère / infarctus lacunaire;
Parmi les facteurs de risque locaux pour la pose de stent, il convient de noter:
Calcification sévère de la plaque concentrique;
Occlusion totale de l'ICA;
Déformation sévère du segment distal de l'artère carotide.
En général, l'écrasante majorité des facteurs de risque systémiques augmentent le risque de complications de la CE, et par conséquent, l'angioplastie carotidienne avec stenting peut devenir une alternative raisonnable à la chirurgie ouverte pour la sténose de l'artère carotide. La figure 6 montre le résultat d'une angioplastie carotidienne avec un stent auto-extensible.
Observation clinique - stenting de l'ICA gauche
Facteurs de risque: fumée, hypertension artérielle, dyslipémie.
Clinique de l'angine de poitrine instable pendant 3 ans. Trois ans avant l'intervention - PNMK dans le bassin de la droite MCA. Le scan duplex a révélé une sténose bilatérale de l'ICA, sténose critique de l'ICA gauche. CT scan du cerveau - pas de pathologie.
Angioplastie carotidienne avec stent de l'ICA gauche.
Lors de la planification d'une angioplastie cartidienne, en particulier de l'ICA gauche, il convient de prêter attention à:
- l'angle entre l'orifice ICA et l'arc aortique,
- le degré de lésions athéroscléreuses de l'arc aortique et de l'ACC.
L'angle aigu et l'athérosclérose prononcée compliquent les performances techniques de l'opération.
- L'introducteur 9F a été installé dans l'artère fémorale commune droite. L'arc aortique a été visualisé dans la projection oblique gauche à un angle de 45 ° (Fig. 1).
- L'artère carotide commune gauche a été cathétérisée avec un bateau 5F Simmons III (Cordis). La bifurcation du CCA gauche a été visualisée en projection latérale (vidéo1).
- Cathétérisme de l'artère carotide externe avec un fil glide Terumo angulé 0,035 ”(Radifocus), un cathéter 5F Simmons III (Cordis) est installé dans l'artère carotide externe (vidéo 2).
- Glidewire Terumo incliné 0,035 "(Radifocus) changé en 0,035" Guide Amplatz Super rigide (Boston Scientific Meditech), cathéter 5F Simmons III (Cordis) retiré (vidéo 3).
- Le cathéter guide 9F Multipurpose A1 0,098 ″ ID (Cordis) est inséré dans le CCA sous le niveau de bifurcation (vidéo 4).
- Guide Amplatz Super rigide de 0,035 po (Boston Scientific Meditech) retiré (vidéo 5).
- Angiographie de la bifurcation affectée du CCA: sténose critique de l'orifice de l'ICA gauche (vidéo 6).
- La zone de sténose a été soigneusement pontée avec un guide d'échange de 0,014 "x 300 mm ST EX Hannibal guide (Boston Scientific) (vidéo7).
- Pré-dilatation de la sténose avec un ballon coronaire Goldie 4,0 x 20 mm (Boston Scientific) (Fig. 2).
- Wallstent auto-expansible 8,0 x 30 mm (Boston Scientific) est installé dans la projection de la sténose avec la capture de la zone de bifurcation (vidéo 8).
- Dilatation finale de la sténose avec un cathéter à ballonnet de 6,0 x 20 mm (Boston Scientific) (Fig. 3).
- Le résultat final: la sténose de l'artère carotide interne est éliminée (vidéo 9); contrôle de l'angiographie cérébrale - la perméabilité des principales branches intracrâniennes de l'ACI n'est pas altérée (vidéo 10).
Un stenting sélectif peut être réalisé chez les patients présentant une sténose symptomatique des segments intracrâniens des artères carotides et de leurs branches. A ces fins, des stents coronariens d'un diamètre allant jusqu'à 4 mm ou des stents carotidiens spécialisés développés ces dernières années sont utilisés. L'expérience de telles interventions est encore insuffisante pour les recommander pour une utilisation généralisée.
Pendant longtemps, la revascularisation du cerveau avec occlusion ICA est restée un problème insoluble. Le niveau élevé de complications de la thrombintimectomie de l'ACI en occlusion chronique contraint à abandonner la tactique des interventions directes. De nombreuses études sur ce problème ont montré que la principale cause d'insuffisance cérébrovasculaire progressive dans l'occlusion de l'ACI est un apport sanguin collatéral naturel insuffisant au cerveau. L'échec circulatoire a conduit au développement d'accidents vasculaires cérébraux récurrents dans 9 à 12% des cas au cours de la première année, 20 à 50% en cinq ans avec un taux de mortalité pouvant atteindre 40%. L'un des moyens les plus adéquats pour augmenter le niveau de pression de perfusion dans le bassin de l'artère occluse est de créer un shunt de dérivation.
L'idée de l'opération a été exprimée en 1912 par E. Crutrie, et en 1967, Donaghy et Yasargil ont rendu compte de la première expérience réussie de création d'une ANASTOMOSE MICROVASCULAIRE EXTRA-INTRACRANIENNE (EICMA) entre les artères cérébrales superficielles temporales et moyennes dans l'occlusion chronique de l'artère carotide interne. L'opération s'est généralisée au fil des années. Dans un certain nombre d'études, un effet thérapeutique à la fois préventif et prononcé de l'opération a été noté pour des déficits neurologiques légers et modérés après un AVC terminé.
Jusqu'en 1982, les neurochirurgiens du monde entier ont commencé à utiliser EICMA uniquement pour l'occlusion de l'ICA et du MCA, mais aussi pour les sténoses échelonnées, les sténoses de l'ICA dans le segment extracrânien, l'occlusion du CCA. Certains auteurs ont proposé la création de l'EICMA comme méthode de traitement des patients présentant un tableau clinique d'AVC ischémique dans le bassin de l'artère carotide en l'absence de toute pathologie selon l'angiographie cérébrale (Schnidek P. et al., 1978). Mais déjà à ce moment, certains auteurs ont noté l'absence de l'effet attendu chez les patients atteints d'EICMA. Initialement, cela était associé à la prescription de la maladie, plus tard - à la présence de manifestations cliniques prononcées d'AVC ischémique chez certains patients, à la présence de bonnes voies naturelles de circulation collatérale ou à leur absence. Pendant cette période, il n'a pas été possible d'élaborer des indications uniformes pour l'opération de création d'EIKMA. Lors d'un atelier consacré à ces questions, il a été dit qu '«à l'heure actuelle, il est plus facile de définir les contre-indications à l'EICMA que d'indiquer le groupe de patients auquel il est indiqué» (Kupch A.Ya., 1987).
La publication des résultats de l'International Cooperative Study () a significativement accru l'attitude négative envers cette opération, dont la principale conclusion était l'absence de rôle de l'EICMA dans la prévention des AVC ischémiques. Les tentatives pour prouver l'efficacité de l'opération chez les patients présentant une occlusion bilatérale de l'ACI ont également échoué et, par conséquent, dans la plupart des pays européens et aux États-Unis, l'opération de création d'EICMA n'est pas recommandée comme mesure de prévention des accidents vasculaires cérébraux chez les patients atteints d'athérosclérose cérébrale. L'étude a également identifié les résultats techniques de l'opération. La perméabilité de la microanastomose a été notée dans 96% des cas. La mortalité périopératoire était de 0,6%, l'invalidité - 2,5%. Malgré les résultats publiés précédemment, la valeur prophylactique de la chirurgie était la même que celle de l'aspirine. Cependant, plus tard, dans les publications et au VIII Symposium international sur les anastomoses microchirurgicales dans l'ischémie cérébrale à Florence (1986), il y a eu une vive critique de la méthodologie de recherche. L'étude cumulative des résultats à long terme, sans prendre en compte les indications et contre-indications de l'EICMA, a été l'un des domaines les plus vulnérables de l'étude. Un des rapports résonnait directement la phrase: "Les résultats de l'étude coopérative sont bons car ils nous ont permis d'identifier un groupe de patients pour lesquels un traitement chirurgical n'est pas indiqué." La recommandation du symposium était une proposition de poursuivre les travaux vers un développement plus clair des indications de l'EICMA et une étude coopérative répétée tenant compte des commentaires identifiés (Diaz F.G. et al, 1987). Les recherches sur ce sujet se poursuivent, le nombre de patients opérés augmente, de nouvelles techniques chirurgicales sont proposées et des indications mises à jour sont en cours d'élaboration.
Le complexe diagnostique ne diffère pas de celui utilisé dans l'examen des patients atteints d'athérosclérose cérébrale, puisque l'occlusion de l'ACI est, en fait, une sténose à 100%. Une attention particulière est portée à l'évaluation de l'état de l'apport sanguin collatéral à l'hémisphère affecté et de l'état de la réserve de perfusion cérébrale. Il a été prouvé que l'efficacité hémodynamique d'EIKMA est une condition préalable aux indications chirurgicales.
L'effet clinique et préventif ne peut être obtenu qu'avec un fonctionnement adéquat de la voie nouvellement créée de l'apport sanguin collatéral au cerveau. La principale condition de la signification hémodynamique de l'EICMA est l'insuffisance initiale de l'apport sanguin collatéral naturel au bassin carotidien affecté, dont le critère est une réactivité cérébrovasculaire extrêmement faible ou inversée (sur la base des résultats de la charge fonctionnelle en dioxyde de carbone), qui peut être déterminée par une étude Doppler.
Les facteurs influençant l'efficacité clinique et prophylactique de l'EICMA sont: le type d'accident vasculaire cérébral, le degré de troubles neurologiques à la veille de l'opération, la taille et la localisation des foyers de lésions cérébrales ischémiques selon les données CT, et le degré d'efficacité hémodynamique de l'anastomose.
Les indications modernes pour l'opération de création d'EICMA dans les lésions athéroscléreuses du bassin carotidien peuvent être formulées comme suit:
Lésions segmentaires inopérables des gros vaisseaux (ICA / MCA), inaccessibles pour la correction chirurgicale extracrânienne.
Évolution cliniquement symptomatique de la maladie cérébrale ischémique avec manifestations sous forme de troubles transitoires de la circulation cérébrale, déficit neurologique ischémique réversible (accident vasculaire cérébral mineur) et conséquences d'un accident vasculaire cérébral terminé avec des effets résiduels légers.
L'absence dans la substance du cerveau de changements post-ischémiques étendus et profonds avec une prédominance du fonctionnel (réversible) sur l'organique.
Insuffisance circulatoire décompensée dans le bassin du MCA ipsilatéral. - Absence de signes d'embolie cardiogénique.
Les critères d'insuffisance circulatoire décompensée dans l'ACM du côté de l'occlusion ICA (ou d'autres lésions du bassin carotidien) sont:
- insuffisance de la réserve compensatoire structurelle (insuffisance des sources et des voies d'approvisionnement en sang collatéral vers le cerveau);
- absence ou inversion de la réactivité cérébrovasculaire et de l'autorégulation.
L'échographie Doppler transcrânienne est l'outil de diagnostic optimal pour déterminer le degré d'insuffisance circulatoire dans la carotide. Les critères Doppler pour les points ci-dessus sont:
Une diminution prononcée de la vitesse linéaire moyenne du flux sanguin dans le MCA (indice d'asymétrie supérieur à 25%);
Une diminution prononcée de l'indice de résistance périphérique dans le MCA (indice de pulsation de transmission
Actuellement, le soi-disant. Indications «thérapeutiques», «prophylactiques» et «protectrices» pour la création de l'EICMA (Spiridonov AA et al., 2000).
En cas d'association d'occlusion de l'ACI avec des lésions d'autres artères majeures du cou, des interventions prioritaires sont réalisées dans les régions extracrâniennes pour assurer les conditions les plus favorables au fonctionnement de l'EICMA.
L'introduction de techniques microchirurgicales a augmenté l'efficacité des interventions neurovasculaires, mais il existe un certain risque de défauts techniques lors de ces opérations. A cet égard, des méthodes d'évaluation du flux sanguin dans les vaisseaux lors de la manipulation ont été développées et sont en cours d'amélioration. Un contrôle de qualité rigoureux de la reconstruction microvasculaire est la clé du succès final et de la création d'une microanastomose fonctionnelle (Fig. 7).
En période postopératoire, l'évaluation du fonctionnement de l'anastomose microvasculaire est également réalisée à l'aide de systèmes Doppler à ultrasons, à la fois linéaires et à balayage, ce qui permet d'estimer grossièrement le débit sanguin volumétrique dans l'anastomose, qui varie de 40 à 200 ml / min.
L'effet prophylactique de l'opération de création EIKMA dépend à la fois du degré de compensation des fonctions neurologiques avant l'opération et de l'importance hémodynamique de l'anastomose (Tableau 6).
Tableau 6. Efficacité prophylactique de l'EICMA à divers degrés de troubles neurologiques et types d'anastomose (% de patients indemnes d'AVC ischémique) (Spiridonov AA et al., 2000).
Ainsi, le fait de l'occlusion du vaisseau principal n'est pas encore une raison pour effectuer une intervention. Seule une sélection rigoureuse basée sur des critères cliniques et hémodynamiques peut déterminer le groupe de patients nécessitant une revascularisation cérébrale en créant un EICMA.
La prise en charge postopératoire des patients après des interventions de reconstruction et de revascularisation doit inclure une surveillance attentive des fonctions neurologiques; correction des troubles de l'hémodynamique systémique, principalement l'hypertension artérielle; thérapie médicamenteuse contrôlée. Le traitement médicamenteux principal est constitué de médicaments qui affectent le système hémostatique. L'aspirine (mg par jour) en association avec le curantil (300 mg par jour) reste le médicament de choix. En cas de récidive d'épisodes thromboemboliques, un anticoagulant indirect (phényline, pélentan, warfarine) est prescrit à une dose qui réduit l'indice de prothrombine à 60-80%.
Tous les 6 mois, il est nécessaire de réaliser des examens de contrôle afin d'évaluer l'état de l'artère dans la zone de reconstruction, pour laquelle il est conseillé d'utiliser des techniques d'échographie. Lorsque la resténose du segment affecté est détectée, une décision est prise sur les indications de réopération.
Sans aucun doute, l'introduction même du "débridement chirurgical général" ne résoudra pas le problème des accidents vasculaires cérébraux dans notre pays, qui se caractérise par un niveau extrêmement bas de prévention des maladies du système cardiovasculaire. Malgré le fait que seulement 20% des accidents vasculaires cérébraux aigus se produisent en raison de lésions oblitérantes de grandes artères du cerveau, une correction chirurgicale rapide permet de prévenir les accidents vasculaires dans le groupe le plus socialement valable de la population en âge de travailler.

