Бесструктурные массы в пунктате молочной железы. Ассоциация микроволновой радиотермометрии. Цитология при раке молочной железы
Всего страниц: 20
Страницы: ... 13
...
|
Должность: Образование |
Вопрос: Моему сыну 15 лет(в январе 16).При прохождении УЗИ щитовидной железы следующие результаты:правая доля 47х17х15 не гомогенная,узел 9 мм и жидкостные вкрапления(множественные)до 3 мм,правая яр.вена 2мм,перешеек 4мм,левая яр.вена 17 мм,левая доля 28х10х8.не гомогенная.Susp.аномалия строения сосудистых пучков шеи.
Параллельно направлен на РЭГ.Заключение:Снижение функции кровенаполнения сосудов головного мозга,наиболее выражено в бассейне позвоночных артерий.Выраженная гиповолемия с ассиметрией ОМd>OMs.Как взаимосвязаны эти заключения?
Он занимается спортом(плаванием)довольно активно.Каков возможный диагноз и разрешены ли при нём интенсивные спортивные нагрузки?
Ответ врача: Здравствуйте. Наличие узлов щитовидной железы и снижение кровоснабжения в бассейне позвоночных артерий – два самостоятельных заболевания. Прямой связи между ними, вероятнее всего, нет. К сожалению, без осмотра невозможно установить диагноз, назначить лечение и давать рекомендации по физическим нагрузкам. Важно учитывать все особенности клинической картины заболевания. Вам следует проконсультироваться с эндокринологом, невропатологом.
Медицинские услуги в Москве:
Вопрос: здравствуйте. у меня уже 3 месяца держится температура 37,2-37,4. прошла кучу обследований ничего не нашли. а вчера сделала УЗИ щитовидки.
вот что написали:
правая доля 1,7*1,8*4,5 см
перешеек 0,6 см
левая доля 1,8*1,9*4,5 см
эхогенность - значительно повышена. структура диф. неоднородна. по всей - множ. анэхогенные включения, максимальный диаметр - 0,5 см3.
в левой д.(на границе перешейка) узел, неоднородной эхоструктуры с кистозными полостями и перегородками - 1,0*0,9 см. - пониженной эхоструктуры.
заключение: Диффузный узловой зоб.
Скажите: может ли от этого держаться такая температура?
Лечится ли это заболевание и вообще очень ли оно опасно? если я окажусь беременной в этот период - будет ли здесь угроза для плода?
Ответ врача: Здравствуйте. Необходимо продолжать обследование. Сделайте анализ гормонов щитовидной железы. Гипертиреоз (повышенное содержание гормонов щитовидной железы) может приводить к повышению температуры тела. Также возможны другие причины. К сожалению, без осмотра невозможно установить диагноз и рекомендовать лечение. Вам следует проконсультироваться с эндокринологом.
Вопрос: Здравствуйте. Дело в том, что моей маме (ей 42 года) обноружили на узи какое- то уплотнение в щитовидной железе. До этого она принимала гормоны (так как ее щитовидная железа не выробатывает достаточное количество гормона) втечении 10 лет, затем ее врач- эндокринолог отменила ей гормон, и она не пила его в течении двух месяце, за это время ее здоровье очень резко ухудшилось. Она лечится уже два года (так как в организме нарушились практически все системы: вегетативная, нервная, сердечно- сосудистая). Что такое уплотнение в щитовидной железе, насколько это опасно, к каому врачу ей следуе обратиться, чтобы провести лечение, какие лекарства применять, может быть есть какое- то народное проверенное средство? ?? Зарание, спасибо.
Ответ врача: Здравствуйте. Узел щитовидной железы требует серьезного отношения. Необходимо провести обследование, позволяющее установить точный диагноз. Кроме УЗИ может быть проведено сканирование щитовидной железы. Обязательно определить уровень гормонов крови. В ряде случаев, показано гистологическое исследование – пункция узла щитовидной железы. К сожалению, без осмотра невозможно установить диагноз и рекомендовать лечение. Вам следует проконсультироваться с эндокринологом.
Вопрос: Здравствуйте.
Моей дочери 1год. В 6 месяцев у нее увеличились грудные железы. На консультации у врача, сказали, что это мастит, к году должен пройти. Недавно обнаружил у ребенка под мышкой воспаленый лимфоузел. Оюратились к эндокринологу. Выписали что то для флоры кишечника(бефидобактарин если не ошибаюсь), посоветовали наноч мазать зеленкой соски, взяли мазок на грибок. Через день после консультации, наутро меняя памперс были в шоке, Весь памперс был в крови (выделения как при менструации). Сразу же позвонили в скорую, посоветовали консультацию у гениколога. В госпетализации отказали. К открытию пошел в поликлинику к генекологу, который ранее брал мазок. Вразумительного ничего неуслышал, пошли вместе к эндокринологу. Они посоветовались и направили нас в институт эндокринологии. Эндокринолог сказал что жизни ребенка ничего не угрожает. Выписали еще один рецепт на нестатин. Говорили что то про порошки которые надо будет пронимать до 8 лет. Сразу же поехал в институт, это было 06.08.04. Записали на прием в среду 11.08.04. Выделения идут до сих пор, правда поменьше. Жена в шоке, целыми днями плачет. Раскажите насколько это серьезно. Что делать, куда обращатся.
Выделения из соска молочной железы могут наблюдаться при различных заболеваниях. Клеточный состав выделений различен, наиболее часто встречаются клетки типа молозивных телец (пенистые, ксантомные, макрофаги-липофаги). Количество их может варьировать. Вопрос о присхождении этих клеток в настоящее время окончательно не решен, принято считать их производными как блуждающих элементов, так и эпителия. Эти клетки имеют большое сходство с моло- зивными тельцами молозива женщин в период лактации. Поэтому их и назвали клетки типа молозивных телец . Такое название обусловлено также тем, что в основе патологических процессов в молочной железе лежат дисгормональные расстройства, которые могут влиять на секреторную функцию молочной железы и вызывать процессы, сходные с лактацией.
В нативных препаратах эти клетки округлой формы, разной величины (от 8 до 80 мкм), густо заполнены каплями жира. Ядро из-за большого количества капель жира не просматривается. В препаратах, окрашенных по Паппенгейму, эти клетки светлые, с обильной, окрашивающейся в светло-голубые тона, негомогенной (мелкозернистой, пенистой или с пустотами на месте капель жира) цитоплазмой.
Ядра небольшие, одинаковые по величине, округлые, располагаются центрально или эксцентрически. Контуры ядер четкие, ровные. Хроматин в виде зерен или глыбок распределяется равномерно и окрашивается в интенсивно-фиолетовые тона. Возможно наличие пикнотичных ядер. Ядрышки почти не встречаются. Чаще всего клетки типа молозивных телец одноядерные , но могут быть и многоядерными в отличие от клеток молозива. Располагаются клетки разрозненно, группами, в виде гроздьевидных образований, а также синцития с большим количеством ядер. Значительное количество таких клеток в выделениях из соска молочной железы чаще всего отмечается при фиброзно-кистозной мастопатии; но может наблюдаться и при других заболеваниях, в частности при раке. Поэтому только по наличию клеток типа молозивных телец в выделениях из соска молочной железы нельзя с уверенностью судить о характере патологического процесса.
Плоские эпителиоциты встречаются в выделениях из соска молочной железы довольно часто, особенно в тех случаях, когда при взятии материала инструментом или предметным стеклом касаются соска, а также когда выделения берут без предварительной обработки кожи соска изотоническим раствором натрия хлорида.
Звездчатые миоэпителиоциты в выделениях из соска обнаруживаются редко. Это клетки среднего размера, вытянутой или веретенообразной формы, сходны с фибробластами. Они могут иметь также многоотростчатую и звездчатую форму и небольшие круглые или овальные ядра, расположенные в центре клетки. Контуры ядер ровные и четкие, хроматин имеет вид нежнопетлис- той сеточки или мелких зерен, хорошо воспринимает окраску. Ядрышки не обнаруживаются. Цитоплазма слегка волокнистая, окрашивается в светлые тона, иногда вокруг ядра отмечается зона просветления.

Считается, что звездчатые миоэпителиоциты попадают в выделения вместе с отторгшимся пролиферирующим эпителием, т. е. при нарушении целостности эпителиальной выстилки млечных протоков.
Клетки, выстилающие млечные протоки и млечные синусы , чаще всего мелкие или средних размеров, круглой или овальной формы (кубические или цилиндрические) эпителиоциты с эксцентрически расположенным ядром и небольшим ободком базофильной, интенсивно окрашенной или светло-голубой цитоплазмы. Возможно наличие клеток в состоянии жировой дистрофии или вакуолизации.
Эритроциты обычно обнаруживаются в выделениях из соска янтарно-желтого, кровянистого и буроватого цвета. Появление эритроцитов может быть обусловлено травмой при неосторожном выдавливании секрета или вызвано отторжением больших участков пролиферирующего эпителия. При задержке излившейся крови в просвете млечных протоков или в кистозных полостях эритроциты изменяются, и это придает выделениям буроватый оттенок.
При описании цитологического препарата необходимо указывать количество эритроцитов (большое количество, много, умеренное количество, немного, единичные) и их характер (измененные или неизмененные).
Нейтрофильные гранулоциты . При воспалительных процессах в молочной железе количество этих клеток увеличивается и они могут составлять основную массу всех клеток в препарате. При исследовании гнойных выделений нейтрофильные гранулоциты густо покрывают все поле зрения. В таких случаях они могут дистрофически изменяться и распадаться, что сопровождается появлением в препарате клеточного детрита, а также ядерных и цитоплазм этических обрывков. Среди целых клеток и их обрывков часто отмечается много нитей фибрина.
Наряду с нейтрофильными гранулоцитами в препарате обнаруживаются макрофаги и гистиоциты , что характерно для воспалительного процесса. Гнойные выделения из соска молочной железы необходимо окрашивать по Цилю-Нельсену для обнаружения микобактерий туберкулеза и по Граму для выявления друз актиномицетов.
Макрофаги морфологически трудно отличить от клеток типа молозивных телец. Для них характерно наличие в цитоплазме включений, которые хорошо различимы и в нативном, и в окрашенном препаратах. При воспалительных процессах макрофаги выявляются наряду с нейтрофильными гранулоцитами. Обнаружение в кровянистых выделениях макрофагов, содержащих гемосидерин или фрагменты эритроцитов, свидетельствует о наличии полости, заполненной кровью. Чаще всего это наблюдается при доброкачественной дисплазии (мастопатии) с внутрипротоковой пролиферацией эпителия и фомированием сосочков.
Гистиоциты - это разнообразные по величине, форме и окраске тканевые клетки. Диаметр их колеблется в пределах 10-20 мкм. Ядро овальной или бобовидной формы, с нежной структурой хроматина, располагается в центре или эксцентрично. В ядре имеется 1-2 ядрышка, которые могут не просматриваться из-за дегенеративных изменений в клетке. Цитоплазма базофильная, окрашивается в синие тона различных оттенков, нередко вакуолизирована.
Фиброциты и фибробласты - клетки удлиненной формы с овальным или палочковидным гиперхромным ядром. Цитоплазма базофильная, нередко располагается только по полюсам клетки. Фибробласты в отличие от фиброцитов имеют более молодое ядро с ядрышками и более интенсивно окрашенную базофильную цитоплазму.
Гистиоциты, фибробласты и фиброциты чаще всего встречаются при воспалительных процессах, а в период затухания процесса и организации очага деструкции они могут даже преобладать в препарате.
Гигантские многоядерные клетки . В выделениях из соска могут обнаруживаться гигантские клетки типа молозивных телец, клетки Пирогов а-Лангханса и клетки инородных тел.
Примеры использования РТМ-диагностики в
маммологии
(обследования проводились на микроволновом маммографе РТМ-01-РЭС).
1.Пациентка К., 58 лет.
Маммография
: фиброзно-кистозная мастопатия
фиброзного характера. Рубцовые изменения.
Клиника
: обе железы с явлениями диффузной кистозной мастопатии.
Послеоперационный рубец местами уплотнен. Узловые образования не определяются.
Регионарные лимфатические узлы не увеличены.
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в верхнем внутреннем квадранте.
Диагностическая пункция – эритроциты, капли жира.
Поле внутренних температур пациентки
К., 58 лет
Заключение онколога
: диффузная фиброзно-кистозная
мастопатия.
Учитывая заключение РТМ-диагностики, пациентке было назначено контрольное обследование
через 3 месяца.
Спустя 4 месяца.
РТМ – заключение
: термограмма характерна
для заболевания левой молочной железы в верхнем внутреннем квадранте.
Клиника
: левая молочная железа рубцово – изменена. Под ареолой
узловое образование плотноэластической консистенции до 1 см в диаметре с довольно
четкими контурами. Регионарные лимфатические узлы не увеличены.
Заключение онколога
: узловая фиброзно-кистозная мастопатия,
подозрение на рак.
Диагностическая пункция
: бесструктурные массы, единичные лейкоциты.
Маммография
: фиброзно-кистозная мастопатия, слева появление
узлового образования до 1,5 см в диаметре, в месте фиброза, с ободком просветления.
Диагностическая пункция
: цитограмма рака.
Окончательное заключение онколога: рак левой молочной железы.
2. Пациентка К., 53 года.
Маммография
: выраженная диффузная фиброзно-кистозная
мастопатия, неравномерное рассасывание ткани.
Клинический осмотр
: участок локального фиброза в верхних отделах
левой молочной железы.
Диагностическая пункция
: эритроциты, капли жира.
Заключение
: фиброзно-кистозная мастопатия.
РТМ – заключение
: термограмма характерна для заболевания левой
молочной железы на границе верхних квадрантов.

Поле внутренних температур пациентки К., 53 года.
Спустя 4 месяца
Клиника
: в левой молочной железе на границе верхних квадрантов
определяется участок тестоватой консистенции с ободком просветления.
Заключение:
узловая фиброзно-кистозная мастопатия, подозрение
на рак левой молочной железы.
Маммография
: на фиброзном фоне определяется участок узловой
мастопатии местами с тяжистым контуром, размером до 2,5 см в диаметре.
Заключение: подозрение на рак левой молочной железы.
Диагностическая пункция
: капли жира.
В городской больнице № 60 пациентке была произведена секторальная
резекция левой молочной железы со срочным гистологическим исследованием.
Результаты гистологического исследования
: инфильтративный
дольковый рак, в одном лимфатическом узле метастазы рака.
Послеоперационное заключение онколога
: рак левой молочной
железы IIб стадии.
Произведена мастэктомия по Пейти слева.
3. Пациентка Л., 33 лет.
Клиника
:
послеоперационный рубец
справа. В молочных железах явление умеренно выраженной дольчатости, тяжистости,
узловые образования не определяются. Заключение
: фиброзно-кистозная
мастопатия.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной
железы на границе нижних квадрантов.

Температурное поле пациентки Л., 33 лет
Спустя 1год и 8 месяцев.
Маммография
: Умеренно выраженная диффузная фиброзно-кистозная
мастопатия с мелкокистозным компонентом слева.
Клиника
: фиброзно-кистозной мастопатия, слева молозивные выделения
с примесью сукровицы.
Диагностическая пункция
: капли жира
Спустя еще 7 месяцев.
Клиника
: выделения слева серозные. В молочных железах явление
фиброзно-кистозной мастопатии.
Спустя еще 8 месяцев.
Клиника
: фиброзно-кистозная мастопатия с наличием узлового
образования слева в нижнем квадранте у ареолы. Киста?
Маммография
: остатки железистого треугольника, узловое образование
слева размером до 2 см в диаметре, типа кисты.
Диагностическая пункция
: цитологическая картина рака, возможно
слизистого.
Окончательный диагноз: рак левой молочной железы T2N0M0 II стадия.
4. Пациентка Л., 59 лет.
Маммография
Клиника
: Диффузная фиброзно-кистозная мастопатия.
РТМ – заключение
: Термограмма характерна для заболевания правой
молочной железы в хвостовом отделе.
 
|
Поле внутренних температур и термограмма пациентки Л., 59 лет
.
По результату РТМ-диагностики была произведена
диагностическая пункция.
Результат: цитограмма рака
.
5. Пациентка Б., 57 лет.
Клиника
: В левой молочной железе на границе
нижних квадрантов определяется узловое образование размером 14 мм с четкими
границами (УЗИ). При диагностической пункции получено густое содержимое.
Маммография
: Фиброзно-кистозная мастопатия. Узловое образование
на границе нижних квадрантов типа кисты.
Цитологическое исследование
: Капли жира, эритроциты.
РТМ-диагностика
: Термограмма характерна для заболевания
левой молочной железы на границе нижних квадрантов.

Поле внутренних температур и термограмма пациентки
Б., 57 лет.

Температурное поле кожи и совмещенная термограмма пациентки Б., 57 лет.
Гистологическое исследование: Инфильтрующий внутрипротоковый рак.
6. Пациентка П., 58 лет.
Маммография
: на границе наружных квадрантов
левой молочной железы определяется узловое образование неправильной формы,
размером около 3,5 см в диаметре. Структура молочной железы диффузно изменена.
Кожа, ареола утолщены.
Заключение
: отечная форма рака левой молочной железы.
Клиника
: жалобы на болезненное образование в левой молочной
железе, которое пациентка заметила 2 дня назад, поднялась температура до
38?С. Объективно – левая молочная железа резко гиперемирована, отечна, сосок
втянут. На границе наружных квадрантов пальпируется больших размеров инфильтрат,
болезненность при пальпации. В левой аксилярной области пальпируется увеличенный
лимфатический узел.
Заключение
: острый мастит.
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы.
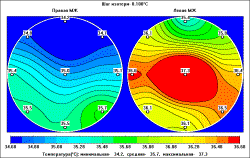
Поле внутренних температур пациентки П., 58 лет (до
лечения)
Спустя 5 месяцев
пациентка была вызвана
для контрольного РТМ-обследования
РТМ – заключение
: термограмма характерна для заболевания
левой молочной железы в нижнем наружном квадранте.

Поле внутренних температур пациентки П., 58 лет (после лечения).
Клинически у пациентки наблюдалась положительная динамика
при лечении острого мастита, однако очаг повышенной температуры в нижнем
наружном квадрате левой молочной железы не исчезал.
Спустя неделю пациентка обратилась к врачу из-за сильной боли в молочной железе,
а вскоре ее прооперировали по поводу рецидивирующего мастита.
При плановом гистологическом исследовании выявлен внутрипротоковый
рак
молочной железы
7. Пациентка Б., 45 лет.
Клиника
: на фоне фиброзно-кистозной мастопатии
на границе верхних квадрантов левой молочной железы нечетко пальпируется
уплотнение в виде грубой деформации тканей, с кожей не спаянное.
Маммография
: На границе верхних квадрантов левой молочной
железы определяется узловое образование неправильной формы
размером 1,5 х 0.7 см с тяжистыми контурами.
Заключение
: подозрение на рак левой молочной железы.
Диагностическая пункция
: бесструктурные массы, капли жира
Пересмотр рентгенограммы
: данных за рак нет.
РТМ-диагностика
: термограмма характерна для заболевания левой
МЖ на границе верхних квадрантов ближе к верхнему наружному квадранту.

Температурное поле и термограмма пациентки Б., 45 лет.
Пациентке была выполнена секторальная резекция левой молочной
железы.
Диагноз установлен после планового гистологического исследования
:
инвазивный протокововый рак, 0.9 см в диаметре, ни в одном из 11 лимфатических
узлов метастазы рака не обнаружены.
8. Пациентка Б., 50 лет.
Клиника
: в верхнем наружном квадранте
левой молочной железы определяется железистый компонент со склонностью
к узлообразованию
Маммография
: диффузная фиброзно-кистозная мастопатия более
выраженная в наружных отделах левой молочной железы.
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы.

Температурное поле и термограмма пациентки Б., 50 лет.
Диагностическая пункция
: среди эритроцитов
деструктивно измененные клетки с предраковой пролиферацией.
Пересмотр маммографических снимков
(сделанных 4 месяца до
этого): участок узловой мастопатии в верхнем наружном квадранте левой молочной
железы размером до 1,5см в диаметре, во внутреннем квадранте левой молочной
железы определяется гиперплазированная доля.
Пациентке была выполнена радикальная мастэктомия по Пейти по поводу
рака левой молочной железы.
9. Пациентка Т., 61 лет.
Первое РТМ обследование было проведено после лечения острого
мастита
РТМ-диагностика
: термограмма характерна для заболевания
левой молочной железы с очагом в верхнем наружном квадранте.

Клиника
: После проведенной терапии отечность
и гиперемия левой молочной железы исчезла. Сохраняется участок локального
фиброза.
Заключение
: Остаточные признаки левостороннего мастита. Подозрение
на рак левой молочной железы.
Диагностическая пункция
: капли жира, эритроциты.
Спустя 3 месяца
Маммография
: Без существенной динамики. В левой молочной железе
в верхнем наружном квадранте участок фиброза прежних размеров с разнокалиберными
кальцинатами.
Клиника
: Явлений воспаления и отечности нет. Сосок в левой
молочной железе втянут (всегда). Уплотнения и узловые образования не определяются.
РТМ-диагностика
: группа риска, позитивная динамика, требуется
повторное РТМ-обследование.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 6 месяцев.
Спустя еще 6 месяцев.
Клиника
: Жалоб нет. Признаков воспаления и отечности
нет. Ограниченный фиброз в левой молочной железе. Подозрение на рак левой
молочной железы.
Маммография
: На фоне инволютивных изменений в левой молочной
железе в верхнем наружном квадранте определяется участок перестройки структуры
ткани размером до 1,0 см. с тяжистыми контурами, малой интенсивности.
Заключение
: Подозрение на рак левой молочной железы.
РТМ-диагностика
: Термограмма характерна для заболевания левой
молочной железы.

Температурное поле и термограмма пациентки Т., 61 лет.
Спустя еще 1 месяц
Клиника
: После нормализации вновь отмечается гиперемия,
отечность наружных отделов левой молочной железы. Заключение
:
острый левосторонний мастит, подозрение на рак левой молочной железы.
С диагнозом подозрение на рак левой молочной железы (без цитологической верификации)
рекомендована госпитализация.
В хирургическом отделении пациентке была произведена радикальная мастэктомия
левой молочной железы по Пейти и затем проведена лучевая терапия.
10. Пациентка С., 40 лет.
Маммография
: умеренно выраженная фиброзно-кистозная
мастопатия. В правой молочной железе в нижнем наружном квадранте определяется
узловое образование неправильной формы с тяжистыми контурами, средней
интенсивности, размером до 1,5 см в диаметре.
Заключение
Клиника
: молочные железы без особенностей. Выделений нет.
В правой молочной железе в нижнем наружном квадранте пальпируется округлое
подвижное плотное образование диаметром 1,5 см. Других уплотнений и узловых
образований не определяется.
Заключение
: подозрение на рак правой молочной железы.
Диагностическая пункция
: капли жира.
: эритроциты, капли жира.
РТМ - диагностика
: Термограмма характерна для заболевания
правой молочной железы.
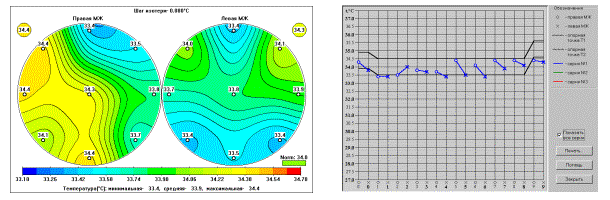
Температурное поле и термограмма пациентки С., 40 лет.
Учитывая клиническую картину, данные маммографии
и РТМ – рекомендована госпитализация с диагнозом: подозрение на рак
правой молочной железы.
Пациентке была произведена секторальная резекция правой молочной железы со срочным
гистологическим исследованием – узловая фиброзно-кистозная мастопатия.
Плановое гистологическое исследование
: медуллярный рак молочной
железы, диаметр опухолевого узла 1,7 *1,2*1,2 см.
Окончательный диагноз – рак правой молочной железы T 1 N 0 M 0 1 стадия.
11. Пациентка П., 51 лет.
Представляет интерес история болезни больной, перенесшей
радикальную секторальную резекцию и лучевую послеоперационную терапию.
В результате у пациентки образовались грубые рубцы. Через 2 года после
проведенного лечения больная была обследована в филиале ММД. Клинически
и рентгенологически получены сомнительные данные, не позволившие определенно
высказаться в отношении рецидива рака в рубце.
Данные РТМ выявили четкую гипертермию в локальной точке рубца. Последующее пункционное
исследование подтвердило наличие рецидива рака в рубце.

Температурное поле кожи и совмещенная термограмма пациентки П,51 лет.
Клиника:
в наружных отделах правой молочной
железы пальпируется участок локального фиброза. Отек правой руки после
плавания- лимфостаз
Маммография:
в верхнем наружном квадранте правой молочной
железы определяется участок локального фиброза с нечеткими контурами размером
около 1,5см. Отрицательная динамика.
Заключение
: подозрение на рак правой молочной железы.
РТМ – обследование:
термограмма характерна для заболевания
правой молочной железы у ареолы. Появление термоасимметрии по ИК датчику на
границе наружных квадрантов у ареолы в правой молочной железе.
Диагностическая пункция:
цитограмма рака
Гистологическое заключение: в зоне послеоперационного рубца подкожно
определяется узелок диаметром 0,4 см - рецидив инфильтрирующего протокового
рака.
12. Пациентка К., 54 лет.
Январь 98г
.- Маммография
: фиброзно-жировая
инволюция с участками фиброза.
Клиника
: жалобы на уплотнение справа. Справа на грудной
стенке липома.
Диагностическая пункция
: капли жира.

РТМ - диагностика
: группа риска. Наблюдается повышение
внутренних температур по обеим молочным железам, больше слева. Требуется повторное
РТМ - обследование.
Февраль 98г
.- РТМ - диагностика
: термограмма
характерна для заболевания левой молочной железы.
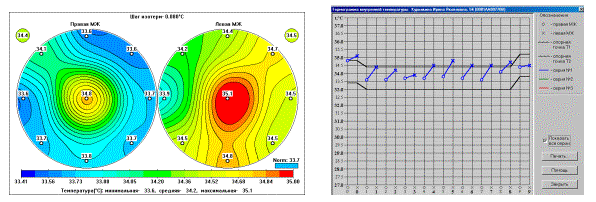
Температурное поле и термограмма пациентки К., 54 лет.
Повторная диагностическая пункция
: капли
жира.
Декабрь 98г.
- Жалоб нет.
Диагностическая пункция:
капли жира.
Октябрь 99г.
: диагностическая пункция
: капли
жира.
2001г.
- Маммография:
фиброзно-жировая инволюция.
Клиника:
в молочных железах на фоне явлений жировой инволюции
узловые образования не определяются. Справа, по средне - подмышечной линии
пальпируется образование плотной консистенции диаметром около 3 см, типа
фибролипомы. В многочисленных диагностических пункциях атипичных клеток не
выявлено. Рекомендовано хирургическое лечение.
2003г.
Жалоб нет. В 2002г - резекция узла на левой доле
щитовидной железы.
Маммография:
Слева, в верхнем наружном квадранте определяется
узловое образование неправильной формы с нечеткими контурами размером около
1,5см. Подозрение на рак левой молочной железы.
УЗИ:
Слева в верхнем наружном квадранте визуализируется
участок 0,9*1,05 см неоднородной структуры без четких контуров с разрывом
связок Купера. Подозрение на рак левой молочной железы.
Клиника:
Слева в верхнем наружном квадранте пальпируется
уплотнение до 1см.
Диагностическая пункция
: цитограмма рака.
РТМ-диагностика:
термограмма характерна для заболевания левой
молочной железы в верхнем наружном квадранте на периферии.


Температурное поле и термограмма пациентки К., 54 лет, спустя 4года 6 месяцев.
Окончательный диагноз – рак левой молочной железы T 1 N 0 M 0 1 стадия.
В результате даже возможного возникновения заболевания в молочной железе, необходимо не затягивать с дифференциальной диагностикой и цитологическим исследованием тканей в области груди, потому как ранняя стадия поддается лечению более быстро и в лучшей степени.
Кому же необходимо цитологическое исследование груди?
Цитологическая диагностика очень информативна, а достоверность при этом составляет порядка 95 - 98 %. Поэтому данное исследование необходимо в следующих случаях:
- при наличии новообразования для уточнения этиологии происхождения клеток - злокачественные или доброкачественные;
- для установки степени дифференцировки опухолевых клеток, а так же для определения подвида по структуре и изменению формы;
- для определения стадии распространенности образования;
- для получения информации об изменениях фона протекающего заболевания, к примеру, возникновение хронических воспалений в очаге поражения;
- в качестве дополнительного источника изучения флоры бактериального характера;
- для исходного прогноза заболевания.
Очень важно, что цитологическое исследование молочной железы обязательно проводят в для лучшей расшифровки интерпретации результатов.
Что представляет собой цитология молочной железы?
Цитологическое исследование молочных желез – это один из методов диагностики, направленный на оценку и изучение клеточного материала.
Данный вид обследования дает возможность увидеть динамику изменений морфологии на клеточном уровне в период не только болезни, но и лечения, то есть, можно, не дожидаясь конечного результата, оценить эффективность назначенной терапии.
Метод цитологии достаточно доступен в плане денежных средств, поэтому воспользоваться им может любой человек, попавший в группу риска.
Для исследования отбирают материал при помощи пункции молочной железы. Основной целью метода будет правильно расшифровать и диагностировать заболевание, во избежание лишних оперативных манипуляций.
Разновидность цитологической диагностики
На сегодняшний день диагностика в цитологии молочной железы очень разнообразна, а так же современна и качественна.
К распознаванию и получению материала ткани новообразований относят следующие методы:
- отпечаток с трепанобиоптата;
- при выделении из молочных желез – отделяемое;
- интраоперационный;
- жидкостной цитологии.
Способ получения пробы зависит от места расположения опухоли, а так же ее структуры и формы.
ТАБ (тонкоигольная аспирационная биопсия молочной железы) – самый простой и малотравматичный метод забора материала, проводимый достаточно безболезненно и быстро.
Используемый инструмент схож по принципу работы с вакуумным насосом. Отобранные для исследования клетки при применении давления засасываются для того, чтобы выявить их этиологию происхождения.
Прокол пораженного очага в груди будет проведен при этом полой тонкой иглой.

Метод предоперационной трепанобиопсии молочных желез – дорогостоящий метод и при этом более травматичный. Применяется при следующих случаях:
- нет возможности пропальпировать опухоль в груди;
- имеются ;
- при in situ;
- при формах рака молочной железы со слабо выраженной атипией, к примеру тубулярный рак или дольковый рак.
По чувствительности способ забора материала не сильно различается с ТАБ, но при этом информативность данных на порядок выше. При тонкоигольной аспирационной - от 82,3 до 97 %, при трепанобиопсии от 90 до 100 %.
Исследование отделяемого молочной железы осуществляется с помощью сцеживания выделяемой жидкости. После проводят цитологический анализ путем взятия мазков-отпечатков на определение клеточного состава.
Как правило, он напоминает состав выделяющегося молозива или молока. Этот метод называют также эксфолиативной цитологией.
Интраоперационная цитология возможна в случае удаления новообразования молочной железы во время операции и взятие в дальнейшем с ткани соскоб на диагностику; а жидкостная, в свою очередь, принадлежит морфологическому методу исследования.
В качестве материала используют пунктаты из новоорбразований, отпечатки, а так же отделяемое из сосков. Жидкостный метод исследования является наиболее точным для изучения материала тканей.
Дифференциальная диагностика
Дифференциальная диагностика рака молочной железыпридетальном обследовании позволяет правильно и своевременно установить диагноз в 80 % случаев.
Помимо злокачественных образований, в области груди могут возникнуть и доброкачественные, к примеру, фиброаденомы, маститы или фиброзно-кистозная болезнь.
Фиброзно-кистозная мастопатия имеет симметричный процесс, располагающийся там, где железистая ткань более выражена.
Фиброаденомы имеют приглаженную поверхность и прочную консистенцию. Оба новообразования достаточно подвижны в ткани.
Мастит характеризуется покраснением пораженного очага, повышением температуры тела. Начинается острыми болями, а так же молочная железа увеличивается в размере.
Точное подтверждение при дифференциальной диагностике получают после и появления результата цитологического исследования.
Подготовка к обследованию
Результат исследования будет составлен достаточно быстро, что позволит вовремя начать необходимое лечение и своевременно выявить причину возникновения патологического состояния пролиферации ткани.
Перед процедурой необходимо придерживаться следующих правил:
- За неделю до цитологического исследования нельзя принимать антикоагулирующие средства, в том числе и Аспирин.
- Во время обследования необходимо быть в бюстгальтере.
- В день забора материала запрещено использовать любые ароматические вещества, в том числе и использовать дезодорант.
- Перед взятием пунктата или отделяемой жидкости следует помыть грудь.
Несмотря на жесткий запрет в употреблении коагулянтов, прием успокоительных медикаментов разрешен.
Техника проведения процедуры
Цитологию молочной железы можно произвести несколькими способами. В зависимости от выбора взятия материала и техника проведения будет различна.
В случае забора материала при помощи пункции будет следующий алгоритм действий:
- При помощи доктор выявляет предполагаемое место новообразования и подбирает тщательно точку в области груди для проведения прокола.
- Место укола, а так же прилегающий участок ткани к нему обрабатывается антисептиком. Если грудь небольшого размера, то можно позволить обработать ее кожный покров полностью.
- Пункция обязательно выполняется только полой аспирационной иглой.
- Сбор содержимого образования выполняется вакуумным всасывающим способом за 3 движения.
- Игла достается из ткани молочной железы.
- Место пункции дополнительно обрабатывается антисептическим раствором, а на место укола накладывается бактерицидный пластырь.
Специалисты советуют записываться на процедуру с 6 дня по окончание 2-ой недели менструального цикла, так как именно в этот отрезок времени молочные железы характеризуются податливостью.
Цитологический мазок при биопсии равномерным слоем наносят на стекло, заранее продезинфицированное. После обрабатывают смесью эфирных масел и этилового спирта для того, чтобы он не подсыхал.

Отделяемое из молочной железы добывают путем сцеживания необходимого количества жидкости. Для сохранности информативности мазка, нанесенного в дальнейшем на стекло, применяются специальные аэрозоли.
Взятие биоптата при операционном вмешательстве вызовет болезненные ощущения, так как на месте возможного образования будут делать надрез и прикладывать стекло для получения материала.
В случае мягкого содержимого, отпечаток останется на поверхности стекла, твердого – будет выполнен соскоб с разреза измененной ткани.
Возможные противопоказания для проведения процедуры
В настоящее время процедуру нельзя проводить если есть подозрение на рак внутриэпителиальный с ограниченным очагом поражения.
К более простым видам противопоказаний можно отнести следующие причины:
- обострение соматических болезней организма;
- обнаруженная инфекция;
- температура тела выше нормы;
- нарушение свертываемости крова;
- не так давно по времени до обследования было уже проведено оперативное вмешательство.
Ну и конечно же абсолютным ограничением проведения исследования будет период беременности и грудного вскармливания.
Расшифровка цитологии
Самая благоприятная картина интерпретации результатов нормы. Когда ткани, используемые для анализа, не содержат атипичных клеток, дополнительных включений и воспаления так же не обнаружено.
Часто при цитологии, в том числе и эксфолиативной, обнаруживают доброкачественный состав клеток образований.
Фиброзно-кистозная болезнь – пролиферативное заболевание, включающее в себя до 30 различных схожих заболеваний.
Поражение протекает с изменениями строения паренхимы и стромы с образованием кистозных полостей. Связан недуг в основном с процессами.
Гистологические особенности фиброзно-кистозного мастита:
- могут присутствовать ксантомные клетки;
- единичные пенистые макрофаги;
- голоядерные клетки;
- признаки внутрипротоковой пролиферации эпителия различные по степени выраженности.
Макрофаги – это те клетки, которые распознают и уничтожают бактерии, токсины и инородные частицы в организме.
Функционируют они в тканях при нормальных показателях организма в том числе. В случае большого скопления означает, что орган поражен патологическим процессом.
Если макрофагов слишком много, значит, им есть с чем бороться в организме.

Еще одна разновидность - . Частота выявления данной патологии составляет не более 10 % от общего числа доброкачественных новообразований. Особенности изменения:
- заметная пролиферация клеток кубического эпителия;
- низкая степень атипии клеток;
- появление , окрашенных кровью.
В единичных случаях может быть болезненный узел, локализирующийся в околососковой области груди, при этом с соском не связи нет.
В случае выделений из соска желтоватого или зеленоватого оттенка незамедлительно используют метод эксфолиативной цитологии, и как правило, диагностируют галакторею.
Типичные признаки в исследуемом материале:
- чешуйки плоского эпителия;
- лейкоциты;
- на фоне бесструктурного вещества – обильные капли жира;
- эритроциты;
- клетки эпителия.
Так же иногда могут встречаться клетки по типу молозивных телец.
Патологическое состояние, при котором из молочных желез самопроизвольно истекает молоко или молозиво, при этом процесс не связан с прикладыванием малыша к груди.
В заключении хочется добавить, что эксфолиативная цитология пользуется большей популярностью, нежели чем остальные методы исследования за счет быстроты взятия материала.
При этом эпителиальная ткань молочной железы не повреждается, а процесс пролиферации обнаружить достаточно легко.
Владельцы патента RU 2639804:
Изобретение относится к медицине, к гинекологии, конкретно к кистозным изменениям в тканях молочной железы, и предназначено для диагностики различных форм фиброзно-кистозной болезни ультразвуковым методом.
Молочная железа является гормонозависимым органом. Любые дисгормональные нарушения в организме приводят к изменению функции тканей. Увеличение и появление патологической секреции, не связанной с периодами беременности и лактации, может привести к появлению кистозных образований, а усиление пролиферативных процессов - к патологическим структурам. Любые изменения тканей молочной железы увеличивают риски к появлению онкологических процессов. Применяемые в клинической практике классификации патологических (кистозных) образований молочной железы не позволяют систематизировать и распределить группы по онкологическим рискам.
Согласно международной классификации онкологических болезней (Международная гистологическая классификация эпителиальных опухолей молочной железы (ВОЗ, 1981 г.) кистозные заболевания молочной железы рассматриваются как опухоли. Кистозное образование можно отнести к разделу V. Дисплазия молочной железы как фиброзно-кистозное заболевание и к разделу VI. Опухолеподобные процессы, к подразделу А. - эктазия протока. В обобщенном виде, основные источники возникновения кистозных образований молочной железы следующие: 1. киста, как результат гормональных нарушений с локализацией в дольковой системе; 2. киста из протоков, как последствия ограниченной дуктэктазии; 3. посттравматический лизис жировой ткани (масляные кисты); 4. скопление свободной жидкости на фоне отека и после травмы, 5. последствия лактостаза.
Известны следующие классификации кистозных образований молочной железы:
Классификация, предложенная А.З. Гусейновым, с разделением кист на 3 группы:
1. типичная (простая, не осложненная); 2. атипичная: хроническая киста, осложненная (отягощенная). 3. молочная киста (галактоцеле). (А.З. Гусейнов. Кистозные образования молочных желез // Клиническая медицина и фармакология, т. 4, №4, 2015 г.).
Классификация Н.И. Рожковой по маммографическому исследованию, согласно которой выявленную патологию распределяют в зависимости от преобладания компонентов железы (фиброзного; кистозного; железистого компонента и смешанные формы мастопатии; склерозирующий аденоз и узловые формы фиброзно-кистозной мастопатии (Рожкова Н.И., Власов П.В. Тактика комплексного обследования женщин с синдромом диффузных изменений в молочной железе // Методические рекомендации. 1985 г.)
Классификация BIRADS на основании лучевых методов диагностики, которая позволяет распределить пациентов по выявленной патологии и стандартизировать лечебно-диагностические алгоритмы (Rao A.A. et al. A Pictorial Review of Changes in the BI-RADS Fifth Edition // RadioGraphics. - 2016. т. 36, №.3, с. 623-639).
Классификация, основанная на ультразвуковом исследовании молочных желез, предложенная Заболотской Н.В., согласно которой кистозные образования распределены по следующим группам: типичные и атипичные кистозные образования, делятация протоков (Заболотская Н.В., Заболотский В.С. Комплексное ультразвуковое исследование молочных желез // SonoAceInternational (русская версия). 2000, т. 6, с. 86-9).
УЗИ классификация кистозных образований по Бергу (Berg W.A., Campassi С.I., Ioffe О.В. Cystic lesions of the breast: sonographic-pathologic correlation 1 // Radiology. - 2003. т. 227, №.1, с. 183-191), которая отражена в Таблице 1.
Эта классификация выбрана нами за прототип.
Задачей изобретения является разработка классификации кистозных образований молочной железы для определения оптимальной врачебной тактики и составления плана ведения больной.
Техническим результатом осуществления поставленной задачи является разработка критериев классификации кистозных образований молочной железы.
По результатам ультразвукового метода исследования кистозных образований молочной железы нами разработаны диагностические симптомы и предложена классификация кистозных образований молочной железы. Ранее, лечение выявленных узловых форм в молочной железе проводилось методом секторальных резекций, но в настоящее время в связи с возможностью более углубленной инструментальной диагностики мировым стандартом является проведение лечебно-диагностических тонкоигольных пункций и core биопсии под контролем УЗИ, для получения цитологического и гистологического материала для дальнейшего лабораторного его исследования .
Сущность предлагаемого способа заключается в разработке расширенной классификации кистозных образований молочной железы по результатам УЗИ с учетом риска озлокачествления и тактикой дообследования и ведения, которую мы назвали C-D классификация (cyst - duct). При проведении ультразвукового исследования, учитывают возраст пациентки, локализацию патологического процесса, размеры и форма образования, наличие капсулы и четких контуров образования, анализируют толщину перегородок и капсулы, наличие структурных изменений внутриполостного образования, или неоднородность внутренней структуры с кистозными включениями, в режиме ЦДК наличие кровотока. В зависимости от симптомов и данных анамнеза, кистозное образование молочной железы классифицируют согласно предложенной C-D классификации и выбирают тактику динамического наблюдения, консервативного лечения, тонкоигольной пункции, core биопсии и при необходимости оперативное лечение. C-D классификация позволяет определить необходимость проведения дальнейшего дообследования и распределить пациентов по группам дальнейшего диспансерного наблюдения и лечения.
C-D классификация кистозных образований молочной железы представлена в Таблице 2.



В маммологическом отделении ФГАУ «ННПЦЗД» МЗ РФ за 7 лет обследовано 22381 пациенток в возрасте от 8 до 72 лет. Осмотр состоял из: сбора анамнеза, жалоб, физикального осмотра молочных желез и ультразвукового исследования молочных желез (GELogiqBook ХР, Voluson 730, датчик 7,5 МГц), маммография проводилась в группе старше 35 лет (в соответствии с приказом №572N (на аппарате Siemensmammomatinspiration), из дополнительных методов диагностики использовались: тонкоигольная и толстоигольная биопсия, цитология и гистология полученного после пункции материала, биохимический и микробиологические методы исследования жидкостного содержимого кист, при необходимости МРТ с контрастом (GE Signa 1.5Т). По результатам ультразвукового исследования кистозные образования молочной железы выявлены в группе от 8 до 17 лет: 741 пациентка из общего числа обследованных детей и подростков 6126 (12.1%). В группе с 18 до 72 лет кистозные изменения выявлены у 7965 пациенток (49%) из общего числа осмотренных 16255. Из группы с кистозными включениями детей и подростков (8-17 лет) тонкоигольная пункция проведена у 608 пациентки детской группы (82% от выявленных кистозных образований n-741). В группе 18-72 года тонкоигольная пункция проведена у 1680 женщин, что составило 21,1% из выявленных кистозных изменений от общего числа женщин с кистами n-7965. По литературным данным ФКМ у пациенток старше 18 лет встречается у 50-60%. Чаще это возрастной период 30-50 лет, и значительно реже выявляются у женщин в постменопаузальном периоде. Детский и подростковый период связан с гормональной перестройкой. Это обуславливает повышения секреторной активности и несоответствие резорбционной активности эпителия, что приводит к образованию кистозных расширений протоков под сосково-ареолярным комплексом. При физикальном осмотре подростков кистозные образования выявляются 3,1%, тогда как при добавлении ультразвукового исследования выявляемость анэхогенных образований доходит до 12,1%-19,3% в зависимости от возрастной группы подростков.
Согласно предложенной C-D классификации, к редко встречаемым формам кистозных образований, выявленных при ультразвуковом исследовании, относят апокриновые кисты - тип С1. Особенностей при УЗИ данный тип кист не имеет, однако при проведении тонкоигольной биопсии характерно получение абсолютно бесцветной, прозрачной жидкости. При проведении биохимического исследования характерно выявление обратного соотношения Na и K - 3:1. При кистах из железистого эпителия соотношения Na и K - 1:3. Учитывая высокую онкологическую настороженность, при выявлении апокриновой кисты рекомендуется проведение МРТ исследования с контрастом. Также в категории кист С1 при дообследовании могут быть выявлены инфицированные кисты, серомы, галактоцеле, масленные кисты. При кистозных образованиях типа С2 особое внимание следует уделять единичному кластерному включению в молочной железе слабого наполнения с единичными гиперэхогенными включениями. Требуется проведение маммографического исследования и при совпадении локализации с участком микрокальцинатов - обязательное тонкоигольная и/или core биопсия. Данные проявления могут быть обусловлены некрозом альвеолярных структур и экссудативным отеком ткани. В кистозных образованиях типа С3, как и в С1, могут встречаться инфицированные кисты, серомы, галактоцеле, масленные кисты. Кисты типа С4 с плотным вязким содержимым. Типичные, организовавшиеся кисты этого типа имеют густое зеленоватое содержимое, а при проведении цитологии обнаруживают бесструктурные массы, могут встречаться инфизированные, кисты, шоколадные кисты, гелеомы, олегогранулемы. При обнаружении кист, классифицированных как тип С5, обязательно проведение core биопсии под контролем УЗИ, для исключения злокачественных разрастаний. Уплотнение капсулы кисты, или внутрикистозное включение может быть обусловлено также воспалительным процессом или высоко белковым содержимым жидкости и отложением «осадка». Тип кисты С6 требует обязательной цитологической или гистологической верификации с фиброаденомой, узловой ФКМ, аденомой, абсцессом. Группы С5 и С6 имеют высокий риск онкологической настороженности по данным Берга до 35% ( С.J. et al. Breast US in Children and Adolescents 1 // Radiographics. - 2000. - T. 20. - №.6. - C. 1605-1612). Кистозные образования типа D1 являются физиологическим процессом в период беременности и лактации и патологическим в другие периоды молочной железы. Визуализация протоков говорит о наличие секрета, что обусловлено дисгормональным состоянием организма. Кистозные образования типа D2 чаще встречаются в детском и подростковом возрасте, что обусловлено особенностями развития протоковой системы железы. Характерна локализация в центральной зоне, под соском. Проявляется появлением синюшности на ареоле (Травина М.Л., Попов А.Г. Клиническая маммология - есть ли проблемы в педиатрии // Фарматека. 2016, т. 8, №.321, с. 72-75). При размерах более 1 см требует обязательной аспирации кисты, из-за высокого риска инфицирования. В период лактации или в раннем постлактационном периоде при обнаружении анэхогенного образования и проведении пункции обнаружение жидкости белого цвета диагностируется как галактоцеле. С учетом патогенеза процесса лактации, образование галактацеле обусловлено затруднением или отсутствием эвакуации молока из протока, что приводит к его расширению. К кистозным образованиям типа D3 относят патологические расширения протоков в связи с внутрипротоковыми разрастаниями или утолщением стенок протока. Требует углубленного дообследования.
Клинические примеры использования C-D классификации кистозных образований молочной железы по результатам УЗИ.
Пример 1. Пациентка 45 лет, обратилась с жалобами на уплотнение в левой молочной железе. При проведении УЗИ обнаружена единичное анэхогенное образование с четкими контурами 2,3×1,5 см. На режиме ЦДК кровоток не выявлен. Тип кисты С1. Фиг. 1. Предложено проведение лечебно-диагностической тонкоигольной пункции, откачано 4 мл соломенного цвета жидкости. Цитология: клетки выстилки кисты. Прогноз: риск низкий.
Пример 2. Пациентка 41 год, жалобы на плотность молочных желез и нагрубание перед менструацией. При проведении УЗИ обнаружена участок с множественными мелкими кистами. Кисты до 0,4×0,5 см, но общий размер участка с патологическими анэхогенными включениями до 2,3×1,1 см. На режиме ЦДК кровоток не выявлен. Тип кисты С2. Фиг. 2. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано до 2 мл мутно-соломенного цвета жидкость. Цитология: клетки выстилки кисты. Прогноз: риск низкий. Динамическое наблюдение УЗИ через 3 месяца.
Пример 3. Пациентка 46 лет, жалобы на уплотненность в молочной железе и местную болезненность. При проведении УЗИ выявлено анэхогенное образование с четкими контурами с наличием внутренних перегородок. Многокамерная киста. Размер 1,4×0,9 см. На режиме ЦДК кровоток не выявлен. Тип кисты С3. Фиг. 3. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано до 2,5 мл светло-зеленого цвета жидкости. Цитология: клетки выстилки кисты. Прогноз: риск низкий. Динамическое наблюдение УЗИ через 3 месяца.
Пример 4. Пациентка 56 лет, жалоб нет. При проведении УЗИ выявлено образование с четкими контурами с наличием вертикально расположенных участков с анэхогенным содержимым. На режиме ЦДК кровоток не выявлен. Тип кисты С4. Фиг. 4. Предложена лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. Откачано в шприц до 0,5 мл густого содержимого. Полость промыта под контролем УЗИ, до полной санации. Цитология: бесструктурные массы. Прогноз: риск средний. Динамическое наблюдение УЗИ через 3 месяца.
Пример 5. Пациентка 38 лет, жалобы на плотность и болезненность в локальном месте. При проведении УЗИ выявлено образование с четкими контурами с неоднородной внутренней структурой, представленной шипоэхогенным компонентом и анэхогенным. Размер 2,3×1,3 см. Утолщение стенки до 0,9 см. На режиме ЦДК усиленный кровоток в гипоэхогенной части. Тип кисты С5. Фиг. 5. Тактика: Лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. В шприц получено до 1,5 мл бурой крови. Цитология: на фоне крови скопление клеток кубического эпителия с пролиферацией. Проведена CORE-биопсия под контролем УЗИ плотного участка. Цитология: цитограмма рака. Прогноз: риск высокий. Направлена в специализированный онкологический центр.
Пример 6. Пациентка 28 лет, жалобы на плотность в правой молочной железе. При проведении УЗИ выявлено образование, капсула визуализируется частично. Внутренняя структура не однородна с анэхогенным включением неправильной формы. На режиме ЦДК усиленный кровоток в гипоэхогенной части. Тип кисты С6. Фиг. 6. Тактика: Лечебно-диагностическая тонкоигольная пункция под контролем УЗИ. В шприц получено до 0,5 мл жидкости зеленого цвета. Цитология: клетки выстилки кисты. Проведена CORE-биопсия под контролем УЗИ плотного участка. Цитология: клетки кубического эпителия с атипией. Прогноз: риск высокий. Рекомендовано хирургическое лечение.
Пример 7. Пациентка 29 лет. Отечность тканей молочной железы. При проведении УЗИ - железистая ткань. Визуализируются протоки. Один из протоков расширен до 0,5 см на протяжении 1,0 см. На режиме ЦДК кровоток не выявлен. Тип кисты D1. Фиг. 7. Тактика: Цитологическое исследование отделяемого из соска. При наличие патологических структур и эритроцитов - дуктография, при отсутствии выделений - динамическое наблюдение. Прогноз: риск низкий.
Пример 8. Пациентка 14 лет, жалоб нет. При проведении УЗИ под ареолярной зоной определяются анэхогенные включения со связью с протоком. Размер кист 0,9×0,6 см и 0,8×0,5 см. На режиме ЦДК кровоток не выявлен. Тип кисты D2. Фиг. 8. Тактика: Динамическое наблюдение и консервативное лечение. При увеличении размера - диагностическая пункция. Прогноз: риск низкий.
Пример 9. Пациентка 42 года, жалобы на дискомфорт в молочной железе. При проведении УЗИ выявлено расширение протока с заполнением его гипоэхогенными массами, с нечеткими контурами в некоторых участках. На режиме ЦДК усиленный пристеночный кровоток. Тип кисты D3. Фиг. 9. Тактика: проведена Core биопсия под контролем УЗИ. Цитология: цитограмма рака. Прогноз: риск высокий. Направлена в онкологический стационар.
Представленная классификация дает возможность целевого распределения пациентов в связи с особенностями, выявленными при ультразвуковом исследовании кистозных включений в молочной железе. С учетом основного метода верификации на этапе первичной диагностики кистозных образований - УЗИ, целесообразно, систематизировав симптомы и признаки патологических изменений, распределять пациентов по группам C-D классификации, для определения дальнейшей тактики дообследования и ведения пациентов.
Способ классификации кистозных образований молочной железы, включающий ультразвуковое исследование молочной железы, отличающийся тем, что при обнаружении анэхогенного образования в тонкой капсуле с усилением дорзальной тени, кистозное образование классифицируют как кисту простую, тип С1, при обнаружении множественных анэхогенных образований, кистозное образование классифицируют как кластерные мини-кисты, тип С2; при обнаружении анэхогенных образований с тонкими внутриполостными перегородкам, без усиления кровотока на режиме цветового доплеровского картирования, кистозное образование классифицируют как кисты с тонкими перегородками, тип С3; при обнаружении образований с четкими контурами и густым содержимым, без усиления кровотока на режиме ЦДК, кистозное образование классифицируют как сложные кисты с густым однородным содержимым, тип С4; при обнаружении анэхогенного образования с утолщенной, неравномерной капсулой или перегородкой или внутриполостными разрастаниями, при одновременном усилении кровотока на режиме ЦДК, кистозное образование классифицируют как кисты с толстой капсулой или с толстыми неровными внутрикистозными перегородками и внутрикистозными разрастаниями, тип С5; при обнаружении гипоэхогенного образования с несимметричными жидкостными включениями и усилением кровотока на режиме ЦДК, кистозное образование классифицируют как кисты со смешанным тканевым и жидкостным содержимым, тип С6; при обнаружении расширения протоков более 0,4 см, без визуализации стенок протока, кистозное образование классифицируют как эктазию протоков, тип D1; при обнаружении анэхогенного образования в тонкой капсуле со связью с протоком, кистозное образование классифицируют как псевдокисты или кистозные расширения протоков, тип D2; при обнаружении утолщения стенок протока или внутрипротоковых разрастаний, кистозное образование классифицируют как внутрипротоковые разрастания со снижением тонуса в протоке, тип D3.
Похожие патенты:
Изобретение относится к медицине, а именно к онкологии, и может быть использовано для дифференциальной диагностики образований молочной железы и мягких тканей. Ультразвуковое исследование проводят с внутривенным контрастным усилением с использованием режима высокого разрешения Resolution, режима трассировки микропузырьков MTI, значения механического индекса MI, равным 0,06, с установкой фокуса под образованием.
Изобретение относится к медицинской технике, а именно к медицинским диагностическим ультразвуковым системам. Система ультразвуковой диагностической визуализации содержит ультразвуковой зонд, который формирует эхо-сигналы в трех измерениях области, сигнальный процессор, который формирует набор данных трехмерного изображения области, первое средство воспроизведения объема, соединенное для приема набора данных трехмерного изображения и формирования первого трехмерного вида области с первого направления наблюдения, первое пользовательское средство управления, которое обеспечивает выбор первого направления наблюдения, дисплей, второе средство воспроизведения объема, соединенное для приема набора данных трехмерного изображения и формирования второго трехмерного вида области со второго направления наблюдения, которое выполнено с возможностью одновременной работы с первым средством воспроизведения объема, причем первое пользовательское средство управления обеспечивает выбор второго направления наблюдения, а дисплей дополнительно реагирует на второе средство воспроизведения объема и одновременно отображает два трехмерных вида.
Использование: для оценки стеноза кровеносного сосуда. Сущность изобретения заключается в том, что ультразвуковую систему с зондом с матричным массивом, способным работать в двухплоскостном режиме, применяют для оценки стеноза кровеносного сосуда посредством одновременного отображения двух изображений сосуда в двухплоскостном цветном доплеровском режиме, одно из которых представляет продольное сечение и другое представляет поперечное сечение.
Группа изобретений относится к медицинской технике, а именно к средствам радиотерапии с ультразвуковым контролем. Система для радиационного лечения пораженных областей кожи содержит малогабаритный подвижный основной модуль, содержащий по меньшей мере один процессор для осуществления операций по сбору и обработке данных, используемых при планировании и проведении радиационного лечения, высокочастотное ультразвуковое устройство формирования изображений, соединенное проводом с основным модулем, которое выполнено с возможностью сканирования и сбора данных изображений, относящихся к анатомии и топологии кожи пациента, и сообщения данных изображений по меньшей мере одному процессору, причем высокочастотное ультразвуковое устройство выполнено с возможностью работы на ультразвуковой частоте в диапазоне от 20 до 70 МГц для получения изображений пораженной области, присутствующей внутри по меньшей одного из множества слоев кожи, выбранных из группы, состоящей из эпидермиса, дермы и подкожных слоев.
Изобретение относится к медицинской технике, а именно к средствам ультразвуковой визуализации для направления введения иглы. Система содержит зонд для ультразвуковой 3D визуализации различных плоскостей объемной области, направляющую иглы с размерами, обеспечивающими возможность быть присоединенной к зонду для визуализации в предварительно определенной ориентации, при этом направляющая иглы имеет множество положений введения иглы для осуществления контроля её направления и формирует сигнал идентификации плоскости введения иглы в объемную область, и содержит ультразвуковую систему, соединенную с зондом и реагирующую на сигнал идентификации плоскости и управляющую 3D ультразвуковым зондом визуализации для формирования 2D изображения идентифицированной плоскости.
Изобретение относится к медицине и, в частности, к акушерству и позволяет определить прогноз родоразрешения беременных с рубцом на матке. Осуществляют прогноз родоразрешения беременных с рубцом на матке по формуле p=1/(1+2,718-582,96+1,216×1000×ИР-44,07×TCMP), где р - искомая величина; ИР - индекс резистентности; ТСМР - толщина стенки матки в области рубца.
Изобретение относится к медицине, а именно к эндоваскулярной хирургии. После выполнения трансфеморального доступа во внутреннюю сонную артерию устанавливают сначала систему проксимальной защиты МоМа, затем проводят коронарный проводник за стеноз. По проводнику проводят баллон диаметром 1,5×20 мм и выполняют предилатацию под давлением 8 атм. Затем удаляют баллон и проводник. Выполняют активную аспирацию через просвет системы МоМа. Проводят за стеноз систему дистальной защиты - фильтр FilterWire и устанавливают в проекции угла нижней челюсти, в проекции внутренней сонной артерии на шее устанавливают ультразвуковой датчик и выполняют ультразвуковое дуплексное сканирование (УДС) кровотока под контролем значения линейной скорости кровотока (ЛСК). Под контролем УДС выполняют постепенное сдувание проксимального баллона системы защиты МоМа таким образом, чтобы показатели ЛСК не превышали Vps<70 см/сек. Затем баллон повторно раздувают и в области стеноза выполняют повторную предилатацию баллоном большего диаметра 3,0×20 мм под номинальным давлением в течение 30 с. После удаления баллона проводят повторную аспирацию через систему МоМа. Затем под контролем УДС повторяют процедуру сдувания проксимального баллона системы МоМа и баллонную ангиопластику до достижения остаточного стеноза артерии не более 15% и показателя ЛСК не более Vps<70 см/с, затем выполняют имплантацию стента. 1 пр.
Изобретение относится к медицине, а именно к гинекологии, и может быть использовано для классификации кистозных образований молочной железы. Осуществляют ультразвуковое исследование молочной железы. При обнаружении анэхогенного образования в тонкой капсуле с усилением дорзальной тени, кистозное образование классифицируют как кисту простую, тип С1. При обнаружении множественных анэхогенных образований, кистозное образование классифицируют как кластерные мини-кисты, тип С2. При обнаружении анэхогенных образований с тонкими внутриполостными перегородкам, без усиления кровотока на режиме цветового доплеровского картирования, кистозное образование классифицируют как кисты с тонкими перегородками, тип С3. При обнаружении образований с четкими контурами и густым содержимым, без усиления кровотока на режиме ЦДК, кистозное образование классифицируют как сложные кисты с густым однородным содержимым, тип С4. При обнаружении анэхогенного образования с утолщенной, неравномерной капсулой или перегородкой или внутриполостными разрастаниями, при одновременном усилении кровотока на режиме ЦДК, кистозное образование классифицируют как кисты с толстой капсулой или с толстыми неровными внутрикистозными перегородками и внутрикистозными разрастаниями, тип С5. При обнаружении гипоэхогенного образования с несимметричными жидкостными включениями и усилением кровотока на режиме ЦДК, кистозное образование классифицируют как кисты со смешанным тканевым и жидкостным содержимым, тип С6. При обнаружении расширения протоков более 0,4 см, без визуализации стенок протока, кистозное образование классифицируют как эктазию протоков, тип D1. При обнаружении анэхогенного образования в тонкой капсуле со связью с протоком, кистозное образование классифицируют как псевдокисты или кистозные расширения протоков, тип D2. При обнаружении утолщения стенок протока или внутрипротоковых разрастаний, кистозное образование классифицируют как внутрипротоковые разрастания со снижением тонуса в протоке, тип D3. Способ обеспечивает повышение точности дифференциальной диагностики кистозных образований молочной железы. 9 ил., 2 табл., 9 пр.

