Principes de thérapie anti-inflammatoire. Thérapie anti-inflammatoire des maladies diffuses du tissu conjonctif - Lupus rouge systémique, sclérodermie systémique, arthrite rhumatoïde de tâches pour la préparation de soi et les UIRS
Ces dernières années, une idée des inducteurs de l'inflammation de la genèse allergique s'est développée.
Au stade initial, la connexion IGE observée avec des récepteurs FC haut-Philic sur la membrane d'une cellule grasse, des basophilas, des formations ferreuses prépare le lancement d'un processus inflammatoire particulier.
Sa mise en œuvre est effectuée dans l'interaction d'une IgE avec un antigène à travers le récepteur et l'expression fabrique en raison de ces macrophages, des cellules fraudées de la cascade complexe de Pro-Inflammatoire (IL-1, IL-6, IL-8, IL-8, 12, le principal facteur mornexique A, les interférons de) et anti-inflammatoire (IL-4, IL-10, IL-13, etc.) cytokines. Certains d'entre eux ont principalement lieu local (IL-4, IL-5) ou systémique (IL-1, IL-6, IL-6, IL-8, IL-12), effet (I.S. Freillin, A.A. Toliany, 1998; VI Nemtsov, B. FedODEV , 1998, etc.).
Les cytokines pro-inflammatoires sont envoyées au centre de l'inflammation non seulement des cellules phagocytaires, des éosinophiles, mais également des lymphes de T-lymphes, qui jettent à leur tour les prochaines cascades des cytokines pro-inflammatoires et anti-inflammatoires.
Parallèlement à cela, dans le développement de l'inflammation dans le corps de choc, les métabolites d'acide arachidonique sont impliqués, notamment divers leucotrienes (LTC4, JITD4, LTE4), renforçant les effets inflammatoires prolifératifs prolifératifs, des réactions cellulaires (médiées par des éosinophiles), une hyperréactivité bronchique, un mucus stimulant sécrétion, gonflement de la membrane muqueuse bronchi. Les leucotrienes sont formées de différentes manières: la génération de leurs cellules adipeuses, des éosinophiles; stimulation de la synthèse par leurs radicaux à haute oxydante, un facteur de l'activation des plaquettes; Activation Contre l'arrière-plan du trajet de la cyclexicénase lipoxygénase de la synthèse de Prostashandines, en particulier dans l'intolérance aux préparations de l'acide salicylique. La bronchokonstriction sous l'influence des leucotrienes augmente de manière significative en présence de divers métabolites dans le contexte de la PGB2A, l'augmentation des produits CGMF avec une augmentation de la sortie CA2 + du réticulum sarcoplasmique (VO Samoilov, Ai Kolchev, 1998; ev Evseucova, 1998, etc.).
Le non-équilibre des immunocytes pro-inflammatoires et anti-inflammatoires en présence d'inductance d'inflammation est l'allergène, les effets de déclenchement des facteurs macroéconomiques détergent un parcours plus ou moins favorable de la maladie.
En utilisant des technologies modernes, avec l'aide de fonds anti-inflammatoires, il est possible d'inverser le cours de la maladie, de le diriger vers l'homéostasie équilibrée.
Une grande liste de mesures est proposée garantissant une thérapie anti-inflammatoire efficace dans les maladies allergiques (A.V. Emelyanov, 1998):
Allumation d'allergènes;
Immunothérapie spécifique;
Traitement utilisant:
Médicaments stabilisants à membrane (échantillon de court-circuit, chromoglyoglikat de sodium);
Préparations anti-styrène (Zileuton, Zafirlukastidid.);
Préparations antihistaminiques (Asthymizola, acryvastine, Loratadina, Ebastina, etc.);
Médicaments antibactériens;
Méthylxanthine (Teopec, Teotard, etc.);
Drogues glucocorticoïdes.
Les fonds estimés ont été reflétés dans ce manuel.
Certains d'entre eux méritent une présentation séparée.
Les méthylxantines (dérivés de théophylline) sont utilisées comme des atmostimateurs lumineux et des moyens qui améliorent la microcirculation dans le bassin artériel carotide, un petit cercle de circulation, un système d'urée.
On pense que le mécanisme principal de l'action de l'euphilline est le blocus PDE, suivi de l'augmentation du CAMF et de la sensibilité des adrénorécepteurs rg-adrénorécateurs au catécholaminam.
Parallèlement, on pense que les méthylxantines ayant une utilisation à long terme ont un effet anti-inflammatoire, en conséquence: 1) Les blocages A (et la stimulation A2 de la classe P | Les récepteurs de la classe P | entraînent également une augmentation de l'inhibition de CAMF; 2) de la formation d'oxygène actif; 3) Suppression de leucotrier - sur B4 et Interleukine 2 (Nielson et al., 1988; Scordamagia, 1988).
Les préparations d'euphilline de la deuxième génération avec un double régime de dosage sont les "comprimés de 100 200 mg de 300 mg), Theobiolong (comprimés de 300 mg), Théodore (comprimés de 100, 200 300 mg), Ventax (capsules de 100 200 300 mg), etc. , troisième générations avec un seul régime de dosage - TEO-24 (capsules de 1200 1500 mg), EUFILONG (capsules de 250 350 500 mg), etc. Lors de la nomination de la théophylline, la surveillant de la concentration et en fonction de la dose de la drogue. La concentration thérapeutique de l'euphilline dans le plasma du patient doit être de 10 à 20 μg / ml, à une concentration dans un plasma 20-30 μg / ml. effets indésirables du côté du système cardio-vasculaire (tachycardie, violation du rythme, la fibrillation ventriculaire est possible).
Comme on le sait bien, dans le développement de réactions inflammatoires dans les poumons et les bronchaps, avec des allergies, le médiateur central et universel est la libération de prostupandines et de leucotrienes.
À cet égard, promettons l'utilisation de préparations anti-leucotriène dans le traitement. Parmi eux sont: i) des inhibiteurs sélectifs de 5-lipoxygénase directs (Zileuton, etc.);
2) des inhibiteurs de la protéine d'activation de la protéine liée à la membrane avec de l'acide arachidonique (MK-0591, MK-886, etc.); 3) antagonistes du récepteur de sulfidopeptide (C4, D4, E4) leucotrienes (Zafirukast, Montelukast, Bedlukast, etc.); 4) Antagonistes du récepteur de laneotiens (et-75, -302, etc.). Comme indiqué par A.V. Emelyanov (1998), parmi eux, le Ziletuton le plus testé (inhibiteur sélectif et réversible de 5-lipoxygénase) et Zafirukast (Montelukast, Prangecast). Zileuton est proposé dans des comprimés de 300 et 600 mg, la préparation avec une courte période de semi-exclusion, en relation avec laquelle elle est prescrite jusqu'à 4 fois par jour. Zafirlukast (Acolat) - Comprimés de 20 et 40 mg, la dose quotidienne (40-160 mg) est prescrite à deux réceptions, Montelukast (singulier) -theelights de 5 et 10 mg, prendre 1 fois par jour, pendant la nuit.
Des études cliniques ont montré que Acolat avertit le développement de la réaction des allergies précoce et tardif, le développement du bronchospasme causé par JITD4, un facteur dans l'activation des plaquettes et provoqué par l'air froid, l'exercice, l'aspirine. L'approbation clinique des antagonistes du récepteur de Leyotrien est encourageante, ils ont pris leur place dans le traitement de l'asthme bronchique et non comme monothérapie, mais dans thérapie complexe (VL Kovaleva et al., 1998), étant donné qu'elle est considérablement réduite par la nécessité d'un patient dans les agonistes P2, des glucocorticoïdes et, selon la composition cellulaire du lavage de la bronchiolar-alvéoy, réduisent l'intensité des réactions prolifératives cellulaires (Holgate et Al., 1996; Pauwels et al., 1995).
Parmi les anti-inflammatoires énumérées, les corticostéroïdes étaient généralisés dans le traitement des maladies allergiques.
Glucocorticoïdes
Les glucocorticoïdes dans le traitement des maladies allergiques sont largement utilisés comme thérapie de substitution (pour la dépendance de la glucocorticoïde) comme inductances de rémission (avec une maladie sérique, une toxidermie), comme thérapie d'impulsion (de grandes doses de statut asthmatique, choc anaphylactique), sous forme de thérapie de base (glucocorticoïdes d'inhalation moderne avec asthme bronchique). Cependant, l'utilisation de glucocorticoïdes est à chaque fois une mesure désespérée et forcée qui nécessite une analyse approfondie de la maladie, la prévision, l'évaluation correcte de l'efficacité réelle de la thérapie non liée aux traites et, surtout, la détermination de mesures visant à prévenir les conséquences de l'utilisation de médicaments hormonaux.
Ce problème est largement couvert dans la littérature (K. Abandroidrrot, 1988; B.I. Schmushkovich, 1997; O. A. A. M. UseShev, 1997; V. Schreiber, 1987; Borumetal., Michel, 1986; Michel, Delooz, 1989, etc. .).
Glucocorticoïdes - une partie biologiquement très active de l'homéostasie hormonale, dans les produits et de l'autorégulation dont le rôle principal est donné au système hypophysaire et surrénalien. La cortisone est synthétisée dans le cortex surrénalien - un composé biologiquement inactif, qui dans le foie se transforme en une hydrocortisone active (cortisol).
Dans un homme adulte pour (canards produits de 10 à 30 mg de cortisol, sous stress (diverses surcharges, blessures, infections, etc.), cette quantité peut augmenter 10 fois (jusqu'à 250 mg). Le besoin de corps dans le cortisol est inégal pendant la journée et dépend de l'activation de la preuve enzymatique des changes
oV - sa partie principale est mise en œuvre dans le quotidien (surtout le matin et au milieu de la journée) et seulement 1/10 - la nuit.
Nommer des médicaments glucocorticoïdes, il est nécessaire de faire des efforts à chaque fois pour éviter des réactions indésirables (tableau 7).
Table. 7. Réactions indésirables lors de l'utilisation de glucocorticoïdes
 |  |
||
Systèmes, organes et effets physiologiques
La manifestation des réactions indésirables est associée à la durée de la thérapie de glucocorticoïde, la prédisposition à eux, la présence de facteurs de risque-hypertension, ulcère ulcéreux de l'estomac, du poids corporel excédentaire, de l'ostéoporose. Par temps de développement, ils peuvent être tôt ou tard (tableau 8).
| Table. 8. Conditions d'occurrence de réactions indésirables lors de l'utilisation de glucocorticoïdes (Boumbas et al., 1993) | |
| Conditions d'occurrence | Réactions indésirables |
| Au début du traitement, évitez | Trouble du sommeil. |
| leur apparence est impossible | Labilité émotionnelle. Élevage de l'appétit. Améliorer le poids corporel |
| Chez les patients relatifs | Hypertension. |
| aux groupes de risque | Hyperglycémie (jusqu'au développement du diabète). Effet uhlidérogène. Acné |
| Avec soutenir | Syndrome kushandoïde. |
| ou thérapie intensive | Oppression du guitalamo-pituitaire |
| (le risque diminue lorsque | système surrénalien. |
| utiliser le minimum | Complications infectieuses. |
| doses et modes doux) | Ostéenecose. Myopathie. Violation de la guérison a couru. |
| Réponses tardives | Ostéoporose. |
| (éventuellement dépendant de la dose) | Atrophie de la peau. Cataracte. Athérosclérose. Délai de secours. Fat Rebirth du foie |
| Rare et imprévisible | Psychose. |
| complications | Le syndrome de pseudo-pompe du cerveau. Glaucome Lipomatose épidurale. Pancréatite |
Caractéristiques des préparations de glucocorticoïde. Selon le temps de demi-vie dans le corps des glucocorticoïdes, il est divisé en cas de courte durée: cortisone et hydrocortisone - 8-12 heures, or préliminaire, méthylprédnisolone - 12-36 heures; Medizives: Triaminolone, paramétiasone - 24-48 heures; Vivée de longue durée: Bétaméthasone, Dexaméthasone, Beclometon-36-54 h.
Dans presque la même séquence, l'activité glucocorticoïde des préparations données et l'oppression du système hypothalamique-pituitaire et d'adrénaline augmente.
À cet égard, avec une thérapie à long terme, il est nécessaire de privilégier les préparations de courte durée (prednisolone ou une unité médicale), mais elles ont une activité minéralocorticoïde supérieure.
Les glucocorticoïdes sont divisés en groupes suivants:
Les glucocorticoïdes que lors de la prise d'intérieur sont rapidement absorbés dans haut-ministère intestin fin, créant une concentration maximale dans le sang dans 0,5 à 1,5 heure;
Succinate, hémisuccinates et phosphates de glucocorticoïdes solubles dans l'eau, sont entrés par voie intraveineuse, ont un effet rapide et relativement à court terme;
Acétates, acétonides - Suspensions de glucocorticoïdes cristallines fins, insolubles dans de l'eau (destinée à l'administration à l'intérieur des joints, dans des sacs articulaires, du vagin synovial, des cicatrices et moins fréquemment intramusculaire), absorbé lentement avec le début de l'action après 24 à 48 heures et le total Durée de la mise à niveau.
L'hydrocortisone comme un glucocorticoïde naturel a 4 fois un effet anti-inflammatoire plus faible par rapport à la prednisone, comme le minéralocorticoïde le dépasse.
Il est principalement utilisé pour la substitution thérapie.
Formulaire de décharge:
Acétate d'hydrocortisone, suspension dans des ampoules - 25 mg / ml pour une administration intramusculaire, introduction aux sacs articulaires de l'IDR;
Hémisuccine hydrocortisone, matière sèche ou solution dans les ampoules - 100 et 500 mg (Salt-Cortef, hydrocortisose tev).
Glucocorticoïde synthétique de prednisolone.
Formulaire de décharge:
Comprimés-5,10,20 et 50 mg;
Prednisolone Sodium Phosphate, ampoules-30 mg / ml;
Hémisuccine de prednisolone (saline-décortine), poudre dans des ampoules-25.50 et 250 mg;
Acétate de prednisolone, suspension dans les ampoules-25 et 50 mg.
L'activité de métashtrinsopon-glucocorticoïde est de 20% supérieure à celle de la prednisone, l'effet secondaire minimum ulzerogène. Il a la capacité de supprimer l'oxydation du peroxyde.
Formulaire de décharge:
Comprimés-4 "16,32 et 100 mg (MEDROL, METIPRED, URBAZON);
Succinate de méthylprédnisolone, substance sèche dans des bouteilles -40,125 250 500 et 1000 mg (méthped, fruit de sel);
Acétate de méthylprédnisolone, suspension dans des bouteilles - 40 mg (dépôt-extrroule, méthped).
Le glucocorticoïde de triamcinolone-fluoré, l'action de 20% est plus forte que celle de la prednisone.
Formulaire de décharge:
Comprimés-2.4.8 mg (Polcorkolon, Kenakort, Berlikort);
Acétonide Triamcinolone, suspension dans les ampoules-40 mg / ml (Kenalog).
Glucocorticoïde fluoré de dexaméthasone, possède 7 fois plus fort l'effet anti-inflammatoire que le prédicant, stimule la synthèse du tensioactif dans les alvéoles.
Formulaire de décharge:
Comprimés-0,5 et 1,5 mg (Cortidex, Dexazone, Daxin);
Dexaméthasone phosphate de sodium, ampoules - 4 mg / ml (Dexazone, dexaben, Sondex).
Xamstazone - Glucocorticoïde fluoré, résistance et durée d'action proches du dexaméthane.
Formulaire de décharge:
Comprimés-0,5 mg (Coleleton);
Phosphate dynatoire de bétaméthazone, ampoules - 3 mg / ml (Celleston), peut être administré par voie intraveineuse, sous-conjonctivante;
Acétate de bétaméthazone, 1 ml ampoules et 5 ml - 3 mg / ml de bouteilles (Coleleton Chronodose);
Betaméthazone Dinataria phosphate et dipropionate, ampoules par
1 ml de suspension contenant 7 mg de bétaméthazéthazone comprenant
2 mg de phosphate absorbant rapidement et 5 mg dipropionate d'aspiration lentement (diprospan, antidépition).
L'utilisation de pts glucocorticoïdes maladies allergiques. La thérapie avec des glucocorticoïdes est divisée en substitution et anti-inflammatoire.
La thérapie de remplacement remplit le cortisol endogène manquant contre le fond de l'absence de cortex surrénalien. La préparation du choix avec une telle thérapie est l'hydrocortisone - le remède le plus proche du cortisol.
Parmi la liste des réactions indésirables en thérapie à long terme avec des glucocorticoïdes, l'insuffisance secondaire des glandes surrénales mérite l'attention. Prédire le manque de glandes surrénales dans les cas suivants:
1. Avec une thérapie de soutien à long terme, PRE-5 mg / jour de prédica, hydrocortisone jusqu'à 25 mg / jour, la dépression du système hypothalamique-pituitaire est peu probable.
Lorsque vous utilisez Prednisolone, le piège de doses plus élevées (10 mg par jour) pendant plus de 10 jours peut être formé par l'absence de cortex surrénalien, parfois nécessaire pour restaurer 6 mois ou plus. Dans le même temps, le moment de recevoir Prednisolone, piège, par exemple, la réception du soir dans le montant de 5 mg de ces médicaments est plus dangereux que 20 mg le matin.
Il est fort probable de prédire la présence d'insuffisance surrénale chez les personnes traitées avec des glucocorticoïdes fluorés pendant une longue période (Triam-Cynolon, Dexaméthasone).
2. Les signes d'absence de cortex surrénalien peuvent apparaître chez des patients peu de temps après l'abolition des glucocorticoïdes - après 2 à 7 jours ou quelques mois après la fin du traitement. Cette dernière situation peut être provoquée par une charge de stress (en raison d'une blessure, d'une infection, d'opérations, d'un accouchement, etc.). "
L'insuffisance des glandes surrénales (syndrome d'annulation du glucocorticoïde) se manifeste par malaise, léthargie, fatigue rapide, douleur dans les muscles, exacerbation de la maladie sous-jacente. Dans ce contexte, la probabilité d'insuffisance surrénale augmente avec la tachycardie, diminue de la pression artérielle.
Pour éviter le manque de cortex surrénalien, il est nécessaire de prendre les mesures suivantes.
Les patients présentant une insuffisance surrénale prédite au cours d'une situation stressante (blessures, opérations, accouchement, augmentation de la température corporelle) à des fins préventives, la thérapie de remplacement a été montrée - l'administration intramusculaire de l'hydrocortisone à une dose de 25 mg / jour.
Si les manifestations cliniques de l'insuffisance surrénale sont observées, la dose d'hydrocortisone peut augmenter au besoin stressant (250 mg / jour) en combinaison avec administration goutte à goutte Le sang substitue jusqu'à 1,5 litre sur le fond de la thérapie complexe.
La thérapie anti-inflammatoire peut être effectuée dans différents modes comme initiation (induction de la rémission), thérapie à long terme, alternative, pouls, thérapie anti-métainienne et thérapie à long terme ngalantique.
L'effet anti-inflammatoire des glucocorticoïdes est due à un certain nombre de facteurs.
1. Les glucocorticoïdes, pénétrés à travers la membrane cellulaire, dans le cytoplasme se lie à un récepteur spécifique, formant des complexes activés, stimulent l'ADN de formation de cellules dans le noyau, ce qui garantit la synthèse de diverses protéines réglementaires, y compris la lipocortine. Ce dernier inhibe l'enzyme de phospholipase A2, qui entraîne une diminution de la synthèse des prostaglandines, des leucotrienes, des activateurs de la réponse inflammatoire.
2. Glucocorticoïdes, stabilisant les membranes cellulaires, les organites intracellulaires, le microsome, réduisent la perméabilité des capillaires, inhibent la migration des neutrophiles et des macrophages dans le centre de l'inflammation, appuyez sur la prolifération des fibroblastes et la synthèse du collagène, réduisent l'activité cytotoxique de T- Lymphocytes, activation des aides T.
3. Les glucocorticoïdes inhibent l'interaction des immunoglobulines avec une cellule grasse inhibant la libération de manière biologique substances actives. Ils suppriment également la synthèse des cytokines «anti-inflammatoires» IL-1, IL-6, IL-8, facteur de nécrose tumorale.
Les modes proposés d'anti-inflammatoires permettent d'éviter les effets indésirables au maximum.
L'initiation de la thérapie (induction) est effectuée par une médaille dans le calcul de l'effet anti-inflammatoire optimal à une dose de 0,8 mg de méthylprédnisolone par 1 kg de poids corporel par jour, c'est-à-dire Pour un patient pesant 60 kg, il sera nécessaire de recevoir 16 mg le matin, au déjeuner et au soir et à seulement 48 mg par jour. Selon la situation clinique et la régression présumée de la maladie, la dose quotidienne de la Medor peut être moindre.
En général, ce mode de thérapie vise à changer la réponse inflammatoire expressée maximale au minimum pour une courte période maximale, couvrant pas plus de 7 à 10 jours et plus souvent de 3-4 jours. Par exemple, une thérapie similaire dans le traitement de Toxidermium peut être complètement complétée les mêmes jours sans un régime de discontinuation spécial.
S'il est impossible d'annuler complètement l'extrolé pendant 10 jours, passez au mode thérapie à long terme, qui est effectué par le MEDROL, il vous permet d'éviter plus de réactions indésirables que, par exemple, avec le traitement de la polkhankolone, de la dexaméthasone .
Thérapie anti-inflammatoire à long terme. La dose quotidienne de l'ours reste presque la même que lors de l'initiation de la thérapie, seule l'OIA est distribuée à deux réceptions - le matin et au déjeuner.
La thérapie anti-inflammatoire à long terme en tant que mesure forcée est effectuée dans le développement d'infiltrats éosinophiles, après le recrutement d'un statut asthmatique, après avoir arrêté Toxiderm, s'est développé dans le contexte de l'urticaire récurrente.
La thérapie à long terme peut être effectuée en fonction de la situation pendant 2 semaines ou plus, et dans presque la stabilisation de la maladie, elle est réalisée en variante.
Mode alternatif. L'essence du traitement est que la dose quotidienne de la Medor, prévue pour une thérapie à long terme, est donnée tous les deux jours, c'est-à-dire Le traitement est effectué en mode intermittent.
Dans certains cas, pendant la transition vers un mode alternatif, la dose quotidienne de la Medor est d'abord prescrite tous les deux jours d'une dose à moitié. Par exemple, le premier jour, 48 mg de la Medor, au deuxième 24 mg, etc. Ensuite, si la rémission reste un rack, la demi-dose est complètement éliminée.
Le régime de traitement alternatif implique la présence de cortisol endogène, offrant une indemnisation de la maladie avec une alternance similaire de la Medor en une journée.
Un tel traitement peut durer jusqu'à 3-4 semaines. Lorsque des rémissions, la rémission se déplace sur le mode d'annulation.
Pour prévenir l'insuffisance du syndrome du syndrome de l'adrénal, le glucocorticoïde - dans des cas de thérapie anti-inflammatoire à long terme pendant plus de 10 jours par rouleau médical, la prednisone dans des pilules d'une dose de plus de 20 à 40 mg / jour réduisait la dose de ces médicaments chez les patients présentant le bien-être clinique à venir nécessaire à progressivement:
a) Si la thérapie est la prednisone, la médaille a duré jusqu'à 2 semaines, puis la dose est réduite de 4 mg chaque semaine ultérieure;
b) Si la thérapie est prednisone, la médaille a duré plus de 2 semaines, puis la dose est réduite de 4 mg toutes les deux semaines.
Chez les patients atteints de l'asthme bronchique, une réduction de la dose de glucocorticoïdes oraux sur 4 mg est possible en une semaine par rapport au fond de la transition au mode d'utilisation des glucocorticoïdes d'inhalation.
Afin d'éviter l'action du système des glucocorticoïdes, dans la mesure du possible, la préférence est donnée à leur utilisation locale et à leur drogue, qui peut être absorbée par des quantités minimales (glucocorticoïdes par inhalation - budésonide, zones flutiques; Eloc lorsqu'il est appliqué à la peau).
Le pouls est une mesure forcée dans diverses situations urgentes. Il peut être utilisé dans le cadre d'une thérapie complexe à la deuxième ou troisième étape du statut asthmatique, lors de l'élimination du choc anaphylactique.
La thérapie pouls est effectuée sous forme de perfusion silo-médicale intraveineuse, dont la dose peut être de 0,5 à 1,0 g par jour pendant 1-2-3 jours, suivie d'une annulation complète du médicament.
Pour les patients, une observation constante est effectuée (la plus grande menace représente le changement de pression artérielle et extrasystole). Jusqu'à 500 mg pulps thérapeutique peuvent être effectués avec prudence (si nécessaire) aux personnes de plus de 50 ans.
Les glucocorticoïdes par inhalation à l'asthme bronchique permettent de créer une concentration anti-inflammatoire optimale en mettant l'accent sur l'inflammation et éliminer les réactions systémiques indésirables, sous réserve des règles de leur utilisation (en utilisant des entretoises et rincer la cavité buccale après l'injection du médicament).
Les glucocorticoïdes d'inhalation ne sont pas utilisés pour déplacer les attaques d'étouffement, ils sont destinés à une thérapie anti-inflammatoire, anti-allergique et antiproliférative avec rhinite allergique et asthme bronchique (voir).
La béclométhasone pour les inhalations est utilisée à une dose de 200 à 1600 μg / jour, de manière intranasée 100 μg 2 fois par jour dans chaque narine.
Formulaire de décharge:
Aérosols de dosage - dans une dose de 50 100 (aldzin, becotide, Beclomet) et 250 μg (Becklort Forte, Beklofort) de la DIPPROMATZONE DE DIPROPIONATE;
Bekodisk est la forme originale de la libération de la béclometazone sous forme de poudre dans des doses d'une heure de 100 et 200 μg, est inhalée à l'aide d'un torchon;
Aérosols de dosage pour une utilisation intranasale de 50 μg de dipropionate de beklométhasone (aldcine, baconase, Beck-Lometh-Nazal).
Glucocorticoïde fluoré flunicolide, pour des inhalations, est utilisé à une dose de 1000 μg / jour, intranasal-50 μg dans chaque narine 2 fois par jour.
Formulaire de décharge:
Fluisolide sous la forme d'un aérosol de dosage avec espace - 250 μg (ingakort);
Inhalateur de dosage pour une utilisation intranasale, une inhale 25 μg de floanolide (Syntaris).
Budésonide - Glucocorticoïde non allégial.
Formulaire de décharge:
Budésonide sous la forme d'un aérosol de dosage, d'une respiration de 50 et 100 μg (Bulvikort) et de 200 μg (BenaCort);
Budésonide sous la forme d'un inhalateur intranasé posologique, d'une dose de 50 μg (Rinocort).
Fluticazone - une drogue ayant une grande affinité pour les récepteurs de glucocorticoïdes, dépasse le budésonide 2 fois.
Formulaire de décharge:
Aérosol de dosage flyxotidique contenant une dose de 25,50 125 et 250 μg de fluticazone;
Inhalateur intranasé Flisonaz-Dosage contenant une dose de 50 μg de fluticasone.
Triamcinolone - Glucocorticoïde fluoré.
Formulaire de décharge:
Sous la forme d'un aérosol de dosage avec une spase intégrée (Arcort). Contient dans une dose de 100 μg de triamcinolone de l'acétronide;
Effet anti-inflammatoire des corticostéroïdes. R.j. Fleur, m.m. Dale (R.J. fleur, m.m. dale)
Les médicaments anti-inflammatoires et désensibilisants comprennent tout d'abord des dérivés d'acide salicylique, de pyrazolone et de préparations hormonales.
Le salicylate de sodium a un effet analgésique, antipyrétique et anti-inflammatoire, il a également un effet antihistaminique et antiseptique. L'effet désensibilisant se manifeste le plus clairement dans la polyarthrite rhumatique (diminution et la disparition complète de l'exsudat intra-articulaire et de gonflement périoriolaire, élimination de la hausse de la température locale, soulagement de la douleur rapide, rétablissement complet des fonctions des articulations affectées, la normalisation de la température corporelle). La dose quotidienne moyenne pour les adultes de la phase aiguë de la maladie 8-12 g. Cette dose est sélectionnée individuellement en fonction de l'effet thérapeutique et de la tolérance du médicament.
Le niveau de salicylates dans le sang est considéré comme assez efficace et sûr à 35 mg%. En l'absence d'un effet thérapeutique notable dans les premiers jours d'application du salicylat, la dose est recommandée pour augmenter.
Avec des formes persistantes de la maladie avec hautes températures Augmenter l'activité de la thérapie salicylique s'applique administration intraveineuse 10% de solution de sodium salicylate à 5-10 g par injection 1-2 fois par jour avec sa consommation.
Il existe un point de vue unique de l'heure de destination, la méthode d'application et la durée du traitement. On pense que les salicylates doivent être prescrits le plus tôt possible dans de grandes doses (8-15 g par jour). Avec une perfection de phénomènes aigus, la dose de salicylate est réduite à 4-B G par jour jusqu'à l'élimination complète des manifestations cliniques du processus rhumatismal.
Avec l'introduction de la salicylate de sodium de sodium dans de grandes doses, des effets secondaires (vertiges, somnomées, éruptions phétèques sur la peau, phénomènes dyspeptiques), qui, au cours des dernières années, le salicylate de sodium est de plus en plus remplacé par de l'acide acétylsalicylique, bien toléré par les deux adultes et enfants. Il a une bonne action anti-inflammatoire et beaucoup moins souvent des effets secondaires. Dose quotidienne 4-6 g. Dans le traitement du rhumatisme, les préparations de la série de la pyrase-isolée sont largement utilisées (l'amidopine, la dion et leurs analogues). L'amidopine est prescrite 0,5 g 4-6 fois par jour. Dans ce cas, il est nécessaire d'explorer systématiquement le sang, car il peut provoquer une neutropénie, jusqu'à l'agranulocytose. L'amidopine subjectivement est bien tolérée, a un effet analgésique fort.
Le substitut et le dérivé d'amidopyrine est l'analgin, qui est utilisé selon le système d'exploitation (2-3 g par jour) et par voie intramusculaire (1-2 ml de solution de 25 à 50% 2-3 fois par jour). Parfois, après 15-30 minutes après l'admission, l'analgin diminue la douleur dans les articulations. Cependant, dans son action pendant le rhumatisme, il est toujours un peu inférieur à l'amidopyrine.
Le dérivé de la série de la pyrazolone est un butadiion (phénylbuison, butazolidine). Il a un antipership plus énergique par rapport au salicylate, ainsi que d'analgésiques plus prononcés, conduit à une diminution rapide de la température corporelle et de la normalisation néo, la disparition des symptômes de péricardite rhumatismatique, est des tasses ou élimine les bruits systoliques myogéniques et Dans certains cas, il avertit le développement du défaut cardiaque. Un effet plus distinct du butadion est observé dans la rhumatar primaire, si le traitement a commencé dans les 10-15 premiers jours de la maladie. Dans le traitement de la butadion, il s'agit d'une diminution plus rapide de la perméabilité accrue des capillaires par rapport au salicylate. Cependant, chez certains patients présentant le traitement du butadion, des effets secondaires sont observés (réduction du nombre de leucocytes, d'érythrocytes, de plaquettes, d'hémoglobine, de délai fluide, d'hématurie, d'aggravation de l'ulcère peptique, de phénomènes dyspeptiques, d'éruptions cutanées). Ces phénomènes passent rapidement quelques jours après l'annulation ou la réduction de la dose du médicament.
Butadion est prescrit vers l'intérieur des poudres de 0,15 g 3-4 fois par jour ou intramusculaire (butazolidine) de 2 à 3 ml de solution de 20% par jour ou 5 ml tous les deux jours. Le bondatadion est contre-indiqué avec une maladie ulcéreuse, leucopénie, anémie, décompensation cardiaque, maladies rénales.
Actuellement fabriqué des préparations combinées de butadion (BOUTAZOLIDINE) avec amidopyrine - 1: 1 (corde, pirabuol, irrégyrinrine, etc.). Formulaire de sortie - comprimés de 0,25 g et solution. Appliquer par système d'exploitation (3-4 comprimés par jour), intramusculaire (2-3 ml quotidiennement ou 5 ml de solution de 30% tous les deux jours). Les indications et les contre-indications sont les mêmes que sur le butadiion.
L'effet secondaire des dérivés de pyrazolone est une violation du métabolisme de l'eau-sel (eau et retard de sodium dans le corps avec une augmentation du fluide extracellulaire, une diminution de la diurée et une diminution significative de l'efficacité des diurrent). L'utilisation d'amidopyrine et de butadion peut augmenter le degré d'insuffisance de la circulation sanguine, jusqu'à l'attaque de l'asthme cardiaque. Par conséquent, avec des défauts cardiaques, le flux plus sévère de rhumrockard et de décompensation prononcée devrait éviter la nomination de ces médicaments. L'analgin dans une moindre mesure contribue au retard dans le corps, l'eau et le sodium.
Avec une utilisation prolongée de dérivés de pyrazolone, un test sanguin systématique est nécessaire (une fois par semaine), en particulier avec l'utilisation de l'amidopyrine, car déjà au tout début de son utilisation est possible de leucopénie (en raison de la sensibilité accrue au médicament).
La durée de la drographie de la phase aiguë ou subacute (active) de la maladie est déterminée par l'état de la réactivité de l'organisme et la nature du cours de la maladie, le temps de traitement a commencé, la mise en œuvre régime médical et réponse Le corps est sur le traitement.
La durée du traitement du traitement médicamenteux est établie individuellement pour chaque patient. Le traitement ne doit pas s'arrêter jusqu'à ce que tous les signes d'activité du processus rhumatismal disparaisse.
La durée du traitement est plus courte que son origine précoce, dans les premiers jours d'attaque, et plus longtemps - avec une cessation - par exemple, dans un mois et plus tard après le début de la maladie. Avec des formes récurrentes de traitement rhumloard, de longue durée (3-5 mois), parfois par re-parcours pendant un an, avec l'utilisation de divers antipères.
Ces dernières années, avec une récurrente continue prolongée récurrente de la circulation du rhumatisme, des médicaments de rangées de 4-aminohinolines - la hinghamine (Delagil) et d'autres sont recommandés. L'effet thérapeutique fait (0,25-0,5 g par jour) se manifeste en 3-6 mois. Dans le même temps, il y a une diminution des phénomènes exsudatifs et la suppression des réactions cellulaires productives, une diminution de l'excès de streptocoque de la bouche. Lors de la prise de dédicace, des effets secondaires (gastralgie, leucopénie, éruption cutanée, démangeaisons, diminution de la netteté et du rétrécissement des champs de vision) sont possibles. Par conséquent, l'observation de l'oculaire est montrée et, si nécessaire, l'abolition du médicament.
Avec rhumatisme avec une immunogenèse gravement altérée, des changements de tissu conjonctif, de réactions inflammatoires, notamment d'une nature allergique, et ainsi de suite. thérapie hormonale. Les glucocorticoïdes ont une action multilatérale. Avec l'oppression de la formation de cellules de plasma et de réticulaire lymphoïde, dans laquelle des anticorps sont formés, ils réduisent la production d'anticorps et d'auto-anticorps, empêchent la liaison d'anticorps avec les dérivés du système mésenchymateux, réduisant ainsi les procédés de la désorganisation du tissu conjonctif. Les glucocorticoïdes réduisent également la migration de granulocytes et de macrophages neutrophiles, inhibent la phagocytose, supprimant les processus de régénération du système de phagocite mononucléaire (RES).
La production de charbon de Hyaluronidase, la suppression de produits d'histamine, affectant la dynamique des kinines, les stéroïdes réduisent la perméabilité des capillaires tissulaires jouant un rôle très important dans les processus inflammatoires et allergiques. En outre, ils ont un effet prononcé sur la fonction de divers systèmes et organes, sur l'échange de substances du corps. Outre une diminution de la sensibilité tissulaire aux facteurs allergènes, la sensibilité tissulaire aux préparations de la rangée de pyrazolidine et l'efficacité des médicaments ayant un effet pathogénétique augmente avec des stéroïdes. Malgré la violation prononcée de nombreux mécanismes, stéroïdes, supprimant certains et renforcer les autres processus, contribuant à l'alignement des réactions perturbées, contribuant ainsi à la préservation de l'homéostasie.
Ed. prof. G.i. Burchinsky
"Thérapie anti-inflammatoire pour rhumatisme" - Article de la section Rhumatologie
Information additionnelle.
Thérapie anti-inflammatoire
Comme on le sait, l'inflammation est une réaction normale de la membrane muqueuse des sinus incomplets destinés à la destruction de virus et de bactéries. Il s'agit d'une réaction complexe complexe de protection vasculaire-robotique vasculaire d'un organisme holistique sur l'action du stimulus pathogène.
Les principales composantes de l'inflammation sont les suivantes:
altération avec des médiateurs
réaction vasculaire avec l'exsudation
prolifération
En réponse, les médiateurs d'inflammation sont libérés, à leur tour, provoquant une prolifération de leucocytes, une activation de t-lymphocytes et une inflammation encore améliorée.
Les principaux médiateurs de l'inflammation (et à l'heure actuelle, il y a plus de 50 ans) incluent l'histamine, le renoncement au fournediz, les leucotrienes et les cytokines. Et les prostaglandines et leucotrienes sont produit fini Métabolisme des phospholipades de la membrane cellulaire. À la première étape, sous l'influence de la phospholipase A 2, le métabolisme des phospholipides de la membrane cellulaire à l'acide arachidonique se produit.
À l'avenir, le chemin cyclooxygénase du métabolisme de l'acide arachidonique conduit à la formation de prostaglandines et de thrombooxane, ainsi que de la lipoxygénase - à la formation de leucotriènes.
À cytokines pro-inflammatoires L'inflammation comprend des interleukines (IL 1, IL 3, IL 4, IL 5, IL 6), facteur de nécrose tumorale (TNF α).
Le résultat de l'effet des médiateurs d'inflammation devient une augmentation du flux sanguin, modifiant la perméabilité des vaisseaux, une augmentation du rendement en cellules sanguines à travers la paroi vasculaire avec le développement de l'œdème. En outre, les agents respiratoires peuvent entraîner une augmentation de l'activité alpha-adrénergique des terminaisons nerveuses sympathiques, avec une augmentation de la formation de mucus visqueux et la stimulation des récepteurs H 1-hystériques, ce qui entraîne une augmentation de la quantité de sécrétion par l'afflux de liquide en raison de l'augmentation du flux d'ions de sodium et de chlore.
Ainsi, c'est une inflammation qui sous-tend le développement de symptômes cliniques et de plaintes des patients avec l'otite.
La thérapie anti-inflammatoire est principalement destinée au blocus de la cascade des réactions de médiateur qui améliorent la réponse inflammatoire. Cela conduit au soulagement de tels symptômes fondamentaux d'inflammation lors des sinusites aiguës comme douleur, gonflement et expansion des vaisseaux de la membrane muqueuse des sinus incomplets, exsudation excessive. Par conséquent, la thérapie anti-inflammatoire devrait être un lien indispensable de la thérapie de sinusite nette (???).
Actuellement, il existe deux directions principales de la thérapie anti-inflammatoire systémique dans son ensemble - ce sont des glucocorticoïdes anti-inflammatoires et des fonds anti-inflammatoires non stéroïdiens.
Ne pas nier la grande importance des glucocorticoïdes dans une thérapie anti-inflammatoire systémique, devrait être indiquée sur leur non-cultivée complète dans le traitement des sinusites tranchants (???). En raison de sa capacité à réduire l'activité antibactérienne des phagocytes et une diminution de la sécrétion de protéases neutres, les glucocorticoïdes entraînent une diminution de la protection anti-infectieuse de l'organisme. Donc, ils ne devraient pas être utilisés dans traitement complexe inflammation bactérienne aiguë des sinus incomplets (???). Dans le même temps, les glucocorticoïdes locaux et systémiques ont montré leur forte efficacité dans le traitement de l'inflammation allergique (rhinite allergique et rhinosinusite) et la rhinosinusite chronique de polype (à l'exception de la forme polypose-purulent) (???).
Agents anti-inflammatoires non stéroïdiens (AINS) inhiber la biosynthèse des prostaglandines, inhiber l'activité de la cyclooxygénase, déprimez la peroxydation lipidique est inhibée, affecte le système kinine. Tout cela en fait un moyen puissant dans le traitement complexe de l'inflammation bactérienne aiguë des sinus incomplets (???) ..
Les fonds anti-inflammatoires non stéroïdiens sur le mécanisme de leur action sont divisés en deux groupes.
Le premier groupe est des inhibiteurs actifs de la synthèse des prosthérapies (ibuprofène, fluurbiprofène, diclofénac). Ils sont les plus actifs dans une inflammation aiguë.
Le deuxième groupe est un inhibiteur relativement faible de la synthèse de la prostaglandine (indométacine, pyroxie, phénylbutosane). Ces médicaments ne sont pas actifs dans une inflammation aiguë, mais très efficace en chronique.
Naturellement, lors du traitement des sinusits \u200b\u200btranchants (???), la préférence est donnée aux préparations du premier groupe.
En tant que thérapie anti-inflammatoire, certains auteurs offrent des médicaments de glucocorticoïde locaux. L'effet d'une telle destination peut ne pas toujours justifier les attentes.
La combinaison de drogues glucocorticoïdes locales et d'antibiotiques de la rangée d'aminoglycosid s'est parfaitement montrée dans le traitement des otites de plein air pointues. Ce sont des préparations de gazesone (gentamicin + beclométhozone), Sofradex (sulfa framécithin + dexaméthasone), oreille de Polydex (néomycine + polymixin + dexaméthasone). Une telle combinaison permet non seulement d'éliminer efficacement l'infection microbienne, mais également d'arrêter rapidement les phénomènes d'inflammation, en raison de l'action efficace d'un corticostéroïde local. En cas d'otite moyenne aiguë, l'effet positif de ces médicaments ne peut être dû uniquement à l'effet anti-inflammatoire de la composante corticostéroïde et, à la suite de cet effet analgésique partiel. Le potentiel de l'antibiotique aminoglycoside dans ce cas Il reste inutilisé. Par conséquent, avec des otites non perforables moyennes aiguës, il est plus opportun d'utiliser ou des médicaments anti-inflammatoires locaux, ou des médicaments anti-inflammatoires associés à des analgésiques locaux.
Un manoir de deux groupes énumérés de préparations anti-inflammatoires systémiques est Fenspirid (Erispal). Le mécanisme d'action de FenspirID (Erispal) est dirigé directement sur le métabolisme de l'acide arachidonique en bloquant le transport d'ions calcium, qui sont nécessaires à l'activation de la facine factice A 2, ce qui vous permet de bloquer simultanément la formation de la formation de prostaglandines et leucotrienes. C'est avantage important Fenspirid (Erispal) par rapport aux AINS qui n'affecte que le chemin cyclooxygénase du métabolisme de l'acide arachidonique. L'AINS n'empêche pas l'accumulation de tels médiateurs pro-inflammatoires puissants que les leucotrienes, avec lesquels leurs nombreux effets secondaires sont connectés. Il est important de noter que Fenspirid (Erispal), ne pas être un agent anti-inflammatoire de stéroïdes et avoir trop de trop user de la membrane muqueuse des voies respiratoires, privées de système indésirable effets secondaires GKS.
Fenspirid (Erispal) réduit la gravité du processus inflammatoire non seulement par l'influence sur la cascade d'acide arachidonique, mais également en raison de l'antagonisme contre l'histamine par le blocus des récepteurs H 1 - des récepteurs 1 - des récepteurs adrénergiques, qui contribue à une diminution dans l'hyperproduction d'un secret visqueux dans le centre de l'inflammation. De plus, Fenspirid (Erispal) a un effet inhibiteur sur la synthèse et la sécrétion des cytokines, en particulier le facteur de nécrose tumorale (TNF). On sait que TNF améliore la cytotoxicité des macrophages, qui entraîne une certaine distance l'élimination de l'agent pathogène, mais d'autre part, elle provoque une destruction des tissus. Le mécanisme anti-inflammatoire complet de l'action de l'érecteur vous permet de normaliser rapidement la clairance munkicillionique.
Un contrôle d'inflammation efficace contribue à une résolution plus rapide des principaux symptômes cliniques de la défaite de l'oreille.
L'ajout de Fenspirid (Erispal) au régime de traitement de l'ESO vous permet de réaliser rapidement une amélioration de l'audition, de réduire le sentiment de réduction du bruit et de réduction du bruit. L'efficacité de FENSPIRID (ESSHPRETE) est confirmée par l'audiométrie et la tympanométrie. L'inclusion de Fenspirid (Erispal) dans le régime de traitement avec ECO réduit la durée de la normalisation des seuils auditifs tout au long de l'échelle de tonalité, ainsi que la durée de la normalisation de la pression dans la cavité de l'oreille moyenne et la restauration de la mobilité du tympan (tymponégographique type A).
Ainsi, la thérapie anti-inflammatoire devrait être une thérapie de liaison indispensable des otites tranchantes. Sur la place de son application, Fenspirid (Erispal) est conçue spécifiquement pour les muqueuses des muqueuses des voies respiratoires et, par conséquent, lors du choix du moyen d'une thérapie anti-inflammatoire systémique, des otites tranchantes présentent des avantages par rapport aux autres anti-inflammatoires.
Thérapie antibiotique systémique
La principale méthode de traitement de Oso, Roso et Zoso est thérapie antimicrobienne et le choix initial d'antibiotique, en règle générale, est empirique. Bien que toutes les formes de l'OSO n'exigent pas la nomination d'antibiotiques, mais le traitement avec des antibiotiques réduit le risque de mastoidite et d'autres complications. Il est considéré comme obligatoire de nommer des antibiotiques dans tous les cas de l'OSO chez les enfants de moins de deux ans, ainsi que des patients présentant une immunodéficience. La nomination d'antibiotiques est nécessaire avec Zoso et Roso.
Le choix empirique de l'antibiotique devrait prendre en compte le spectre des agents pathogènes typiques de l'OSO, ZOSO et REWO, qui sont pneumococcus, baguette hémophile et dans certaines régions - aussi Moraxella. Il serait optimal de choisir des données sur la sensibilité régionale des agents pathogènes allégués aux antibiotiques, mais en Russie, ces données ne sont pas toujours fiables et accessibles uniquement dans des régions distinctes.
La sensibilité des agents pathogènes de l'OSO aux antibiotiques varie de manière significative dans différentes régions. La tendance générale est l'augmentation de la résistance des pneumocoques à la pénicilline, les macrolides et les bâtons hémophiles à l'amoxicilline et à l'amoxicilline. Chez les patients qui ont récemment reçu des cours d'amoxicilline, d'amoxicilline ou de pénicilline, nettement plus élevés que la probabilité de sélection de la microflore produisant la bêta-lactamase.
Dans la partie centrale de la Russie, S.Pneumoniae et H.influenzae, isolés à l'OSO, conservent une sensibilité élevée aux aminopénicules et aux céphalosporines: 97,0% des souches S.Pneumoniae sont sensibles à l'amoxicilline, à 100% à l'amoxicilline / clavulanate et à la céfuroxie; 98% des souches H.Influenzae sont sensibles à l'amoxicilline, à 100% d'amoxicilline / clavulanate et de céfuroxime.
Le problème principal est la haute résistance des bâtons pneumococciques et hémophiles au co-trimoxazole: la résistance est indiquée dans 35% de souches S.Pneumoniae et 18% H.influenzae.
Ce qui précède montre que la stratégie d'utilisation de la nouvelle fluoroquinolone lavofloxacine devrait être basée sur son application non seulement comme un traitement alternatif pour l'acquisition communautaire. maladies respiratoires et infections urinaires. Le médecin peut le préférer dans de telles situations concrètes en tant qu'élève âgée du patient, des cours de traitement des antibiotiques récents, des alcoolismes, des troubles imminents, des hospitalisations récentes, un traitement des hôpitaux de jour et d'autres cas, lorsque les avantages pharmacodynamiques et pharmacocinétiques de la lévofloxacine sont capables de Jouez un rôle décisif dans le résultat de la maladie. Mettre en œuvre une évaluation pharmacoéconomique comparative réaliste de divers moyens antimicrobiens, en tenant compte de tous les facteurs.
Il est également évident que, à l'avenir (après des recherches détaillées), la liste des indications pour la lévofloxacine peut s'étendre d'autres infections nosocomiales nécessitant l'utilisation des agents antibactériens bactéricides parentérale d'un large spectre. Par conséquent, dans un certain nombre de publications des deux dernières années, les hypothèses sur l'utilisation de la lévofloxacine dans le schéma de traitement des otites de purulents moyens aiguës sont des moyens gravés et sévères en tant que médicament alternative aux antibiotiques traditionnels bêta-lactam.
Compte tenu de la propagation généralisée de la perte auditive antibiotique nucléaire en Russie, il est nécessaire d'interdire strictement la nomination de tout antibiotique de la série d'aminoglycosida lors d'une otite moyenne aiguë. Le processus inflammatoire dans la cavité du tambour contribue à la pénétration de l'amuminique dans le fluide de l'oreille interne et des dommages toxiques aux cellules neurocenseures.
Thérapie sécrétolithique
Comme il a déjà été démontré, dans l'étiopathofenèse d'otites de milieu pointues, le dysfonctionnement du tuyau auditif est joué. Principalement dans la thérapie Otites, l'attention attire l'attention sur la restauration de la fonction conductrice de l'air du tuyau auditif - l'adrénalisation de la bouche, la cathétérisation, les médicaments vasoconstrictrices.
Mais non moins important est la fonction de drainage du tuyau auditif. Grâce aux oscillations convenues de la Cilia de l'épithélium fiscal, la doublure du tuyau de nettoyage, il y a une évacuation du contenu pathologique de la cavité du tambour. Avec le gonflement de la membrane muqueuse, cette fonction est complètement perdue. De plus, un épais remplissage secret visqueux cavité baban, difficile à évacuer.
Des processus similaires se produisent dans les sinus incomplets lors de la sinusite aiguë et sont arrêtés avec succès avec l'aide de la thérapie musolithique, de sécrétomoteur et de sécrétolithique. Dans la thérapie complexe pas assez développé.
L'essentiel dans le traitement de la sinusite a fondu ou ramollissant et divulgation de secrété visqueux et dense. Réception de médicaments avec une action différenciée sur les produits stocks, une diminution de la viscosité du mucus et de la fonction de la ciliation vous permet de réactiver le nettoyage munkicillionique altéré. Les médicaments qui fournissent un tel effet thérapeutique sont combinés en groupes mulitatique, Sécréomoteur et médicaments sécrétolithiques .
Drogues mulitaires Changement propriétés physicochimiques Secret en réduisant sa viscosité. À cette fin, des flux sont utilisés qui réduisent la tension superficielle ou les enzymes causant des liaisons disulfure.
À drogues Secretomotrices Ce sont des médicaments à travers divers mécanismes, principalement en améliorant l'activité motrice de l'épithélium fiscal, augmentent l'efficacité de la purification du Mukiciliaire. Les représentants typiques de ce groupe sont appelés moyens bronchés de stimulants B2-adrénorécepteurs. Les théophylline, les benzylamines et les huiles essentielles ont également un effet secret-incomotif.
Drogues sécrétolithiques sont des médicaments qui améliorent l'évacuation du mucus en modifiant la nature de la sécrétion. Des huiles essentielles d'origine végétale, des extraits de diverses plantes, des dérivés de créosote (Gvikol) et des benzylamines synthétiques, de la bromgexine et de l'ambroxol ont un effet sécrétolitique grâce au mécanisme de renforcement de la sécrétion de glandes bronchiques. La complexité de l'évaluation pharmacologique des médicaments musolithiques, sécrétolithiques et secrètes est qu'il n'ya toujours pas de méthode fiable de confirmation expérimentale de leur efficacité.
Sunopret est l'un des rares médicaments de ce groupe, utilisé dans le traitement des otites de milieu pointues.
Ces dernières années, une idée des inducteurs de l'inflammation de la genèse allergique s'est développée.
Au stade initial, la connexion IGE observée avec des récepteurs FC haut-Philic sur la membrane d'une cellule grasse, des basophilas, des formations ferreuses prépare le lancement d'un processus inflammatoire particulier. Sa mise en œuvre est effectuée dans l'interaction d'une IgE avec un antigène à travers le récepteur et l'expression fabrique en raison de ces macrophages, des cellules fraudées de la cascade complexe de Pro-Inflammatoire (IL-1, IL-6, IL-8, IL-8, 12, le principal facteur mornexique A, les interférons de) et anti-inflammatoire (IL-4, IL-10, IL-13, etc.) cytokines. Certains d'entre eux ont principalement lieu local (IL-4, IL-5) ou systémique (IL-1, IL-6, IL-6, IL-8, IL-12), effet (I.S. Freillin, A.A. Toliany, 1998; VI Nemtsov, B. FedODEV , 1998, etc.).
Les cytokines pro-inflammatoires sont envoyées au foyer de l'inflammation non seulement des cellules phagocytaires, des éosinophiles, mais également de la lym-
focuments, qui, à leur tour, jettent les prochaines cascades des cytokines pro-inflammatoires et anti-inflammatoires.
Parallèlement, dans le développement de l'inflammation dans le corps d'amortisseur, divers leukéotriènes (LTS4, JITD4, JITE4), augmentant des réactions de cellules prolifératives, des cellules (médiées par des éosinophiles), une hyperréactivité bronchique, stimulant la sécrétion de mucus, gonflement de la membrane muqueuse Parmi les bronches, sont impliqués dans le développement de l'inflammation. Les leucotrienes sont formées de différentes manières: la génération de leurs cellules adipeuses, des éosinophiles; stimulation de la synthèse par leurs radicaux à haute oxydante, un facteur de l'activation des plaquettes; Activation Contre l'arrière-plan du trajet de la cyclexicénase lipoxygénase de la synthèse de Prostashandines, en particulier dans l'intolérance aux préparations de l'acide salicylique. La bronchokonstriction sous l'influence des leucotrienes augmente de manière significative en présence de divers métabolites sur le fond de la NRF2A, augmentant les produits CGMF avec une augmentation de la sortie CA2 + du réticulum sarcoplasmique (V.o Samoilov, A.I. Kolchev, 1998; E.V. Evseoukova, 1998, etc. ).
Le non-équilibre d'immunocytes pro-inflammatoires et anti-inflammatoires en présence d'inducteur d'inflammation - allergène, les effets de déclenchement des facteurs macroécologiques détermine le cours plus ou moins favorable de la maladie.
En utilisant des technologies modernes, avec l'aide de fonds anti-inflammatoires, il est possible d'inverser le cours de la maladie, de le diriger vers l'homéostasie équilibrée.
Une grande liste de mesures est proposée garantissant une thérapie anti-inflammatoire efficace dans les maladies allergiques (A.V. Emelyanov, 1998):
- allumation d'allergènes;
- immunothérapie spécifique;
- traitement utilisant:
- drogues stabilisatrices de la membrane (échantillon de court-circuit, chromoglyoglikag de sodium);
- préparations antihistaminiques (Asthymizola, acryvastine, Loratadina, Ebastina, etc.);
- médicaments antibactériens;
- médicaments ponokocorticoïdes.
Certains d'entre eux méritent une présentation séparée.
Les méthylxantines (dérivées de théophylline) sont utilisées comme une luminosité et des moyens qui améliorent la microcirculation dans les artères carotides, un petit cercle de circulation sanguine, un système urinaire.
On pense que le mécanisme principal de l'action de l'euphilline est le blocus PDE, suivi de l'augmentation du CAMF et de la sensibilité des adrénorécepteurs P2 aux catécholaminammes.
Parallèlement, on pense que les méthylxantines ayant une utilisation à long terme ont un effet anti-inflammatoire, en conséquence: 1) Les blocages A (et la stimulation A2 de la classe P | Les récepteurs de la classe P | entraînent également une augmentation de l'inhibition de CAMF; 2) de la formation d'oxygène actif; 3) Suppression de leucotrier - sur B4 et Interleukine 2 (Nielson et al., 1988; Scordamagia, 1988).
Les préparations d'euphilline de la deuxième génération avec un double régime de dosage sont les "comprimés de 100 200 mg de 300 mg), Theobiolong (comprimés de 300 mg), Théodore (comprimés de 100, 200 300 mg), Ventax (capsules de 100 200 300 mg), etc. , troisième générations avec un seul régime de dosage - TEO-24 (capsules de 1200 1500 mg), EUFILONG (capsules de 250 350 500 mg), etc. Lors de la nomination de la théophylline, la surveillant de la concentration et en fonction de la dose de la drogue. La concentration thérapeutique d'euphilline dans le plasma du patient doit être de 10 à 20 μg / ml, avec une concentration dans un plasma 20-30 μg / ml, des effets indésirables résultent du système cardiovasculaire (tachycardie, violation du rythme, la fibrillation ventriculaire est possible).
Comme on le sait bien, dans le développement de réactions inflammatoires dans les poumons et les bronchaps, avec des allergies, le médiateur central et universel est la libération de prostupandines et de leucotrienes.
À cet égard, promettons l'utilisation de préparations anti-leucotriène dans le traitement. Parmi eux sont: i) des inhibiteurs sélectifs de 5-lipoxygénase directs (Zileuton, etc.); 2) des inhibiteurs de la protéine d'activation de la protéine liée à la membrane avec de l'acide arachidonique (MK-0591, MK-886, etc.); 3) antagonistes du récepteur de sulfidopeptide (C4, D4, E4) leucotrienes (Zafirukast, Montelukast, Bedlukast, etc.); 4) Antagonistes du récepteur de laneotiens (et-75, -302, etc.). Comme indiqué
UN V. Emelyanov (1998), parmi eux, le Ziletuton le plus testé (inhibiteur sélectif et réversible de 5-lipoxygénase) et Zafirukast (Montelukast, Prangecast). Zileuton est proposé dans des comprimés de 300 et 600 mg, la préparation avec une courte période de semi-exclusion, en relation avec laquelle elle est prescrite jusqu'à 4 fois par jour. Zafirlukast (Acolat) - Comprimés de 20 et 40 mg, la dose quotidienne (40-160 mg) est prescrite à deux réceptions, Montelukast (singulier) -theelights de 5 et 10 mg, prendre 1 fois par jour, pendant la nuit.
Des études cliniques ont montré que Acolat avertit le développement de la réaction des allergies précoce et tardif, le développement du bronchospasme causé par JITD4, un facteur dans l'activation des plaquettes et provoqué par l'air froid, l'exercice, l'aspirine. L'approbation clinique des antagonistes du récepteur de Leiyotrien est encourageante, ils ont pris leur place dans le traitement de l'asthme bronchique et non comme monothérapie, mais en thérapie complexe (B.J1. Kovaleva et al., 1998), car elle est considérablement réduite par le besoin du patient Pour les agonistes P2, les coides de glucococorporation et, selon la composition cellulaire du lavage de la bronchiolar-alvéoy, réduisent l'intensité des réactions prolifératives cellulaires (Holgate et al., 1996; Pauwels et al., 1995).
Parmi les anti-inflammatoires énumérées, les corticostéroïdes étaient généralisés dans le traitement des maladies allergiques.
Catad_tema Bronchial Asha et CoBL - Articles
Thérapie anti-inflammatoire de la maladie pulmonaire obstructive chronique: présent et futur
S.n. AVDEEV, FBSU "Institut de recherche de la pulmonologie" FMBA Russie
Aujourd'hui, la maladie pulmonaire obstructive chronique est un problème économique et social important et est la seule maladie dans laquelle la mortalité continue d'augmenter. Selon un certain nombre de recherches récemment effectuées, la prévalence de la maladie pulmonaire obstructive chronique dans le monde chez les personnes âgées de plus de 40 ans est de 10,1% (11,8% chez les hommes et de 8,5% chez les femmes).
Mots clés: Maladie pulmonaire obstructive chronique, t-lymphocytes, expectorations, roflumilast
Le sens de l'inflammation dans la pathogenèse de la MPOC
Maladie pulmonaire obstructive chronique (COPD) - puissance, caractérisée par la restriction du flux d'air avec une obstruction bronchique non réversible; La limite de débit d'air progresse et est associée à la réponse inflammatoire pathologique renforcée des voies respiratoires sur les particules ou les gaz endommagés. Fumer et autres irritants d'inhalation initient le développement d'une réponse inflammatoire dans les voies respiratoires et le parenchyme pulmonaire. L'inflammation des fumeurs «sains» dans la composition des éléments cellulaires, les médiateurs et les protéases sont très similaires à l'inflammation chez les patients atteints de la MPOC, mais moins prononcés. Par conséquent, on pense que l'inflammation dans les voies respiratoires et un parenchymatique pour la MPOC est une réponse inflammatoire chronique renforcée aux irritants (tels que la fumée de tabac). Le mécanisme d'amplification ou d'amplification n'est toujours pas totalement étudié, il peut être déterminé par des facteurs génétiques, des infections virales latentes et une violation de l'activité de l'histone désacétylase.
L'emplacement principal de la localisation caractéristique de la COPD de l'obstruction respiratoire est le petit voies respiratoires (CPU) d'un diamètre inférieur à 2 mm. Mais l'image de l'infiltrat inflammatoire dans de grands et petits voies respiratoires, ainsi que dans le parenchyme pulmonaire et la paroi des vaisseaux pulmonaires en général, assez similaire. Cette inflammation peut être résolue ou entraîner la fibrose, la protéolyse et le remodelage. Hogg et appel. Il a été montré que, comme la gravité des copdos augmente l'épaississement progressif de la paroi bronchi, causée par l'accumulation de cellules d'inflammation, ainsi que l'accumulation de mucus excédentaire dans la lumière de la bronche. L'infiltrat inflammatoire est constitué de neutrophiles, de macrophages et de t-lymphocytes (CD4 + et CD8 +) et d'autres cellules (Fig. 1).
Image 1. Pathogenèse HOBL (Martin et al. Int J COPD 2013)
L'un des principaux rôles de l'inflammation à la MPOC joue des neutrophiles. O "Donnell et al. A montré que le nombre de neutrophiles dans les expectorations induits se corrélait bien à la gravité de la lésion de la petite DP en fonction des données du KTRT (le rapport entre les densités pulmonaires moyennes pendant l'expiration et l'inhalation), mais pas Avec la gravité de l'emphysème. L'inflammation neutrophilique de DP est liée à l'hyperproduction du DP conducteur secret.
Chez les patients atteints de copdelles, la teneur accrue des macrophages dans le DP est trouvée et ces macrophages peuvent démontrer diverses caractéristiques phénotypiques. Frankenberger et appel. Il a été montré que parmi les macrophages, isolé des patients atteints de patients humides induits, 46% étaient de petits macrophages, tandis que dans des volontaires sains, 1% seulement des petits macrophages ont été trouvés.
L'augmentation de la teneur en T-lymphocytes lors de la COPLS se trouve chez les DPS proximal, en petit DP et dans les alvéoles. Saetta et appel. Ils ont révélé chez des patients atteints de la MPOP dans l'épithélium de petites lymphocytes T CD8 + T-Lymphocytes, exprimant CXCR3, récepteur de chimiokine et sa protéine 10 / CXCl10 induite par l'interféron de ligand. L'accumulation de lymphocytes T CD8 + activés dans DP distal chez les patients atteints de la MPOC était associé à divers changements structurels, qui indique environ un rôle important Ces cellules de la pathogenèse de la MPOC.
Jusqu'à présent, le rôle dans la réaction inflammatoire des cellules DP de telles cellules, comme des cellules obèses et des éosinophiles, n'était pas suffisamment étudiée. Grashoff et al. Il y avait une augmentation significative du nombre de cellules adipeuses intra-aptituées chez les patients atteints de la MPOC, qui n'exclut pas leur rôle dans la pathogenèse des changements structurels menant à une obstruction bronchique. L'infiltration éosicophile de DPS proximale se trouve chez les patients atteints de la MPOC pendant des exacerbations, notamment causés par une infection virale, et dans tous les patients atteints de la MPOC avec une toux chronique et des produits expectoraux prononcés.
L'analyse des biopsies bronchiques et des expectorations induites dans ceux qui ont cesser de fumer des patients démontrent un processus inflammatoire similaire, qui implique la persistance de l'inflammation même après la résiliation des irritants d'inhalation (fumage).
Compte tenu de ce rôle important de l'inflammation de la DP dans la pathogenèse de la MPOC, il n'est pas surprenant que la thérapie anti-inflammatoire dans une maladie donnée est aujourd'hui une grande attention. Au nombre de médicaments anti-inflammatoires pour thérapie cobulée Aujourd'hui, il comprend les glucocorticoïdes par inhalation (ICCC) et de nouvelles perspectives de thérapie anti-inflammatoire de la COPL sont associées à des médicaments de la classe d'inhibiteurs de la phosphodiesterase-4 (ROFLUMILAST), avec de nouveaux macrolides et statines.
Glucocorticoïdes d'inhalation
Selon les manuels modernes, la thérapie ICCC est recommandée pour les patients présentant des étapes sévères et extrêmement lourdes de la MPOC en présence d'exacerbations fréquentes; La thérapie ICCC est ajoutée à la thérapie pendant une longue période (DD) de Broutine. Une place importante entre les médicaments (LS) utilisées pour la thérapie de maintenance à long terme COPD occupant des médicaments combinés - ICCC plus un β2 agonistes à action prolongée (DDBA). Tout comme ICCC, une thérapie combinée ICCC / (DDBA) est actuellement recommandée pour l'utilisation de patients atteints de III-IV Stages (selon la classification de l'or) et avec des exacerbations fréquentes. La justification scientifique de la combinaison ICCC / DDBA résulte des effets complémentaires des médicaments: les IGCC augmentent l'expression du gène du récepteur β2 et réduisent le potentiel de développement de l'évacuation des récepteurs β2, tandis que les β2-agonistes activent les récepteurs des gages inactifs, ce qui les rend plus sensibles à l'activation dépendante de stéroïdes.
Les données d'efficacité EFC chez les patients atteints de la MPOC sont plutôt contradictoires. Dans certaines études à court terme, la thérapie CCIP n'a entraîné aucune modification importante de la réponse inflammatoire chez les patients atteints de la MPOC (fig. 2). Toutefois, dans un certain nombre de travaux, il est démontré que la thérapie de la CCPM en association avec la DDA et sans eux peut ne pas avoir d'influence sur les marqueurs d'inflammation dans les expectorations, mais peut affecter l'inflammation dans la paroi bronchi selon les biopsies. ICCC à court terme (pour 2-3 mois) chez les patients atteints de la MPOC à moyenne lourde a conduit à une diminution du nombre de cellules adipeuses, n'a pas affecté le CD8 + -Limphocytes, les neutrophiles et les macrophages. La thérapie combinée ICC / DDB pendant 3 mois s'est avérée plus efficace sur l'effet sur l'inflammation bronchique par rapport au placebo et, par rapport à la CCIP, a entraîné une diminution du nombre de cd8 + -Cells et de macrophages. Selon l'étude du glucold, le traitement de fluticasone a entraîné une diminution résistante du nombre de lymphocytes T et de cellules adipeuses dans la muqueuse bronchique, mais après la cessation de la thérapie ICCC pendant 6 mois, une augmentation de la réponse inflammatoire était Encore une fois observé, c'est-à-dire que les données de cette étude indiquent que les effets anti-inflammatoires de la thérapie ISX ne sont pas "fixes" pendant une longue période.

Figure 2. L'effet de la thérapie sur la CCIP et les IGC / DDBA sur les cellules de l'inflammation dans les voies respiratoires des patients atteints de COPD (selon la bronchobiopsie) (Bourbeau J. et al. Thorax 2007)
Jen et appel. Nous avons mené une métaanalyse basée sur 8 études randomisées sur l'étude des effets ICCC sur les marqueurs d'inflammation des voies respiratoires selon la lavage bronchoalvère (BAL) (N \u003d 102) et les données des biopsies endobrochimiques (N \u003d 309). Comparé aux patients du groupe témoin, chez les patients qui ont pris la CCIP, une différence moyenne normalisée (SSR) en termes de nombre de neutrophiles dans le liquide de la balle s'élevait à -0,64. (P \u003d 0,003). IXX a également réduit le nombre de lymphocytes dans le liquide de la balle (SSR -0.64 unités, p \u003d 0,01). La thérapie ICCC n'a eu aucun effet sur les boules d'éosinophile, mais a entraîné une augmentation du nombre de macrophages alvéolaires (SSR 0,68 unités, p \u003d 0,002). Les IGCC n'ont pas affecté le nombre de neutrophiles dans la biopsie bronchique (unités SSR 0,61, p \u003d 0,10). Toutefois, la thérapie ICCC a entraîné une diminution significative du nombre de lymphocytes CD8 (unités SSR -0.66, P \u003d 0,002) et des lymphocytes CD4 (unités SSR -0.52, P \u003d 0,001) dans les préparations des biopsies endobrochimiques. La CCIP n'a eu aucune influence sur le nombre de tissus CD68-Macrophages et Eosinophiles. Les principaux résultats de Metahanalya sont représentés schématiquement dans le tableau.
Table.
Effet du traitement ISKS sur les marqueurs d'inflammation des aéronefs selon la balle (n \u003d 102) et des données des biopsies endobrochimiques (n \u003d 309)
L'efficacité de la CECC moins prononcée à la COPD, comparée à l'asthme bronchique, peut être expliquée à partir de la position d'une diminution de l'expression et de l'activité de l'une des principales enzymes nucléaires - deacécétylase Histone-2 (HDAC-2), qui est nécessaire pour " arrêt "des gènes inflammatoires activés. Réduire l'activité de HDAC-2 et la résistance relative de l'inflammation à la CPPD à la CIPC est une conséquence d'une contrainte oxydante prononcée et de nitrate dans les voies respiratoires des patients atteints de la MPOC.
Selon un certain nombre de recherches, une thérapie anti-inflammatoire régulière des CPI chez les patients atteints de la MPOC améliore les symptômes, les indicateurs fonctionnels, la qualité de vie et réduit le nombre d'exacerbations chez les patients atteints de la MPOC. L'annulation de la CCIP (sous la couverture du DDBA) entraîne une diminution du FSC 1, l'augmentation des symptômes, la détérioration de la qualité de vie et augmente le nombre d'exacerbations.
Dans l'une des plus grandes recherches menées dans ces derniers temps (Observation de 6 000 patients atteints de la MPOC pendant 3 ans) - Vers une révolution de la Santé de la MPOC (TORCH), il a été démontré que la thérapie corroborante de l'ICCC (Fluizon), DDBA (salmètre) et IGC / DDBA (salmerol / flutizon) conduit à ralentir le taux de réduction de l'OFB1 de 13,13 et 16 ml / an, respectivement. Selon les résultats de la méta-analyse nouvellement effectuée sur la base de 27 études (30 495 patients atteints de la MPOC), la thérapie combinée ICCC / DSBA entraîne une diminution de la mort globale des patients de 20% (ou 0,80; p \u003d 0,005).
Lorsque la thérapie des patients, les copdes doivent être mémorisées pour des réactions indésirables éventuelles de la CCIP. Selon les études de cohorte, l'application de la CCIP est accompagnée d'un certain risque d'ostéoporose et de cataractes. La pneumonie complique plus souvent la thérapie des ICCC et des IGC / DZBA par rapport aux bronchodes et au placebo du CCC, mais en même temps, sur le fond de la thérapie ICCC / DZBA, un niveau de mortalité inférieur et un nombre réduit d'exacerbations de la MPOC sont marqués. Selon une grande étude de cohorte, la thérapie de la CCIP était associée à une augmentation de 34% du risque de développement. diabète de sucre et risque de progression du diabète.
Inhibiteurs de la phosphodiesterase-4
Les inhibiteurs de phosphodiesterase-4 (PDE-4) sont toujours représentés par une seule médicament - un roflumilast, qui a un effet anti-inflammatoire diversifié et affecte spécifiquement les principaux mécanismes d'inflammation à la MPOC. Presque toutes les cellules impliquées dans l'inflammation des voies respiratoires lors de la MPOC contiennent l'isoenzyme FDE-4.
L'activité anti-inflammatoire des roflumilas dans le modèle d'asthme sur les souris et in vitro dans les fibroblastes pulmonaires de l'embryon humain a été manifestée dans la réduction du remodelage des voies respiratoires et dans l'effet antifibrotique, comparable à l'effet de dexaméthasone dans une inflammation allergique chronique . Dans les modèles animaux COBL ROFLUMILAST réduisait le nombre de neutrophiles dans la balle et l'hypersection du mucus, cependant, dans les effets chroniques de la fumée de tabac, l'effet anti-inflammatoire des roflumilas ne s'est manifesté que de fortes doses du médicament et a été réduite par Inflammation et diminution de macrophages dans la région d'emphysème sans affecter l'hémernation de cellules de ver verre. Les données obtenues sur divers modèles animaux indiquent la capacité des roflumilas de réduire la teneur des neutrophiles du tractus respiratoire, mais en même temps - sur l'inefficacité des moyens tels que la méthylprédnisolone et la dexaméthasone.
Grootendorst et appelent. Dans une étude croisée contrôlée par placebo randomisée, les effets du roflumilast sur le profil cytologique des expectorations induits chez les patients atteints de la MPOC ont été étudiés. La thérapie roflumiste pendant 4 semaines a entraîné une amélioration des indicateurs fonctionnels, ainsi qu'une diminution du nombre de cellules inflammatoires dans les expectorations, telles que les neutrophiles (figure 3), les lymphocytes et les éosinophiles. En outre, dans le contexte de la thérapie avec ROFLUMILAST, une diminution de la concentration de marqueurs inflammatoires - Neutrophil Elastase, IL-8, la protéine cationique éosinophile et le marqueur de perméabilité à micro-ondes α2-macroglobuline sont notés.

Figure 3. ROFLUMILAST Réduit les niveaux de marqueurs d'inflammation dans les expectines du COPL (Grootendorst et al. Thorax 2007)
L'efficacité clinique du ROFLUMILAST chez les patients atteints de la COPD de flux moyen-lourd et lourd a été démontrée dans une série d'importantes études aléatoires contrôlées par placebo. Le ROFLUMILAST n'a pas d'effet de bronyle direct, mais en raison de ses effets anti-inflammatoires, il est capable d'améliorer la performance fonctionnelle chez les patients atteints de la MPOC. À Rabe et appelez la recherche. Le ROFLUMILAST a amélioré l'OFB1 post-fronçade de 74 ml de manière minimale (250 mg / jour) et de 97 ml de dosages maximaux (500 mg / jour) par rapport au placebo.
Dans deux études, le nombre moyen d'exacerbations de la MPOP lourdes et moyennes-tissées de la MPOC par an par an a été considérablement réduite chez les patients recevant de ROFLUMILAST, par rapport au placebo: ratio de risque (ou; 0,83), quel que soit leur réception simultanée Ddba.
Rennard et appel. Effectué une analyse totale post-hoc d'études qui ont étudié l'efficacité des roflumilas chez les patients présentant des patients atteints de violences graves et très lourdes (étape III et IV selon la classification de l'or) et ont montré une diminution significative du nombre d'exacerbations de copdécations dans un sous-groupe des patients atteints d'une option bronchitaire de la MPOC (c'est-à-dire avec une toux chronique et des produits expectoraux) - de 26,2% (p \u003d 0,001), tandis que, en général, le groupe de la MPOC réduit le nombre d'exacerbations s'élevant à 14,3% (p \u003d 0,026) (fig. 4 ). Bateman et appel. Sur la base de deux autres études, l'influence des roflumilas a été analysée par le nombre d'exacerbations chez les patients atteints de COPL à fréquents (≥ 2 par an) et peu fréquents (< 2 в год) обострениями (рис. 5) . У больных с нечастыми обострениями терапия рофлумиластом приводила к достоверному снижению числа обострений по сравнению с плацебо на 16,5% (р = 0,006). Но у больных с частыми обострениями различие с плацебо оказалось еще более выраженным - 22,3% (р = 0,002).

Figure 4.La thérapie de roflumilast conduit à la plus grande diminution du nombre d'exacerbations chez les patients présentant un type bronchitaire de la MPOC

Figure 5. La thérapie avec ROFLUMILAST entraîne la plus grande diminution du nombre d'exacerbations chez les patients atteints de la MPOC avec des exacerbations fréquentes
Selon recommandations modernes Gold Roflumilast est considéré comme une thérapie nommée en plus de l'admission de la combinaison ISCC et DDBA ou de recevoir des médicaments anticholinergiques DD chez les patients atteints de symptômes prononcésobstruction bronchique sévère ou très lourde et risque élevé exacerbations.
Des phénomènes indésirables les plus fréquents, vous pouvez marquer la diarrhée, la nausée, la diminution de l'appétit, le poids corporel réduit et mal de crâne . La plupart des phénomènes indésirables étaient légers et modérés. Les phénomènes indésirables lors de la prise des roflumilas sont apparus le plus souvent au cours des premières semaines du médicament et ont été autorisés pendant son admission supplémentaire. Chez les patients, les COPLS reçus par thérapie avec ROFLUMILLAST, ont été marqués plus fréquents, comparés au placebo, une diminution du poids corporel. Après l'annulation des roflumilas, la masse du corps de la plupart des patients a été récupérée pendant 3 mois.
Thérapie longue des macrolides
Actuellement, de plus en plus de données sont accumulées (et non seulement dans des études expérimentales, mais également dans des études cliniques) que les antibiotiques de macrolide ont des propriétés immunomodulatrices et anti-inflammatoires importantes pouvant être utilisées pour contrôler l'inflammation dans les maladies respiratoires chroniques.
Les propriétés anti-inflammatoires des macrolides sont étroitement liées à leur structure structurelle - l'activité immunomodulatrice n'a été identifiée que dans des macrolides à 14 chaînes (érythromycine, clarithromycine et rotroxymicine) et à 15 chaînons (azithromycine), mais pas chez des macrolides à 16 chaînes (spiramycine, josamamicine ). Aujourd'hui, dans la pratique clinique pour la thérapie des maladies bronchogmonaires inflammatoires chroniques, des macrolides à prédominance de la nouvelle génération sont utilisés - l'azithromycine ou la clarithromycine.
Les mécanismes potentiels de l'action des macrolides dans des maladies broncheuses inflammatoires chroniques peuvent être des effets inhibiteurs sur la sécrétion dans les voies respiratoires, d'accumuler des neutrophiles et des lymphocytes dans les voies respiratoires et des effets antiprolifératifs sur les cellules actives (Fig. 6).

FIGURE 6. Mécanismes potentiels des actions de macrolides dans des maladies bronchogmonnelles inflammatoires chroniques
L'efficacité de la thérapie des macrolides des maladies inflammatoires de petits voies respiratoires, déjà démontrée dans de nombreuses études, peut être associée à la capacité des macrolides à supprimer l'inflammation neutrophile. La différence principale entre les homologues / immunosuppresseurs et les macrolides inhiber diverses protégées activées par mitogènes, telles que la marque P38, la kinase de la kinase extracellulaire et la janus-n-terminale, ainsi qu'une diminution de la contrainte oxydative par macrolides, mais pas de GKS / immunosuppresseurs.
Mécanisme possible influence positive Les macrolides sur le processus inflammatoire dans la pathologie des voies respiratoires sont leur capacité à moduler la virulence bactérienne. De plus, les macrolides sont capables de réduire la formation de biofilms.
Relativement récemment publié l'étude la plus grande à grande échelle sur aujourd'hui pour étudier l'effet de la thérapie d'azithromycine à long terme sur le développement des exacerbations de la MPOC. L'étude comprenait 1 142 patients atteints de la MPOC (moyenne de 40 ± 16%), qui au cours de la 1ère année ont été prélevés soit l'azithromycine à une dose de 250 mg / jour par jour (570 patients) ou un placebo (572 patients). Le nombre d'exacerbations de cobacs était de manière significativement plus faible chez les patients qui ont pris une azithromycine: 741 contre 900 dans le groupe placebo, c'est-à-dire le risque de développer des exacerbations était de 0,73 (p< 0,001). Частота обострений на одного человека в год составила 1,48 и 1,83, а среднее время до следующего обострения - 266 против 174 дней (р < 0,001) соответственно в группах азитромицина и плацебо (рис.7). Не было отмечено различий между группами пациентов по числу госпитализаций в стационар, однако число незапланированных визитов оказалось меньше среди больных, принимавших азитромицин: 2,46 против 2,57 на одного пациента в год (р = 0,048).
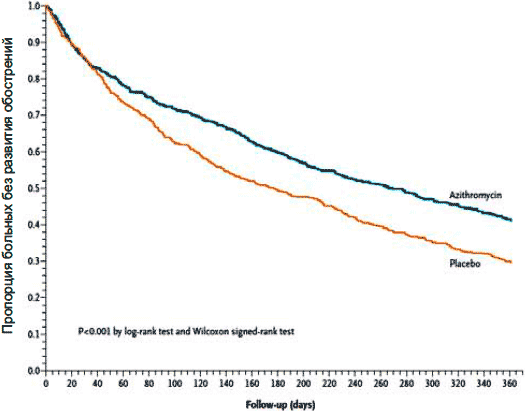
Figure 7. Le développement d'exacerbations de la MPOC avec une azithromycine et une thérapie placebo (Alberts et al. N ENGL J MED, 2011) ACCD Exacerbations. L'étude a été incluse
Malgré les données encourageantes obtenues sur la possibilité d'utiliser des macrolides chez les patients atteints de maladies pulmonaires inflammatoires chroniques, il est impossible de ne pas discuter du problème de sécurité de la thérapie à long terme avec ces médicaments. Une longue thérapie des macrolides peut entraîner la sélection de microorganismes, résistant à cette classe Les antibiotiques, qui sont particulièrement pertinents pour S. pneumoniae. De plus, des cas sont connus lorsque la thérapie de macrolide a conduit au développement d'effets secondaires de la part du tractus gastro-intestinal, cardiotoxique (violation de la conductivité intracardiaque) et effets de sortie.
Statines
Drogues "non spiratoires" de manière inattendue - Les statines (inhibiteurs de GMG-COA-REDUCTASE) ont récemment attiré l'attention du point de vue de la thérapie de la COPL. Les statines ont des effets anti-inflammatoires universels, notamment. Ils sont capables de réduire la gravité de l'inflammation des voies respiratoires induites par la fumée de tabac. Les statines réduisent l'expression des molécules de surface d'adhérence sur les cellules endothéliales, les macrophages et les récepteurs de la chimiokine, ce qui entraîne une diminution du recrutement et de la migration de ces cellules d'inflammation telles que les neutrophiles. De plus, les statines suppriment les produits de cytokines pro-inflammatoires.
Selon les résultats des études de cohorte, les statines peuvent réduire le nombre d'exacerbations et de mortalité des patients atteints de la MPOC. En outre, sur le fond de l'admission des statines, une diminution de la gravité de la gravité des exacerbations, le nombre d'intubations de trachée et la nécessité d'utiliser un support respiratoire pendant les exacerbations sont notés. Selon deux études, les statines sont capables de ralentir la progression de la MPOC. Lee et appel. Il a montré que chez les patients atteints de copdonies contre le fond des statines de prise, il y a une diminution du niveau sérique de la SRB et une augmentation de l'endurance physique.
Antagonistes des médiateurs
Dans la formation d'une réponse inflammatoire, de nombreux médiateurs sont impliqués dans la MPOC, et les antagonistes de certains d'entre eux sont théoriquement utilisés pour contrôler l'inflammation chez les patients atteints de la MPOC. Déjà aujourd'hui, nous pouvons apporter quelques exemples d'utiliser de tels médicaments dans des études pilotes.
Le facteur de nécrose tumorale (TNF-α) est une cytokine universelle qui participe à la chimiotaxie et à l'activation des macrophages et des neutrophiles. Niveaux élevés TNF-A contribue au développement de l'apoptose des myocytes de muscles croisés et de leur atrophie. Rennard et appel. Nous avons effectué une RKP multicentrique, qui a étudié l'efficacité du traitement à l'infliximab - l'anticorps monoclonal humain à TNF-A - chez les patients atteints de la MPOC. Le médicament était bien toléré par les patients, mais n'a pas réduit le nombre d'exacerbations et n'a pas amélioré la qualité de vie des patients. DANS cette étude Une tendance inexacte d'augmenter le nombre de tumeurs et de pneumonium au milieu d'infliximab a été notée.
La cytokine IL-8 joue également un rôle important dans la cascade inflammatoire, ce qui entraîne une migration accrue et une activation des neutrophiles. Dans le seul RKP aujourd'hui, l'IgG2 monoclonal humain à IL-8 (ABX-IL8) a été prescrit aux patients atteints de copdes de copdes sous la forme de 3 perfusions pendant 3 mois. Par rapport à la thérapie placebo ABX-IL8 a conduit à une réduction statistiquement significative de l'essoufflement (sur l'échelle de l'indice de dyspnée transitoire), mais il n'y avait aucune différence dans d'autres indicateurs de performance (paramètres fonctionnels, qualité de vie et test de 6 minutes). Il a été noté une bonne tolérabilité du médicament.
Leukotriene B4 (LTB4), dérivé d'acide arachidonique, est un activateur chimirofustract et neutrophile. L'efficacité de l'inhibiteur de synthèse leucotriene BayX1005 a été étudiée dans une étude de petite phase II chez les patients atteints de la MPOC. La thérapie avec le médicament pendant 14 jours a entraîné une diminution significative de la concentration de LTB4 dans les expectorations par rapport au placebo. Étant donné que la suppression de la synthèse de leucotriène peut constituer une méthode importante pour influencer l'inflammation neutrophilique, la question de la réalisation de nouvelles recherches avec des médicaments similaires au cours de la MPOC est discutée.
Conclusion
L'inflammation des fumeurs «sains» dans la composition des éléments cellulaires, les médiateurs et les protéases sont très similaires à l'inflammation chez les patients atteints de la MPOC, mais moins prononcés. Par conséquent, on pense que l'inflammation dans les voies respiratoires et un parenchymatique pour la MPOC est une réponse inflammatoire chronique renforcée aux irritants (tels que la fumée de tabac). Les médicaments anti-inflammatoires généralisés au cours de la MPOC incluent la CCIP, en règle générale, sous la forme de combinaisons de DDB. Les nouvelles perspectives de thérapie anti-inflammatoires de la COPL sont associées à des médicaments de la classe d'inhibiteurs de phosphodiestérase-4 (ROFLUMILAST), avec des macrolides, des statines et de nouveaux antagonistes des médiateurs.
LITTÉRATURE
1. Initiative mondiale pour la maladie pulmonaire obstructive chronique (or). Stratégie mondiale de diagnostic, de gestion et de prévention de la maladie pulmonaire obstructive chronique. Rapport de l'atelier NHLBI / OMS. Dernière mise à jour 2011.
2. Celli B.R., Macnee W. Le groupe de travail ATS / ERS. Normes pour le diagnostic et le traitement des patients atteints de la MPOC: un résumé du papier de position ATS / ERS. EUR respir J 2004; 23: 932-946.
3. Butiste A., McBurnie M.a., Vollmer W.M. et al. Variation internationale de la prévalence de la MPOC (l'étude audacieuse): une étude de prévalence basée sur la population. LANCET 2007; 370: 741-50.
4. Mannino D.M., NAMA D.M., Akinbami L. et al. Surveillance chronique des maladies pullonaires obstructives - États-Unis, 1971-2000. MMWR SURVEILL SOMM 2002; 51: 1-16.
5. Murray C.J., Lopez A.D. Projections alternatives de mortalité et d'invalidité par cause 1990-2020: charge mondiale de l'étude de Disese. Lancet 1997; 349: 1498-504.
6. Barnes P.J., Shapiro S.D., Pauwels R.A. Maladie pulmonaire obstructive chronique: mécanismes moléculaires et cellulaires. EUR Respir J 2003; 22: 672-88.
7. HOGGJ.C. Pathophysiologie de la limitation de flux d'air dans une maladie pulmonaire obstructive chronique. Lancet 2004; 364: 709-21.
8. BARNES P.J. Bronchopneumopathie chronique obstructive. N ENGL J MED 2000; 343: 269-80.
9. BARNES P.J. Génétique moléculaire de maladie pulmonaire obstructive chronique. Thorax 1999; 54: 245-52.
10. Meshi B., Vitalis T.Z., Ionescu D., Elliott W.M., Liu S., Wang X. et al. Destruction pulmonaire emphysémateuse par la fumée de cigarette. Les effets de l'infection adénovirale latente sur la réponse inflammatoire pulmonaire. Am j respir cellule mol biol 2002; 26: 52-7.
11. ITO K., BARNES PJ., ADCOCK I.M. Le recrutement de récepteurs de glucocorticoïdes de l'histone désacétylase 2 inhibe l'histone H4 induite interleukin-lb sur les lystines 8 et 12. Mol Cell BIOL 2000; 20: 6891-903.
12. HOGG J.C., Macklem P.T., Thurlbeck W.M. Site et nature de l'observation des voies respiratoires dans une maladie pulmonaire obstructive chronique. N Engl J Med 1968; 278: 1355-1360.
13. O'Donnell R.A., Peebles S., Ward J.A. et al. Relation entre dysfonctionnement des voies respiratoires périphériques, observation des voies respiratoires et inflammation neutrophilique dans la MPOC. Thorax 2004; 59: 837-842.
14. Nadel J.A. Rôle de Neutrophil Elastase dans une hypersécrétion lors d'exacerbations de la MPOC et de thérapies proposées. Coffre 2000; 117: Suppl. 2, 386s-389s.
15. Finkelstein R, ma h.d., ghezzo H. et al. La morphométrie des petites voies respiratoires chez les fumeurs et sa relation avec le type d'emphysème et l'hyperresponsenivité. Suis J Respir Critt Care Med 1995; 152: 267-276.
16. Frankenberger M., Menzel M., Betz R. et al. Caractérisation d'une population de petits macrophages dans les expectines induites de la maladie pulmonaire et des volontaires sains. Maladie palmonaire chronique et volontaires sains Clin Exp Immunol 2004; 138: 507-516.
17. Saetta M., Mariani M., Panina-Bordignon P. et al. Expression accrue du récepteur de chimiokine CXCR3 et de son ligand CXCL10 dans des voies respiratoires périphériques des fumeurs souffrant de maladie pulmonaire obstructive chronique. AM J Respir Critique Care Med 2002; 165: 1404-1409.
18. Fairclough l "Urbanowicz R.A., Corne J., et al. Cellules tueuses dans une maladie pulmonaire obstructive chronique. Clin SCI (Londre) 2008; 114: 533-541.
19. Grashoff W.f., STON J.K., Sterk P.J., et al. Maladie pulmonaire obstructive chronique: rôle des cellules de mât bronchiolaires et des macrophages. Am j pathol 1997; 151: 1785-1790.
20. Saetta M., Di Stefano A., Maestrelli P., et al. Eosinophilie des voies respiratoires dans la bronchite chronique pendant les exacerbations. Suis J Respir Critt Care Med 1994; 150: 1646-1652.
21. Papi A., Bellettato C.M., Brocioni F., et al. Infections et inflammation des voies respiratoires dans une maladie pulmonaire obstructive chronique, des exacerbations sévères. Suis j Respir Critt Care Med 2006; 173: 1114-1121.
22. Snoeck-Stroband JB, LAPPERRE TS, Gosman MM, et al. Bronchite chronique sous-phénotype dans la MPOC: inflammation dans les expectorations et les biopsies. EUR Respir J 2008; 31: 70-77.
23. Rutgers SR, Postma DS, TEN Hacken NH, Kauffman HF, Der Mark Tw, Ter GH, et al. Une inflammation en cours d'air chez les patients atteints de la MPOC qui ne fument pas actuellement. Thorax 2000; 55: 12-18.
24. Antoniu S.A. Nouvelles options thérapeutiques dans la gestion de la MPOC - se concentrer sur ROFLUMILAST. Int J chronique obstruer la pulmone DIS 2011; 6: 147-155.
25. Yamaya M, Azuma A, Takizawa H. Effets de macrolide sur la prévention des exacerbations de la MPOC. EUR Respir J 2012; 40: 485-494.
26. Jeune RP, Hopkins R, Eaton Te. Actions pharmacologiques des statines: utilité potentielle dans la MPOC. EUR Respir Rev 2009; 18: 1-11.
27. Cazzola M, Dahl R. La thérapie combinée inhalée avec des β angonistes à action prolongée et des corticostéroïdes dans une MPCD stable. Coffre 2004; 126: 220-237.

