Диагностика сердечно-сосудистых заболеваний. Как проверить сосуды: важность обследования и обзор методов Диагностика сердечных заболеваний
В диагностике сердечно-сосудистых заболеваний важную роль играют своевременная диагностика. Нередко достаточно провести стандартное ЭКГ, чтобы поставить правильный диагноз. В других случаях требуется разноплановое исследование сердца, что позволяет установить точную причину болезни и провести эффективное лечение.
Обследования сердца помогают определить сердечно-сосудистые заболевания различного уровня тяжести. Если раньше пользовались только физикальным обследованием, то сегодня используются самые разные методы исследования и передовые технологии.
Своевременное обследование сердца позволяет уменьшить риск развития сердечно-сосудистого заболевания, группа которых занимает первое место среди основных причин смертности.
Каждый больной, поступающий в кардиологическое отделение или посетивший врача в поликлинике по причине болезней сердца, проходит стандартный комплекс исследований. Если после этого не удается установить первопричину патологии, тогда используются узконаправленные способы диагностики.
Видео Беспокоит сердце? С чего начать обследование?
Первичное обследование сердца больного
Самый первый метод диагностики больного сердечно-сосудистой патологией - физикальное обследование на первом приеме у врача. Вначале проводится осмотр с целью выявления визуальных изменений (отеков, цианоза, пульсации на шее). После с помощью простукивания врач определяет границы сердца, которые в патологических случаях изменяются.
Аускультация сердца - важный метод физикального обследования, с помощью которого определяются патологические ритмы и шумы, выраженность сердечных тонов.
Для проведения аускультации используется фонендоскоп. Этим же инструментом в сочетании с тонометром измеряется артериальное давление. В процессе прослушивания сердечных тонов изучается их звучание, очередность. В нормальном состоянии выслушиваются два постоянных тона, первый и второй. При той или иной патологии могут обнаруживаться добавочные, а также третий и четвертый тона.
Видео Основные физикальные методы обследования сердца
Инструментальные методы диагностики
Прогрессивные технологии позволяют сегодня проводить самые сложные и ранее недоступные исследования. Для назначения правильного лечения это крайне важно, поскольку точный диагноз - залог эффективной терапии. Как правило, начинают со стандартных методов - электрокардиографии, УЗИ сердца. При необходимости обследование дополняется электрофизиологическим исследованием, МРТ, КТ, ангиокардиографией.
Часто используемые инструментальные методы диагностики:
- Электрокардиография.
- Эхокардиография.
- Ангиокардиография.
Часть из перечисленных способов является безболезненной методикой, другие наоборот, относятся к инвазивной диагностике. Но все без исключения проводятся с помощью специального оборудования, которое в большей или меньшей степени оказывает влияние на человеческий организм.
Электрокардиография
Является ценным методом исследования в кардиологии, с помощью которого диагностируется большинство сердечно-сосудистых заболеваний. Впервые электрокардиограмма была снята Виллем Эйнтховен, который разработал струнный гальванометр, регистрируемый в ХХ веке практически такую же ЭКГ, как это делается сегодня. Этим же исследователем была разработана система обозначений получаемых зубцов, которая до сих пор широко используется.
Регистрация электрической активности сердца проводится с помощью электрокардиографа, которые сегодня для записи используют термобумагу. Если устройство полностью электронное, тогда полученные данные могут быть сохранены в компьютере.
Электрические показатели определяются с помощью электродов, которые на электрокардиографе показывают разность потенциалов в виде зубцов. Для их получения используют стандартные отведения (I, II и III), которые в соответствии с зарядами накладываются на правую руку и левую ногу (+) и левую руку (-). Также регистрируются усиленные отведения, обозначаемые как aVR, aVL, aVF, которые берутся от конечностей. Кроме этих шести отведений регистрируются однополюсные грудные отведения, от V1 до V9, но чаще всего определяются V1-V6.
ЭКГ позволяет определить:
- рубцовые изменения;
- нарушение кровоснабжения;
- дистрофические проявления;
- признаки инфаркта миокарда;
- обозначения нарушения ритма.
Стандартное ЭКГ не всегда дает возможность точно установить патологические изменения в сердце, поэтому при необходимости задействуют другие исследования, основанные на электрокардиографии:
- Суточный мониторинг ЭКГ - определяет слабо выраженные нарушения ритма сердца, которые сложно зафиксировать с помощью стандартной ЭКГ. Больному требуется носить от суток до 5-7 дней портативный электрокардиограф, который записывает деятельность сердца, после чего проводит врачом анализ полученных данных.
- ЭКГ-картирование, или прекардиальное картирование - при использовании большого количества электродов проводится продолжительное исследование, в результате чего даже самые тяжелые и сложно диагностируемые заболевания удается успешно определить. Вся получаемая прибором информация обрабатывается компьютером, поэтому высока точной получаемых результатов.
- Нагрузочные тексты (велоэргометрия, тредмил-тест) - выполняются с целью определения поражений сердца, которые в нормальном состоянии не обнаруживаются. При выполнении физической нагрузки нередко создаются благоприятные условия для возникновения аритмии или другого расстройства деятельности сердца. В частности, с помощью велоэргометрии определяется стенокардия напряжения, ишемическая болезнь сердца и пр. При повторном обследовании можно выяснить толерантность к физической нагрузке, эффективность ранее проведенного лечения, прогностическое значение.
- Внутрипищеводная электрокардиография - в пищевод вводится активный электрод, который максимально близко подводится к сердцу. С помощью этого метода можно провести оценку работоспособности атриовентрикулярного соединения и предсердий. Нередко используется на этапе диагностики различных видов нарушения ритма, особенно сердечных блокад.
- Векторкардиография - при использовании проекционного графика выстраивается объемная фигура, которая отражает электрическую активность сердца. При наличии нарушения ритма регистрируются соответствующие изменения в векторе сердечной деятельности.
- Гастрокардиомониторирование - метод одновременного исследования электрической активности сердца и кислотности в желудке и пищеводе. По способу проведения подобен не холтеровский мониторинг, только на протяжении суток записывается не только электрокардиограмма, но и рН-метрия. Обследование зачастую используется в процессе диагностики желудочно-кишечных и сердечно-сосудистых заболеваний.
Электрокардиография - один из самых безопасных и простых в выполнении методов исследования. Он доступен на любом уровне медицинского обслуживания, поэтому при возможности и желании можно получить довольно много достоверной информации о состоянии сердца.
Видео Методы исследования сердца. ЭКГ и ФКГ
Эхокардиография
Этот метод более известен как ультразвуковое исследование, или УЗИ сердца. Принцип действия исследования основан на улавливании сигналов, которые были отражены от различных структур сердца. В зависимости от акустической плотности сигнал воспринимается по-разному, но в итоге формируется соответствующее изображение.
Используется для выявления органических поражений сердца, врожденных и приобретенных пороков, а также для оценки функциональных возможностей миокарда. Считается методом выбора при обследовании людей с жалобами на слабость, головокружение, боли в сердце, потери сознания, частое сердцебиение.
На основе УЗИ создан ряд модифицированных обследований сердца:
- Допплерэхокардиография - на мониторе УЗИ показывается внутрисердечный кровоток, что позволяет увидеть пороки сердца, патологические шунты и хорды, провести оценку гемодинамики сердца.
- Одномерная эхокардиография - позволяет увидеть сердце в одной плоскости. Довольно грубая диагностика, которая используется для получения размеров органа, толщины его стенок. Также получаются данные о работе клапанного аппарата, сократительной способности сердца.
- Двухмерная эхокардиография - является более информативным исследованием по сравнению с предыдущим. Подобное достигается за счет получения объемного изображения сердца и его структур.
- Стресс-ЭХО - один из вариантов нагрузочных тестов. Сочетает в себе методики УЗИ и велоэргометрии. Сначала проводится ультразвуковая диагностика, а после “катания” больного на велосипеде проводится УЗИ. В результате определяется ИБС, непроходимость коронарных сосудов, оценивается эффективность терапии.
Не назначается УЗИ в случаях с хроническим курением, бронхиальной астмой, при наличии больших молочных желез или чрезмерного оволосения грудной клетки. Также исследование не проводится при деформациях грудной клетки, инфекционных заболеваниях кожи в этой области.
ЭхоКГ относится к безвредным и безболезненным методам исследования. Выполняется довольно быстро и при необходимости повторяется требуемое количество раз.
Видео Эхокардиография, УЗИ сердца, методика исследования
Ангиокардиография
Метод относится к рентгенологическим исследованиям, в ходе проведения которых используется рентгеноконтрастное вещество. С помощью исследования получается изучить камеры сердца, а также ближайшие вены и артерии.
В полость сердца и коронарные сосуды вводится рентгеноконтрастное вещество, для чего используется специальный катетер. Подводится он к сердцу и сосудам через бедренную или подключичную артерию. В результате введения контрастного агента становятся видны структурные части сердца, для оценки которых делается ряд изображений. Перед проведением процедуры обязательно принимается седативное и антигистаминное лекарство.
Исследование часто проводится перед операциями на сердце с целью уточнения нужных физиологических параметров миокарда. Также метод довольно эффективен в диагностике пороков сердца, нарушении структуры ближайших крупных сосудов. После широкого распространения эхокардиографии ангиокардиография стала реже использоваться. Но в некоторых случаях этот метод является незаменимым, поскольку позволяет более точно определять анатомические структуры сердца.
Ангиокардиография относится к инвазивным способам диагностики, поэтому относительно нечасто используется. Все же в случае необходимости помогает получить более точные данные, чем при ЭхоКГ.
Видео Ангиография и стентирование сосудов сердца
Лабораторные анализы
Зачастую назначаются при наличии или высоком риске определения сопутствующей патологии. Также при некоторых поражениях сердца в кровь выделяются определенные вещества, фиксируемые с помощью специальных лабораторных тестов.
Распространенные лабораторные анализы при заболеваниях сердца:
- Исследование мочи - почки чутко реагируют на состояние сердечно-сосудистой системы. При отеках, после приступа пароксизмальной тахикардии, септических эндокардитах изменяется качество и количество мочи. В основном нарушения выражаются в снижении удельного веса мочи, определении гиалиновых цилиндров, эритроцитов, белка в моче.
- Исследование крови - довольно информативно в диагностике сердечно-сосудистых заболеваний. В частности, нередко при пороках сердца увеличивает количество красных кровяных шариков. Подобное изменение связано с кислородным голоданием при недостаточности сердечной деятельности. Воспалительные процессы нередко затрагивают эндокард, миокард и другие структуры сердца. При этом развивается лейкоцитоз и увеличивается СОЭ.
- Исследование мокроты - проводится только в тех случаях, когда есть подозрение на острую недостаточность левого желудочка. При этой патологии наблюдается застой в легких, в результате чего образуется кровянисто-пенистая мокрота. В некоторых случаях она может быть бесветная, что часто отмечается при выраженном застое легких. Микроскопический анализ мокроты позволяет определить “клетки сердечных покровов”, наличие которых характерно для инфаркта миокарда и сердечной недостаточности.
Во время каждого исследования требуется тщательно выполнять требования врача, проводящего диагностику. Это поможет получить более быстрый и качественный результат. Также впоследствии позволит предупредить развитие осложнений, поэтому совместное сотрудничество врача и больного посодействует достижению желаемого результата.
В заболеваниях сердца патологические изменения в сосудах играют ведущую роль, название «сердечно-сосудистая система» говорит само за себя. Сердечно-сосудистые заболевания остаются самой распространенной причиной смерти во всем мире, поэтому очень важно вовремя начать обследование и лечение.
В этой статье мы разберемся, в каких случаях болезнь вызвана именно патологией сосудов, как можно обнаружить все эти изменения, и рассмотрим, как проводится диагностика сердечно-сосудистых заболеваний.
Отзыв нашей читательницы Виктории Мирновой
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого - отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Заболевания сердца и сосудов
Для того, чтобы понимать, что именно нужно проверить, когда есть подозрение на поражение сердечно-сосудистой системы, разберем основные отличия всех кардиологических болезней.
В современной кардиологии все кардиологические заболевания разделяют на две группы:

Какие заболевания появляются при изменениях в сосудах сердца?
Сердце получает артериальную кровь, насыщенную кислородом и питательными веществами, по коронарным артериям. Когда коронарные артерии поражаются атеросклерозом, их просвет уменьшается, и орган не получает кислород и питательные вещества в необходимом объеме.
Возникает ишемическая болезнь – самое распространенное заболевание сердечно-сосудистой системы. Организм реагирует на недостаток кислорода и питательных веществ в первую очередь болью.
Сердечные боли своеобразны, обычно проявляются ощущением сдавления за грудиной, возникают при физической нагрузке. Очень часто настоящие сердечные боли пропускают, а различные острые боли, не связанные с сердцем, вызывают беспокойство.
Как обнаружить некоронарогенные заболевания?
Большинство заболеваний в кардиологии диагностируется примерно одинаковым перечнем обследований, но различия все же существуют.
Для диагностики заболеваний, когда коронарные сосуды здоровы, используют следующие методы диагностики:

Какое обследование лучше для обнаружения патологии сосудов?
Диагностика заболеваний сердечно-сосудистой системы включает ряд исследований. Каждое исследование имеет свои показания и противопоказания.
Назначение инвазивных методов оправдано только предстоящей кардиохирургической операцией или необходимостью принятия решения о ее целесообразности.
Для диагностики коронарогенных заболеваний используют следующие методы:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА - наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.

Средняя стоимость исследований
В клиниках Москвы и Санкт-Петербурга можно выполнить любое из перечисленных исследований, средние цены на каждое:

Для того, чтобы проверить состояние коронарных артерий, необходимо начать с консультации кардиолога. Вполне возможно, что для постановки диагноза не будет необходимости в сложных дорогостоящих методах исследования.
Вы когда-нибудь пытались восстановить работу сердца, мозга или других органов после перенесенных патологий и травм? Судя по тому, что вы читаете эту статью - вы не по наслышке знаете что такое:
- часто возникают неприятные ощущения в области головы (боль, головокружение)?
- внезапно можете почувствовать слабость и усталость…
- постоянно ощущается повышенное давление…
- об одышке после малейшего физического напряжения и нечего говорить…
Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕНОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо - это привести холестерин в норму. А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже "слили" на неэффективное лечение? Ведь рано или поздно СИТУАЦИЯ УСУГУБИТЬСЯ.
Правильно - пора начинать кончать с этой проблемой! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Кардиологии МИНЗДРАВА России - Акчуриным Ренатом Сулеймановичем, в котором он раскрыл секрет ЛЕЧЕНИЯ повышенного холестерина.
основные жалобы
Жалобы больных можно разделить на две большие группы: основные и дополнительные (общего характера).
К основным относятся: одышка, боли в области проекции сердца, сердцебиение, ощущение «перебоев в работе сердца», кашель, отеки. При артериальной гипертензии беспокоят головные боли в затылке и теменной области, головокружение, шум в голове, мелькание «мушек» перед глазами.
Одышка. Основной механизм возникновения одышки при болезнях сердца связан с левожелудочковой недостаточностью, повышением давления в малом кругу кровообращения и застойными явлениями в нем. Важно выяснить характер одышки (постоянная или возникающая при физической нагрузке), приступообразная («сердечная астма»), которая обычно возникает в ночное время. Необходимо так же уточнить интенсивность физической нагрузки, при которой возникает одышка.
Боли в области сердца. Боли в прекордиальной области могут отмечаться при многих заболеваниях, в том числе не связанных с патологией сердца и сосудов (например, при остеохондрозе грудного отдела позвоночника, левостороннем сухом плеврите, межреберной невралгии, миозите и т. д.). Поэтому для уточнения патогенеза болей общепринятым в кардиологии является детализация этой жалобы по определенному алгоритму:
локализация болей;
иррадиация;
условия возникновения (при физической, эмоциональной нагрузках или в покое, при движениях, дыхании);
характер болей (колющие, ноющие, давящие, сжимающие, жгучие и т.д.);
постоянные или в виде приступов;
интенсивность болей;
продолжительность;
чем снимаются боли? Если да, то как быстро они снимаются или уменьшаются.
Для стенокардии наиболее характерны давящие, сжимающие или жгучие боли за грудиной, слева от грудины или в прекордиальной области, иррадиирующие в левую лопатку, левую руку, левую половину шеи, реже – под левую лопатку. Возникают чаще всего при физической или эмоциональной нагрузке, длятся от 3-5мин., реже - до 15-20 минут, купируются после прекращения физической нагрузки или при приеме нитроглицерина. Боли при инфаркте миокарда, как правило, не исчезают после приема нитроглицерина, они более интенсивные и продолжительные. При ишемической болезни сердца (ИБС), основными проявлениями которой являются стенокардия и инфаркт миокарда, боли обусловлены ишемией миокарда на фоне нарушения коронарного кровообращения или периодическими спазмами коронарных артерий. В основе ИБС лежит атеросклероз коронарных артерий. При кардионеврозе, нейроциркуляторной дистонии наиболее характерны колющие боли в области верхушки сердца после волнений без иррадиации, купируются седативными средствами (валериана, корвалол, валокардин, транквилизаторы).
Сердцебиение. Этот симптом характеризуется ощущением усиленной и учащенной работы сердца. Причины сердцебиения многообразны: повышение тонуса симпатической нервной системы, психоэмоциональная неустойчивость, тиреотоксикоз, лихорадка, физическая нагрузка, сердечная недостаточность и др. Необходимо выяснить, когда возникает сердцебиение (в покое или после физических нагрузок). Сердцебиения могут носить постоянный характер или возникать в виде приступов (пароксизмальный характер). Объективным проявлением сердцебиения является тахикардия. Однако у больных с нарушениями нервной системы жалобы на сердцебиения могут возникать и при нормальной частоте сердечных сокращений.
Ощущение «перебоев» в области сердца . Больные предъявляют жалобы на «замирание сердца», ощущение кратковременной остановки сердца и т. д. Это может быть обусловлено нарушениями ритма при заболеваниях сердца, а так же при эмоциональном стрессе, при тиреотоксикозе, лихорадке, различных аритмиях.
Кашель . Кашель является неспецифичным симптомом, может наблюдаться при многих заболеваниях (например, кашель и кровохарканье наблюдаются при митральном пороке сердца и при туберкулезе). При заболеваниях сердечно-сосудистой системы кашель может возникнуть как следствие застоя крови в малом круге кровообращения. Кровохарканье обычно наблюдается при тяжелых заболеваниях, протекающих с легочной гипертензией (при митральных пороках).
Отеки на нижних конечностях – распространенная жалоба при развитии сердечной недостаточности. Необходимо уточнить преимущественную локализацию отеков, время их появления (утром, в конце дня), связь с приемом жидкости, физической нагрузкой. Для сердечной недостаточности характерны отеки на нижних конечностях преимущественно к концу дня, быстро нарастают при употреблении большого количества жидкости и соленой пищи, физических перегрузках. Обусловлено это венозным застоем крови в нижних конечностях при правожелудочковой сердечной недостаточности.
У больных могут быть и дополнительные жалобы: слабость, быстрая утомляемость, потливость, расстройство сна. Все эти жалобы обусловлены развивающейся гипоксемией на фоне сердечной недостаточности.
Головные боли – характерная жалоба при артериальной гипертензии и гипотензии. В первом случае боли локализуются чаще в затылочной, во втором – в височно-теменной области. Наиболее частая причина возникновения головных болей – развитие атеросклероза сосудов головного мозга вследствие уменьшения мозгового кровотока и ишемии головного мозга.
Головокружение, шум в голове характерны для артериальной гипертензии, церебрального атеросклероза. Обусловлены диффузным или очаговым нарушением кровообращения в сосудах головного мозга.
Жалобы диспепсического характера (тошнота, рвота, снижение аппетита, поносы или запоры). Они возникают на фоне венозного застоя в системе нижней полой вены при правожелудочковой сердечной недостаточности. При этом часто отмечаются боли в правом подреберьи и вздутие живота, тяжесть в правом подреберье за счет увеличения печени, из-за застоя крови.
У больных с тяжелой сердечной недостаточностью на фоне тяжелой гипоксемии часто отмечается бессонница, возбуждение , иногда психотические расстройства (бред, галлюцинации).
При расспросе больного жалобы необходимо подробно детализировать.
Анамнез заболевания
Важно выяснение времени появления признаков болезни, последовательности развития симптомов заболевания и условий их возникновения (например, тяжелая физическая работа, стресс, употребление алкоголя), течения болезни, частоты обострений. Уточняют, обращался ли больной за медицинской помощью, какое проводилось обследование и лечение. Необходимо так же выяснить эффективность и переносимость лекарственной терапии, характер наблюдения за больным в амбулаторных условиях при наличии хронических заболеваний. Подробно изложить развитие последнего обострения этого заболевания.
Анамнез жизни
При сборе анамнеза жизни у больных необходимо выяснить те причины, которые могут способствовать развитию болезни. Уточняют, отягощена ли наследственность по тому или иному заболеванию, ранее перенесенные заболевания (особенно ревматизм, стрептококковые инфекции, сифилис), наличие вредных привычек (курения, употребления алкоголя), образ жизни, характер питания, неблагоприятное влияние производственных факторов (шум, электромагнитные поля, частые стрессы и др.).
Осмотр больного
Общий осмотр больного с заболеванием сердечно-сосудистой системы включает определение его положения в постели, выражения лица, окраски кожных покровов и слизистых, наличие отеков (смотри раздел «общий осмотр»). Здесь будут изложены лишь наиболее информативно значимые признаки при кардиологических заболеваниях.
Общий осмотр кардиологических больных
Положение больного .
Положение «ортопноэ » у больных с выраженной левожелудочковой недостаточностью – вынужденное положение, при котором уменьшается одышка. Больной сидит с опущенными ногами, при этом голова слегка запрокинута назад и опирается на высокий изголовник или подушки, рот приоткрыт, одышка в покое. В такой позе уменьшается венозный возврат крови к сердцу, разгружается малый круг кровообращения, уменьшается одышка.
Вынужденное положение больных при выраженной сосудистой недостаточности (коллапс, шок). Больной занимает строго горизонтальное положение, иногда с припущенным головным концом и приподнятыми ногами. В такой позе улучшается кровообращение в головном мозгу, уменьшается головокружение и слабость.
При выпотных перикардитах больной сидит, наклонившись вперед, ноги при этом согнуты в коленных суставах и подтянуты к туловищу. В такой позе экссудат в полости перикарда меньше сдавливает сердце, одышка уменьшается, больной чувствует себя лучше.
Выражение лица . Наиболее характерны:
митральное лицо (faciesmitralis) – у больных, страдающих митральным стенозом: на фоне бледности четко проявляется цианоз губ, щек, кончика носа, мочек ушей;
лицо Корвизара (faciesCorvisari) – у больных с тяжелой сердечной недостаточностью: худое, бледно-цианотичное с желтушным оттенком лицо, рот открыт, выраженная одышка в покое, ортопноэ.
Осмотр кожи и слизистых оболочек . Прежде всего, оцениваем их цвет. Наиболее характерны:
а) Цианоз. Он может быть выраженным диффузным (при «синих» врожденных пороках сердца, склерозе легочной артерии (болезнь Аэрза)), легочном сердце.
Периферический цианоз (акроцианоз) наиболее характерен для начальной стадии сердечной недостаточности. При этом цианотичны в основном наиболее отдаленные части тела – кисти, стопы, кончики пальцев, губы, кончик носа. Это обусловлено нарушением микроциркуляции и стазом крови на периферии. Газообмен здесь нарушается, отмечается накопление восстановленного гемоглобина, который обусловливает синюшное окрашивание периферических участков. Конечности при этом холодные.
Смешанный цианоз - несет черты центрального и периферического цианоза. У кардиологических больных это бывает при сердечной недостаточности по тотальному типу.
Местный цианоз - наиболее характерен при локальном нарушении венозного оттока, в частности, при тромбофлебитах нижних и верхних конечностей, при сдавлении вен опухолями.
Изолированный цианоз головы и шеи чрезвычайно характерен для сдавления верхней полой вены опухолью средостения, пакетом лимфоузлов в средостении при лимфогрануломатозе, лимфосаркоме. При этом нарушается венозный отток из верхней части туловища, лицо и шея становится цианотичными, одновременно отмечается отек лица и шеи («воротник» Стокса, «синдром верхней полой вены»).
б) Бледность кожи и слизистых . Отмечается при аортальных пороках сердца, ревмокардите, обмороке, коллапсе.
в) «Цвет кофе с молоком » – своеобразная бледность с желтушным оттенком при инфекционном эндокардите вследствие интоксикации и ускоренного гемолиза эритроцитов (анемии). Одновременно у этих больных могут выявляться петехиальные высыпания на коже и слизистых оболочках.
Визуальным признаком сердечной недостаточности является отеки . По механизму возникновения они гидростатические вследствие венозного застоя. Основными диагностическими признаками сердечных отеков являются: а) локализация на нижних конечностях; б) появляются к концу дня, за ночь исчезают или уменьшаются; в) по характеру плотные, малоподвижные; г) кожа над отечными конечностями синюшная и холодная на ощупь.
При тяжелой сердечной недостаточности появляются полостные отеки: гидроторакс (транссудат в плевральных полостях); гидроперикард (накопление застойной жидкости в полости перикарда); асцит (жидкость в брюшной полости). Могут наблюдаться массивные общие отеки по всему телу (анасарка).
При нарушении локального венозного кровотока в конечностях могут выявляться местные отеки (тромбофлебит нижних конечностей).
Осмотр отдельных частей тела
При осмотре головы и шеи часто выявляются «периферические» симптомы, характерные для недостаточности аортального клапана:
симптом Мюссе – покачивание головы, синхронное с работой сердца;
симптом Лантдольфа – ритмичное сужение и расширение зрачков;
симптом Мюллера – такая же ритмичная меняющаяся окраска слизистой миндалин и небных дужек в такт с работой сердца;
«пляска каротид» – усиленная пульсация сонных артерий.
При правожелудочковой сердечной недостаточности в области шеи отмечается набухание и пульсация яремных вен («положительный венный пульс»), совпадающая с пульсом на артериях.
После общего осмотра переходят к обследованию по системам. Обследование сердечно-сосудистой системы начинают с осмотра прекордиальной области.
Осмотр области сердца - он проводится, прежде всего, с целью выявления верхушечного и сердечного толчков, патологических пульсаций. При длительно существующих врожденных или приобретенных пороках сердца, выпотном перикардите левая половина грудной клетки может выбухать («сердечный горб»).
Верхушечный толчок - это ограниченная ритмичная пульсация, наблюдаемая в норме в пятом межреберье кнутри от среднеключичной линии, в области верхушки сердца.
У 30% здоровых людей верхушечный толчок не определяется.
Сердечный толчок - это синхронное с верхушечным толчком, но более разлитое ритмичное содрогание всей области сердца. Он обусловлен пульсацией увеличенного правого желудочка, основная масса которого находится в проекции грудины. В норме сердечный толчок отсутствует.
Пальпация области сердца - позволяет определять свойства верхушечного толчка (точную локализацию, ширину, высоту, силу, резистентность ), а также сердечный толчок, другие пульсации и дрожание стенки грудной клетки в области сердца и крупных сосудов.
Больного осматривают в положении лежа или сидя.
В норме верхушечный толчок располагается в 5-м межреберье на 1,5-2 см кнутри от среднеключичной линии. В положении на левом боку он смещается кнаружи на 3-4 см, на правом - кнутри на 1,5-2 см. При высоком стоянии диафрагмы (асцит, метеоризм, беременность) он смещается вверх и влево, при низком стоянии диафрагмы (эмфизема легких, у астеников) – вниз и кнутри (вправо). При повышении давления в одной из плевральных полостей (экссудативный плеврит, пневмоторакс) верхушечный толчек смещается в противоположную сторону, а при сморщивающих процессах в легком – в сторону патологического очага.
Надо помнить также, что бывает врожденная декстрокардия, и верхушечный толчек определяется справа.
При пальпации верхушечного толчка ладонь правой руки кладут на область сердца в поперечном направлении (основанием ладони к грудине, а пальцами в 4-м, 5-м, 6-м межреберьях) (рис. 28).

Рис.28 . Пальпация верхушечного толчка
Верхушечный толчок шириной более 2-х см , называется разлитым и связан с увеличением левого желудочка, менее 2-х см - ограниченным . Высота верхушечного толчка - это амплитуда колебания грудной стенки в области верхушечного толчка. Он может быть высоким и низким . Сила верхушечного толчка определяется давлением, которое ощущают пальцы. Она зависит от силы сокращения левого желудочка, от толщины грудной клетки. Резистентность верхушечного толчка зависит от функционального состояния миокарда, его тонуса, толщины и плотности сердечной мышцы.
В норме верхушечный толчек пальпаторно воспринимается пульсирующим образованием средней плотности (умеренно резистентным). При компенсаторной гипертрофии левого желудочка верхушечный толчек смещается влево и, часто, вниз, становится разлитым, он сильный, высокий и повышенно резистентный. Разлитой, но низкий, слабый, мягкий верхушечный толчек – признак развивающейся функциональной недостаточности миокарда левого желудочка.
Другие виды пульсации в области сердца и на сосудах
Пульсация аорты . В норме пульсация аорты не наблюдается. Появление пульсации аорты в яремной ямке наблюдается при выраженном расширении дуги аорты, ее аневризме. Эта пульсация носит название загрудинной . Кроме этого при аневризме восходящего отдела аорты пульсация может появиться во 2 межреберьи справа у края грудины.
Дрожание грудной клетки («кошачье мурлыканье ») отмечается над верхушкой сердца во время диастолы при митральном стенозе и над аортой - во время систолы при стенозе устья аорты . Механизм этого феномена можно объяснить образованием вихревых токов крови при прохождении через суженое отверстие митрального или аортального клапанов.
Эпигастральная пульсация определяется при гипертрофии и дилатации правого желудочка, аневризме брюшного отдела аорты, недостаточности аортального клапана. В норме она видна незначительно. Пульсация печени может быть истинной - при недостаточности трехстворчатого клапана или передаточной - при увеличении правого желудочка. Чтобы отличить истинную пульсацию от ложной, можно воспользоваться простым приемом: на область печени поставить сомкнутые указательный и средний пальцы кисти. При ложной пульсации они остаются сомкнутыми, при истинной – периодически (в фазу систолы правого желудочка) расходятся.
При осмотре и пальпации нижних конечностей у больных с правожелудочковой сердечной недостаточностью выявляются и визуально и пальпаторно симметричные отеки. Они плотные, появляются к концу дня, кожа над ними цианотичная. При варикозном расширении вен нижних конечностей, особенно при тромбофлебите, выявляются местные отеки на пораженной конечности (асимметричные).
При поражении артерий нижних конечностей (облитерирующий эндартериит, атеросклероз) кожа бледная, иногда шелушится. Конечности холодные на ощупь. Пульсация на a.dorsalispedisи a.tibialisposteriorуменьшается или полностью исчезает.
Перкуссия сердца
Приступая к перкуссии сердца, необходимо четко представлять, куда конкретно проецируются его отделы на грудную клетку. В частности, правый контур сердца в верхней своей части от II до III ребра образован верхней полой веной. Нижняя часть правой границы сердца соответствует краю правого предсердия, который проецируется от III до V ребер в виде дуги, отстоящей от правого края грудины на 1-2 см. На уровне V ребра правая граница сердца переходит в нижнюю.
Левая граница сердца на уровне I межреберья образована дугой аорты, на уровне II ребра – II межреберья – дугой легочной артерии, в проекции III ребра – ушком левого предсердия, а от нижнего края III ребра и до V межреберья - дугой левого желудочка.
Перкуссия сердца определяет величину , конфигурацию , положение сердца и размеры сосудистого пучка . Выделяют правую, левую и верхнюю границы сердца (рис. 29,30,31). При перкуссии участка сердца, прикрытого легкими, образуется притупленный перкуторный звук – это область относительной сердечной тупости . Она соответствует истинным границам сердца.

Рис. 29. Определение правой границы относительной сердечной тупости
Начинают определение ее с нахождения правой границы . Для этого вначале находят нижнюю границу легкого справа (см. перкуссию легких). Затем от найденной границы легкого поднимаются на одно межреберье выше с той целью, чтобы проводить перкуссию искомой правой границы сердца от ясного легочного звука до притупления над зоной относительной сердечной тупости.

Рис.30 . Определение левой границы относительной и абсолютной
сердечной тупости

Рис. 31 . Определение верхней границы относительной и абсолютной тупости
У здорового человека, как известно, нижняя граница правого легкого по среднеключичной линии находится на VI ребре, поэтому, пропустив V межреберье, правую границу относительной сердечной тупости определяют в IV межреберье справа. При этом палец-плессиметр располагают параллельно предполагаемой правой границе сердца, но перпендикулярно ребрам и межреберьям. Перкутируют тихой перкуссией от правой среднеключичной линии к грудине. Удары пальцем-молоточком наносят по кожной складке ногтевой фаланги пальца-плессиметра. Отметка границы производится по краю пальца, обращенному к ясному звуку (т.е. по наружному). В норме эта граница находится в 4 межреберьи на 1 – 1,5 см, кнаружи от правого края грудины или по правому краю. Она образована правым предсердием .
Перед определением левой границы относительной сердечной тупости находят верхушечный толчок. Если он находится в 5 межреберьи, то определение границы начинают с 5 межреберья, если в 6 межреберьи, то – с 6 межреберья. Палец ставят на 2 см кнаружи от верхушечного толчка и перкутируют по направлению к грудине. Если верхушечный толчок не пальпируется, то палец-плессиметр ставят в 5 межреберьи по передней подмышечной линии и тихой перкуссией выстукивают кнутри до притупленного звука. Здесь граница образована левым желудочком , находится на 1-2 см кнутри от левой срединно-ключичной линии и совпадает с верхушечным толчком. В 4 межреберьи граница образована так же левым желудочком и находится на 0,5-1см кнутри от границы, выявленной в V межреберье. В 3 межреберьи граница находится на 2-2,5 см кнаружи от левого края грудины. Она образована ушком левого предсердия . На этом уровне находится так называемая «талия сердца» - условная граница между сосудистым пучком и дугой левого желудочка слева.
Для определения верхней границы относительной сердечной тупости проводят перкуссию сверху вниз по левой грудинной линии или отступив 1 см от левого края грудины. В норме она находится на 3-м ребре и образована ушком левого предсердия.
Установив границы относительной сердечной тупости, измеряют поперечный размер сердца . Для этого из крайних точек правой и левой границ относительной сердечной тупости опускают перпендикуляры на переднюю срединную линию и измеряют их сантиметровой лентой. В норме правый перпендикуляр равен 3-4 см, левый –8-9см. Таким образом, суммарный поперечный размер относительной сердечной тупости в норме составляет 11-13см.
Определение границ сосудистого пучка
Перкуссию производят во 2-м межреберье справа и слева по направлению от срединно-ключичной линии к грудине, пользуясь тихой перкуссией. При появлении притупления перкуторного звука делают отметку по наружному краю пальца-плессиметра. Правая и левая границы сосудистого пучка расположены по краям грудины, расстояние между ними - 5-6 см. Расширение границ может быть при расширении (дилатации) аорты, легочной артерии, опухолях средостения.
Для определения конфигурации сердца необходимо определить и спроецировать на грудную клетку границы относительной сердечной тупости в IV, III и II межреберьях справа и V, IV, III, II межреберьях слева. Соединив точки найденных границ на правом и левом контурах, мы получим искомую конфигурацию сердца.
Нормальная конфигурация сердца характеризуется нормальными границами относительной сердечной тупости. При этом угол, образующийся между сосудистым пучком и левым желудочком на уровнеIIIребра (талия сердца) должен быть тупым и открытым кнаружи. В патологических условиях, сопровождающихся расширением различных отделов сердца, может выявлятьсямитральная иаортальная конфигурации сердца.
Митральная конфигурация образуется при митральных пороках сердца. Она характеризуется сглаженностью или даже выбуханием талии сердца (на уровнеIIIребра) за счет гипертрофии и дилятации левого предсердия и выбухания ствола легочной артерии (митральные пороки, хронические легочные заболевания с легочной гипертензией).
Аортальная конфигурация формируется при всех состояниях, сопровождающихся гипертрофией левого желудочка и его перегрузкой (аортальные пороки, артериальные гипертензии любого генеза). Признаками аортальной конфигурации являются: смещение границ относительной сердечной тупости влево вIV-Vмежреберьях за счет гипертрофии или дилатации левого желудочка, талия сердца на уровнеIIIребра подчеркнута и хорошо выражена, угол между сосудистым пучком и левым желудочком приближается к прямому. Рентгенологически сердце напоминает форму «сапога» или «сидячей утки».
Из других патологических конфигураций можно отметить своеобразную конфигурацию при выпотном перикардите – она напоминает форму трапеции. При ней вследствие скопления экссудата или транссудата в полости перикарда в вертикальном положении расширяются главным образом нижние отделы относительной сердечной тупости слева и справа. В положении лежа эти границы уменьшаются.
Определение границ абсолютной сердечной тупости
При перкуссии участка сердца, не прикрытого легкими, выслушивается тупой звук - это область абсолютной сердечной тупости, образуемая правым желудочком. Перкуссию проводят тишайшей перкуссией от границы относительной сердечной тупости кнутри, до абсолютно тупого звука. Правая определяется в IV межреберье справа от грудины, левая - в V межреберье слева от грудины, а верхняя – сверху вниз по левому краю грудины или отступив от него к наружи на 1см.
Правая граница абсолютной сердечной тупости проходит в 4 межреберьи по левому краю грудины.
Левая граница находится на уровне 5-го межреберья - на 2-3 см кнутри от срединно-ключичной линии (или на 1-1,5 см кнутри от границы относительной сердечной тупости), верхняя - на 4-м ребре.
Изменение границ относительной сердечной тупости
при патологических состояниях
Смещение границ относительной тупости сердца вправо вызывается расширением правого желудочка (повышение давления вa.pulmonalisпри митральных пороках, хронических заболеваниях бронхо-легочной системы, тромбэмболии легочной артери).
Смещение границы относительной тупости сердца влево на уровнеIV-Vмежреберий происходит при расширении левого желудочка (недостаточность митрального клапана, аортальные пороки, артериальная гипертензия любого происхождения, ИБС). Следует помнить, что резко увеличенный и гипертрофированный правый желудочек, оттесняя левый, иногда может сместить границу относительной тупости сердца так же влево.
При высоком стоянии диафрагмы сердце принимает горизонтальное положение, что ведет к увеличению его поперечного размера; при низком стоянии диафрагмы, наоборот, поперечный размер его уменьшается.
Скопление жидкости или воздуха в одной из плевральных полостей приводит к смещению границ сердца в здоровую сторону, при ателектазе или сморщивании легких, плевроперикардиальных спайках – в больную сторону.
Из этой статьи вы узнаете: как можно проверить сосуды всего тела, какие методы используются для получения изображения артерий и вен и выявления их заболеваний. Подготовка к обследованию и его проведение.
Дата публикации статьи: 07.06.2017
Дата обновления статьи: 29.05.2019
Здоровые сосуды – залог хорошего кровоснабжения всех органов человека и необходимое условие их нормального функционирования. Именно поэтому разработано и внедрено в практику достаточно большое количество методов обследования, с помощью которых можно определить их диаметр, обнаружить места сужения и оценить кровоток к органам.
Применяемые методы позволяют обследовать все сосуды организма, однако в клинической практике этого не делают. Следует понимать, что любой диагностический метод, даже самый эффективный и безопасный, имеет свои ограничения и цену проведения. Поэтому врачи назначают обследование лишь тех сосудов, которые подозреваются в развитии определенного заболевания. Именно от локализации пораженного сосуда и вида заболевания зависит и выбор применяемого диагностического метода.
Чаще всего такие обследования применяют для диагностики заболеваний периферических артерий (облитерирующий атеросклероз, эндартериит), (инсульты), тромбоза глубоких вен, хронической венозной недостаточности, заболеваний почечных и коронарных артерий, .
Аневризма аорты – это патологическое расширение просвета аорты, которое может достичь больших размеров и в итоге привести к разрыву сосуда
Все инструментальные обследования сосудистой системы можно разделить на две группы:
- Неинвазивные (без нарушения целостности кожного покрова). Это различные виды ультразвуковой диагностики.
- Инвазивные (с нарушением целостности кожного покрова). Это различные виды ангиографии, при которых в сосудистое русло вводится контрастное вещество.
В зависимости от применяемого метода и локализации, обследованием занимаются врачи функциональной диагностики, кардиохирурги, сосудистые хирурги. Назначить такое обследование может врач любой специальности.
Ультразвуковые методы обследования
Суть исследования
Ультразвуковое исследование (УЗИ) – один из самых частых методов обследования кровеносных сосудов различной локализации. Для получения изображения артерий и вен, а также оценки кровотока используются звуковые волны ультравысокой частоты.
С помощью УЗИ можно обследовать сосуды почти во всех частях тела, включая артерии и вены шеи, живота, верхних и нижних конечностей. В отличие от других методов визуализации, при УЗИ не используется рентгеновское облечение или введение контрастных веществ.
Во время УЗИ звуковые волны проникают через ткани в обследуемую область. Они отражаются от движущихся по сосудистому руслу клеток крови и возвращаются к датчику. Эти волны записываются и выводятся на экран УЗИ-аппарата, создавая изображение кровеносного сосуда. Скорость их возвращения позволяет определить скорость кровотока в артерии или вене. Если кровь течет слишком быстро, это говорит о возможном наличии сужения этого сосуда.
УЗИ – это неинвазивная и безболезненная процедура, не имеющая побочных эффектов и осложнений.
Какие сосуды проверяют чаще всего
Чаще всего проводят:
- УЗИ периферических артерий – для диагностики облитерирующего атеросклероза и эндартериита.
- УЗИ сонных артерий – для выявления сужений в самых крупных сосудах шеи, которые кровоснабжают головной мозг.
- УЗИ почечных артерий – для оценки кровотока в почках и выявления сужения в их сосудах.
- УЗИ сосудов брюшной полости – метод изучения циркуляции крови по венам и артериям желудка, кишечника, печени, поджелудочной железы и селезенки.
- Транскраниальное УЗИ сосудов головного мозга – помогает измерить кровоток в артериях мозга.
- УЗИ вен – позволяет оценить кровоток в венах в ногах и руках, обнаружить их тромбоз.
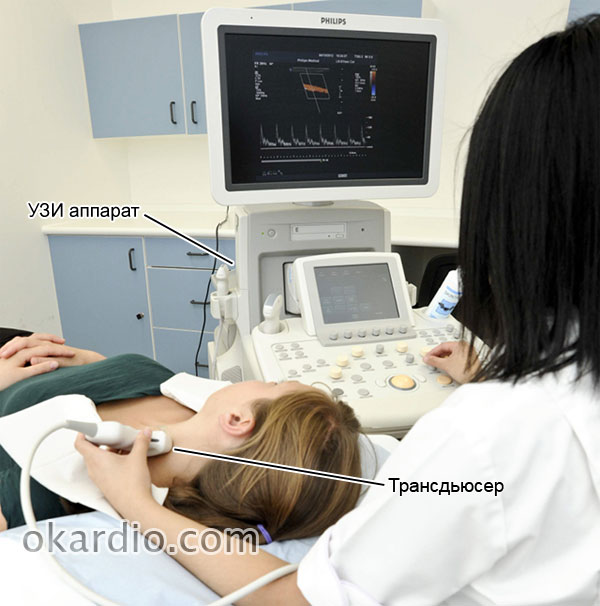 Проведение УЗИ на сонной артерии
Проведение УЗИ на сонной артерии
Подготовка к обследованию
Обычно проведение УЗИ не требует никакой особой подготовки:
- Нельзя курить в течение нескольких часов перед обследованием, так как курение приводит к сужению сосудов, что может повлиять на результаты УЗИ.
- Если человеку предстоит обследование сосудов живота, ему за 12 часов до процедуры нельзя ничего есть.
- Кроме курения, на результаты УЗИ могут влиять ожирение, нарушения сердечного ритма, сердечно-сосудистые заболевания.
Как проходит процедура
До того, как проверить сосудистую систему с помощью УЗИ, человеку нужно снять одежду, чтобы врач мог получить доступ к обследуемой области тела. В зависимости от изучаемых сосудов, обследование может проходить в лежачем, сидячем или стоячем положении пациента.
На кожу в области сканирования наносят водорастворимый гель, который улучшает проводимость ультразвуковых волн. К обследуемой области врач прижимает датчик, который направляет ультразвуковые волны к изучаемым артериям и венам. По ходу обследования датчик передвигают по коже для получения более четкого изображения. Полученная информация обрабатывается компьютером и выводится на экран в виде графиков и изображений, которые характеризуют кровоток в артериях или венах.
Все обследование занимает 10–30 минут. После его окончания вытирают гель с кожи, затем пациент одевается. После проведения УЗИ человек может сразу же вернуться к своей повседневной деятельности.
Расшифровка результатов
Нормальные результаты обследования говорят о том, что у пациента нет сужения или перекрытия в сосудах. Патологический характер кровотока может указывать на:
- Наличие сужения или перекрытия в артериях, которые могут быть следствием атеросклеротических бляшек.
- Наличие тромбов в венах или артериях.
- Плохое кровообращение, вызванное повреждением сосудов.
- Окклюзию вен.
- Спазм артерий.
- Тромбоз или перекрытие искусственных протезов сосудов.
Ангиография
Суть исследования
Ангиография – это техника визуализации, с помощью которой можно получить изображение внутреннего просвета кровеносных сосудов различных органов. Так как кровеносные сосуды при рентгенологическом обследовании увидеть нельзя, в их просвет вводят специальное контрастное вещество.
Виды ангиографии
Существует 3 вида ангиографии:
- Традиционная ангиография – визуализация сосудов после их контрастирования проводится с помощью рентгеноскопии.
- КТ-ангиография – визуализация после контрастирования проводится с помощью компьютерной томографии.
- МРТ-ангиография – изображение получают с помощью магнитно-резонансной томографии.
К ангиографии можно также отнести венографию – рентгенконтрастное обследование венозных сосудов.
 Венография краниальных вен у ребенка
Венография краниальных вен у ребенка
Какие заболевания можно обнаружить с помощью ангиографии
Ангиографию используют для выявления различных проблем с артериями или венами, включая:
Ангиография помогает:
- Определить тяжесть и точную локализацию сужения или перекрытия кровеносных сосудов.
- Определить локализацию источника кровотечения, а при комбинации с эмболизацией – остановить его.
- Выявить и удалить тромб в перекрытом сосуде и восстановить кровоток.
- В сочетании с эмболизацией – лечить некоторые виды опухолей с помощью прекращения их кровоснабжения.
- Создать карту кровеносных сосудов перед операцией.
По точности полученных результатов ангиография является золотым стандартом среди всех диагностических методов обследования кровеносной системы. С ее помощью можно выявить малейшие изменения в строении артерий и вен, обнаруживая проблему на начальных этапах развития.
Подготовка к процедуре
- Перед некоторыми видами ангиографии нельзя ничего есть за 4-6 часов до обследования.
- Принесите на процедуру все результаты ранее проводимых обследований кровеносных сосудов, чтобы врачи могли сравнить их с новыми данными.
- Перед обследованием задайте все интересующие вас вопросы медицинскому персоналу.
- Если у вас есть заболевания почек или сахарный диабет, были аллергические реакции на контрастные вещества или другие препараты, непременно расскажите об этом врачу.
- Если вы принимаете метформин, аспирин, клопидогрель, варфарин или другие кроворазжижающие препараты, сообщите об этом медицинскому персоналу.
- Если ангиография проводится в амбулаторных условиях, договоритесь с родственником или другом, чтобы он отвез вас домой после обследования. Иногда при ангиографии вводят седативные препараты, которые могут сделать вас сонливыми.
Перед самим обследованием пациента просят переодеться в хирургическое белье, ему дают несильное успокоительное средство, которое помогает расслабиться. Иногда ангиография проводится под общей анестезией.
 Ангиография сердца или коронарная ангиография. Кроме бедренной артерии, катетер могут вводить и в лучевую артерию на руке
Ангиография сердца или коронарная ангиография. Кроме бедренной артерии, катетер могут вводить и в лучевую артерию на руке
Как проходит процедура
Во время обследования пациент лежит на специальном столе в операционной, оборудованной специальными рентгенологическими приборами. Медицинский персонал проводит мониторинг сердечной деятельности, дыхания, артериального давления и уровня кислорода в крови.
Место сосудистого доступа (обычно правая паховая область), через которое вводится специальный катетер, обрабатывают раствором антисептика и накрывают стерильным бельем, чтобы минимизировать риск инфекционных осложнений. Эту область обезболивают с помощью местного анестетика, после чего в просвет сосуда вводят тонкий катетер. Затем врач под контролем рентгеноскопии заводит этот катетер в обследуемые сосуды и вводит контрастное вещество с одновременной рентгеноскопией. Полученное изображение внутреннего строения сосудов выводится на монитор. В момент введения контраста пациент может ощущать прилив жара во всем теле.
Проверка сосудов с помощью ангиографии может занять от 30 минут до 2 часов. После завершения обследования врач удаляет из сосуда катетер и прижимает место его введения на 10 минут, чтобы остановить возможное кровотечение, после чего накладывает стерильную повязку. Если сосудистый доступ был через бедренную артерию в паху, пациенту после обследования нужно лежать с выпрямленными ногами в течение примерно 4 часов. После процедуры можно есть и пить.
Возможные осложнения после ангиографии
Большинство пациентов после ангиографии имеют кровоподтек в месте сосудистого доступа и ощущают в этом месте болезненность при касании или движении. Эти проблемы исчезают спустя несколько дней.
Возможные осложнения ангиографии:
- Инфекционный процесс в месте сосудистого доступа, который проявляется покраснением, болезненностью и отеком этой области.
- Нетяжелая реакция на контраст – например, кожная сыпь.
- Повреждение почек контрастным веществом.
- Повреждение кровеносных сосудов, приводящее к .
- Тяжелые аллергические реакции на контраст, вызывающие падение артериального давления, затруднение дыхания или потерю сознания.
Предупреждение и борьба с сердечно-сосудистыми заболеваниями - важнейшая цель медицины наших дней. Решение этой задачи невозможно без использования эффективных техник диагностики. Подтвердить наличие неполадок в работе сердечно-сосудистой системы, подобрать и при необходимости скорректировать метод лечения можно только прибегнув к проведению комплексных диагностических мероприятий. Чем раньше после появления первых симптомов пройти комплексную диагностику и начать путь к восстановлению здоровья системы сосудов и сердца, тем меньше усилий потребуется для достижения цели.
Необходимость обследования на заболевания сердечно-сосудистой системы
Чтобы понять о том, что в системе кровоснабжения организма не все в порядке уже на начальных этапах, необязательно проходить комплексное обследование - патологии в сердечно-сосудистой системе имеют много различных предвестников и симптомов, которые проявляются еще на стадии зарождения заболевания.
Обязательно обратиться к врачу для назначения комплексной диагностики следует, если:
Любой из перечисленных симптомов - основание для прохождения комплексного обследования. Своевременная диагностика позволит предотвратить развитие заболевания и исключить риск осложнений.
Диагностика заболеваний сердечно-сосудистой системы
В меру того, что симптомы сердечно-сосудистых заболеваний имеют различный характер, диагностика патологии в системе требует проведения комплексного обследования.
Современная комплексная диагностика включает:
- Обследование ЭКГ . Врач оценит ритмичность и частоту сердцебиения, проанализирует качество снабжения кровью сердечной мышцы.
- Суточный мониторинг артериального давления . Данный вид диагностики важен для получения данных о колебаниях давления в течение дня.
- Холтеровское мониторирование . Обследование работы сердца длительностью до трех дней при помощи специального аппарата - холтера. Позволяет сделать глубокий анализ главного органа организма.
- Тредмил-тест . Обследование сердечно-сосудистой системы с целью выявления неблагоприятных симптомов при двигательной активности. Проводится под физической нагрузкой.
- Эхокардиограмма . Ультразвуковая диагностика для комплексной оценки состояния сердца. Позволяет проанализировать структуру мышечной ткани, нарушения в насосной функции сердца, патологии в работе клапанов, выявить такие заболевания, как аритмия , тромбоз, ишемическая болезнь, некоторые другие заболевания.
Наряду с перечисленными способами диагностики в состав комплексного обследования сердечно-сосудистой системы входят УЗИ почек, рентгенография грудной клетки, исследование глазного дна. Для лабораторного обследования потребуется сделать общий и биохимический анализ крови, расширенное исследование мочи, проверить уровень сахара.
Лечение сердечно-сосудистых заболеваний
По аналогии с принципом обследования системы сосудов и сердца, для лечения заболеваний данного характера используется тот же комплексный подход. Наряду с определенной лекарственной терапией больному назначается лечебная гимнастика, рефлексотерапия, лазеротерапия. Специфика сердечно-сосудистой терапии продиктована особенностями каждого конкретного случая.

